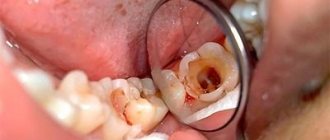
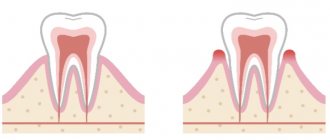
Конкрементозный пульпит – воспалительное заболевание, обусловленное наличием дентиклей или петрификатов (кальцификатов) в каналах и пульпарной камере.
Формирование этих образований происходит практически бессимптомно, они могут появляться даже в интактных (не пораженных заболеваниями) зубах.
Согласно статистике каждый десятый пульпит конкрементозный, в большинстве случаев он развивается в премолярах и молярах у людей в возрасте старше 35-40 лет.
Многие зарубежные исследователи объединяют понятие дентикли и петрификаты под одним названием конкременты или камни пульпы, хотя это не соответствует действительности.
Причины возникновения дентиклей
Точные причины пока не установлены, поскольку данное стоматологическое явление еще не до конца изучено. Предполагается, что появлению дентиклей могут сопутствовать различные травмы зубного ряда, функциональное бездействие зуба, травмы, полученные в ходе его препарирования.
Спровоцировать развитие минерализованных отложений могут следующие факторы:
- воспалительные процессы в пульпе;
- некачественно проведенное стоматологическое лечение;
- нарушенный обмен веществ в пульпе и тканях пародонта;
- возрастные изменения в тканях зуба и десны;
- эндокринные заболевания.
Нередко развитию дентиклей способствуют гормональные расстройства, сахарный диабет, гипертонические болезни, тяжелые инфекционные заболевания и недостаток минеральных веществ.
Общая информация
Возрастные изменения, происходящие с организмом, оказывают влияние на интенсивность отложения в пульпе кальциевых солей. Петрификаты выявляются у 9 из 10 пациентов старшей группы, однако могут быть диагностированы и у больных младшего или среднего возраста. Локальное образование сосредотачивается преимущественно в корневой области пульпарной камеры, имеет круглую или искривленную форму, и доходит размерами до 2-3 мм. Дентикли также могут располагаться в структуре коронки, а в особых случаях – полностью повторять строение пульпы.
Причиной эктопического дентинного образования становится нарушение обменного процесса, воспалительные очаги, гиповитаминоз, а также иные факторы. Сдавливание пульпы приводит к возникновению болезненного синдрома и сбою в естественной микроциркуляции внутри единицы. Отмечается, что формирование дентиклей может оказаться следствием функционирования клеточных одонтобластов.
В обычном состоянии образования практически не проявляют себя – подобная структура характеризуется как конкрементозный пульпит хронического характера. Болевая симптоматика проявляется при внезапном изменении пространственного положения тела, приводящем к смещению конкремента. Характерные обстоятельства – полет на самолете, поездка в лифте, катание на горных лыжах, а также иные ситуации, в которых возникают провоцирующие факторы. Выявление дентиклей в спокойном состоянии возможно при проведении рентгенографического обследования зубного ряда.
Особенности заболевания
Сами по себе дентикли не причиняют дискомфорта, если только не сдавливают нервные окончания пульпы. Из-за небольших размеров, они могут быть практически незаметны. Иногда в процессе развития дентикли срастаются между собой, тогда их можно обнаружить на рентген-снимке. При отсутствии лечения дентикли разрастаются бесконтрольно и заполняют всю пульпарную камеру, делая дальнейшее лечение зубов невозможным. Из-за таких сросшихся образований становится проблематичным лечение корневых каналов, и в таких случаях пациенту рекомендуют удалить зуб.
Особенности течения, диагностики и лечения
Заболевание характеризуется длительным вялотекущим развитием и отсутствием клинических проявлений в анамнезе. При стоматологическом осмотре может наблюдаться изменение окрашивания коронковой части зуба. По мере развития воспалительного процесса появляется приступопобразная боль, более выраженная в ночное время. Преимущественно пациент может точно определить причинный зуб.
Клинические проявления
В большинстве случаев образование дентиклей не сопровождается клиническими проявлениями, они обнаруживаются случайно при рентгенологическом исследовании зубов, которое проводится в связи с лечением других стоматологических заболеваний. Болевые ощущения возникают, если нервный пучок сдавливается дентиклем или петрификатом, при смещении образований, а также при развитии воспалительного процесса.
Рентгенологически образования выглядят как множественные или единичные плотные тени, имеющие округлую или неправильную форму, располагающиеся внутри полости зуба и его каналов.
Особенности диагностики
Клинические проявления конкрементозного пульпита довольно похожи на симптоматику невралгии тройничного нерва, поэтому заболевание дифференцируют именно с ней. В таблице представлены основные отличия:
| № | Характеристика | Конкрементозный пульпит | Невралгия |
| 1. | Боль | Нарастающий приступ тупой боли | Внезапно возникающие острые болевые ощущения |
| 2. | Время возникновения приступа | Преимущественно ночное | Любое время суток |
| 3. | Проба Новика | При резком изменении положения появляется боль | Отрицательная |
| 4. | Перкуссия | Резкая болезненность при постукивании по коронке зуба | Отсутствует |
| 5. | Причинный зуб | Определяется | Не определяется |
| 6. | Результат рентгенографии | Четко видны плотные образования в полости зуба | Изменения тканей отсутствуют |
| 7. | Развитие | Заболевание имеет медленное развитие, при котором интенсивность и количество приступов постоянно нарастают | Болевые приступы постоянные и не меняют интенсивности. |
| 8. | Проявления со стороны вегетативной нервной системы | Нет | Есть |
Методика лечения
Основные этапы лечения конкрементозного пульпита такие же, как и при других видах воспалительных заболеваний нерва. Благодаря современным методикам и материалам все этапы терапии в большинстве случаев занимают одно посещение. Общий план лечения при пульпите выглядит следующим образом:
- обезболивание;
- препарирование кариозной полости и каналов;
- инструментальная и медикаментозная обработка;
- обтурация (заполнение пломбировочным материалом);
- пломбирование кариозной полости.
Отличия заключаются в сложности препарирования и заполнения пломбировочным материалом облитерированных (заполненных отложениями) каналов. Для их прохождения обычно используется специальный ультразвуковой аппарат, но при больших размерах конкрементов это не всегда приводит к получению положительного результата.
Прогноз – благоприятный, при отсутствии склонности к избыточному разрастанию дентикли не доставляют проблем для врача и пациента. Лечение чаще всего проводится в полном объеме, а воспалительная симптоматика полностью исчезает и не рецидивирует.
Для исключения развития осложнений при лечении необходимо своевременно обращаться к стоматологу и проводить обследование зубочелюстной системы. Профилактики образования дентиклей и петрификатов не существует, однако можно уменьшить риск их появления. Для этого необходимо вовремя лечить воспалительные заболевания зубов, не позволяя формироваться очагам некроза пульпы, которые впоследствии минерализируются.
Классификация дентиклей
В зависимости от своего расположения, дентикли бывают:
- Свободными (чаще всего встречаются непосредственно в ткани пульпы, изолированно; если дентин образуется усиленно, они срастаются с внутренними стенками зуба, становясь пристеночными дентиклями);
- Прилегающими, или интерстициальными (изначально базируются у внутренних стенок полости зуба).
В зависимости от структуры, дентикли делятся на две группы:
Истинные дентикли синтезируются непосредственно на тканях пульпы. Образования схожи по структуре с дентином, имеют дентильные канальца. Локализуются преимущественно по верху корневого канала. Встречаются достаточно редко.
Ложные дентикли формируются самостоятельно в результате некроза прилегающих тканей. Они не имеют дентиноподобной структуры и канальцев.
Вне зависимости от вида дентиклей, необходимо избавляться от проблемы, как только удалось ее обнаружить, поскольку это может негативно повлиять на состояние пульпы больного зуба.
Что такое дентикли, причины их образования
Дентиноподобные участки, сформированные из тканей корневой или коронковой пульпы в результате развития заместительного дентина, носят название дентиклей. Образования имеют округлую или неправильную форму и обладают склонностью к слиянию в конгломераты, вызывая облитерацию (закупорку) всего просвета канала.
Структурно включение состоит из ядра, в качестве которого выступает мелкий петрификат, окруженный тканью, имеющей дентинные трубочки, и по химическому строению напоминает естественные ткани зуба. Механизм развития следующий – клетки ткани пульпы преобразовываются в одонтобластоподобные и формируют похожую на дентин ткань.
Причины и механизм развития
Истинные причины развития дентиклей до конца не выяснены, но ученые считают, что факторами провоцирующими развитие этих образований могут стать:
- травмы – вывихи и переломы корня как постоянных, так и молочных зубов;
- стоматологические манипуляции – обработка под коронки, наличие металлических пломб, ортодонтические конструкции;
- различные проблемы со здоровьем – нарушения метаболизма, развитие тиреотоксикоза, переизбыток витамина D и недостаток витаминов А и C в организме, длительная терапия гормональными препаратами;
- воспалительные и дегенеративные заболевания пародонта (тканей, окружающих зуб);
- возрастные изменения зубочелюстной системы – повышенная стираемость зубов, инволюция (обратное развитие) мягких тканей;
- наследственное несовершенное формирование дентина – наиболее ярко выраженный пример дисплазия, развивающаяся при синдроме Стентона-Капдепона.
Дентикль, занимающий всю пульпарную полость
Лечение
- Первое, что делается – обезболивание, ведь малейшее прикосновения к поражённой ткани пульпы вызывает сильную боль, препятствующую любым манипуляциям с зубом. Иногда дополнительно к инъекциям анальгетика в мягкие ткани делают и внутрипульпарную анестезию.
- Удаляются повреждённые и некрозные участки пульпы, счищаются минерализованные отложения.
- Устанавливается коффердам для изоляции вскрытого зубного канала от слюны.
- Полость зуба обрабатывается специальными антисептиками.
- На очищенное дно полости укладывают гипоаллергенную не отторгаемую прокладку.
- Поверх прокладки размещают изолирующий слой.
- Зуб пломбируется временной пломбой. Затем, по мере того, как подействует антисептик и деструктивные процессы будут остановлены, временная пломба заменяется на постоянную.
- Консервативные методы лечения с назначением препаратов перорально результата не дадут, так что без внедрения в дентин и пульпу обойтись не удастся.
Симптомы
Острый пульпит:
- Сильная пульсирующая боль, отдающая на соседние зубы, в ухо, горло, висок.
- Реакция на горячее и холодное, в том числе на холодную погоду.
- Болевые приступы возникают через определенные периоды времени, усиливаются в лежачем положении.
Фиброзный пульпит:
- Боль ноющего характера, усиливающаяся вечером и ночью.
- Чувство «распирания» и тяжести в пораженном зубе.
- Резкая температурная реакция, продолжающая и после удаления раздражителя.
Гангренозный пульпит с открытой полостью поражения:
- Дискомфорт и тяжесть в районе пораженного зуба.
- Болезненность при накусывании.
- Реакция на горячие напитки и пищу с длительным сохранением ноющей боли.
- Серый цвет эмали, красная и отечная десна, имеется свищ.
- Гнилостный запах изо рта.
Гангренозный пульпит с закрытой полостью поражения:
- Интенсивные болевые приступы.
- Яркая реакция на горячие напитки и пищу с сохранением боли длительный промежуток времени.
Эти симптомы помогают предварительно диагностировать у себя наличие пульпита и обратиться к стоматологу как можно скорее.
Болезни пульпы и периапикальных тканей зуба
Болезни пульпы и периапикальных тканей зуба
Пульпит – это воспаление пульпы зуба, наиболее часто встречающийся в ней патологический процесс. Другие изменения пульпы называют реактивными.
Классификация. По этиологии различают пульпиты: стерильные, обусловленные физическими и химическими факторами: травматический, термический (например, при обработке зуба под искусственную коронку), лучевой, декомпрессионный, токсический (в том числе, ятрогенный, вызванный медикаментозными средствами и пломбировочными материалами при нарушении технологии лечения); инфекционные (чаще – бактериальные).
По локализации в пульпе: коронковый, тотальный, корневой.
Клинико-морфологические виды пульпита: острый серозный очаговый и диффузный; острый гнойный очаговый (абсцесс) и диффузный (флегмона); хронический гранулирующий; хронический фиброзный; гангренозный (гангрена пульпы).
В зависимости от реакции на лечение: обратимые и необратимые (переходным пунктом часто бывает бактериальная инвазия пульпы).
Острый серозный пульпит бывает очаговым (часто вблизи от кариозной полости) и диффузным, часто стерильным и обратимым (с полной репарацией — реституцией поврежденной пульпы), протекает обычно в течение нескольких часов. Однако может переходить в острый гнойный или хронический пульпит.
Острый очаговый гнойный пульпит (абсцесс пульпы) развивается при бактериальной инвазии пульпы (рис. 1).
Рис. 1. Острый очаговый гнойный пульпит. В коронковой части пульпы зуба очаговое скопление нейтрофильных лейкоцитов (гнойный экссудат) с гистолизом ткани пульпы и колониями микроорганизмов (абсцесс), воспалительная гиперемия, диапедезные кровоизлияния и отек. Ретроградная деминерализация твердых тканей зуба. Дентинные канальцы заполнены базофильными колониями бактерий (базофильные полоски — 1). Окраска гематоксилином и эозином, х 100.
Острый диффузный гнойный пульпит (флегмона пульпы) распространяется на коронковую и корневую пульпу. Она приобретает сероватую окраску, а множественные абсцессы в ней выглядят как мелкие желтоватые точки. Под влиянием гнойного экссудата происходит деструкция нервных волокон, что объясняет уменьшение в поздних стадиях характерной интенсивной боли.
Хронический пульпит, так же как и острый, обычно является следствием кариозного процесса. Он может быть самостоятельной нозологической формой или являться исходом острого пульпита.
Гранулирующий пульпит характеризуется замещением пульпы грануляционной тканью с петрификатами и дентиклями, с хронической вопалительной инфильтрацией, гибелью одонтобластов, лакунарным рассасыванием дентина, замещением его остеодентином (рис. 2).
Рис. 2. Хронический гранулирующий пульпит. Созревающая грануляционная ткань с лимфо-макрофагальной, с примесью лейкоцитов, инфильтрацией, воспалительная гиперемия, баллонная дистрофия одонтобластов. Окраска гематоксилином и эозином, х 200.
Его особой формой является хронический гипертрофический пульпит (полип пульпы). Он встречается преимущественно у детей и у лиц молодого возраста с кариозным разрушением коронки зуба. Избыточная грануляционная ткань выступает за пределы пульпарной полости в виде своеобразного грибовидного разрастания (полипа) с изъязвленной поверхностью. Поверхность полипа может быть представлена многослойным плоским эпителием, «наползающим» из прилежащих отделов десны.
Хронический фиброзный пульпит формируется в исходе гранулирующего пульпита при созревании грануляционной ткани. Полость зуба при этом заполнена белесоватой плотной рубцовой тканью с очагами гиалиноза стромы, петрификатами и дентиклями Гангренозный пульпит (гангрена пульпы) встречается редко. Его включение в группу хронических пульпитов условно, т.к. он представляет собой некроз пульпы при вскрытой полости зуба. Впоследствии образовавшийся тканевой детрит серовато-черного цвета уплотняется и инкапсулируется. Часть пульпы может сохранять жизнеспособность.
Осложнения и исходы. Обычно продолжительность острого гнойного пульпита составляет 3-5 дней. Гнойный пульпит, особенно диффузный, без лечения обычно заканчивается гибелью пульпы, формированием хронического пульпита или фиброза и атрофии пульпы. Хронические пульпиты приводят к атрофии и функциональной недостаточности пульпы. Осложнением острого пульпита или обострения хронического является острый апикальный (верхушечный) периодонтит.
Реактивные изменения пульпы разделяют на альтеративные, дисциркуляторные и приспособительные.
Альтеративные изменения включают в себя, прежде всего, обратимые (до определенного предела) внутриклеточные накопления в одонтобластах: гидропическую (вакуольную) и жировую дистрофии, которые развиваются обычно при пульпитах, мукоидное и фибриноидное набухание соединительной ткани и стенок сосудов пульпы (например, при ревматических болезнях), а также некроз (гангрену) пульпы.
Гиалиноз стромы и стенок сосудов пульпы при хронических пульпитах носит местный характер, но может быть, особенно сосудов, проявлением общих заболеваний (артериальной гипертензии, сахарного диабета, ревматических заболеваний и т.д.).
Некрозом называют гибель ткани пульпы при закрытой полости зуба, а гангреной — при вскрытой. Некроз пульпы может быть частичным или тотальным.
Дисциркуляторные изменения. Нарушения крово- и лимфообращения в ткани пульпы могут носить местный характер (травма, воспаление) или быть проявлением общих дисциркуляторных расстройств.
Приспособительные процессы. Атрофия пульпы делает рельефным ее соединительнотканную строму (сетчатая атрофия пульпы), при этом снижается ее трофическая способность обеспечения продукции дентина.
Склероз пульпы бывает очаговым и тотальным при распространении на всю пульпарную камеру, что часто наблюдается как исход хронического фиброзного пульпита.
Петрификация пульпы — одно из частых ее реактивных изменений. В пульпе встречаются: некрокальциноз — обызвествление некротических масс); фиброкальциноз — отложение солей кальция в очагах склероза пульпы, т.е. в рубцовой ткани; тромбокальциноз — обызвествление тромботических масс.
Дентикли — изолированные включения дентина в пульпе или в слое дентина зуба. Они формируются одонтобластами и состоят из репаративного дентина. По локализации дентикли бывают интрапульпарные (свободные), окруженные пульпой; париетальные (пристеночные) — на границе слоя дентина и ткани пульпы; интерстициальные (интраденталные) — в толще слоя дентина. По строению дентикли бывают высокодифференцированными (представлены зрелым дентином, подобным заместительному ирригулярному дентину кариозной полости) и низкодифференцированными (состоят из участков, представленных дентином и кальцинатами).
Приспособительные процессы также включают в себя формирование вторичного, заместительного или иррегулярного дентина, что, в частности, характерно для поздних стадий кариеса.
Интрапульпарные кисты (псевдокисты), представляют собой полости в ткани пульпы, не встречающиеся в норме, бывают солитарные (единичные) и множественные. Причины их возникновения различны, от воспалительных, до реактивных процессов.
Апикальный (верхушечный) периодонтит представляет собой воспаление периапикальных тканей, имеющее самостоятельное нозологическое значение. Существует также маргинальный периодонтит (воспаление маргинального периодонта) — проявление пародонтита.
Классификация. По этиологии выделяют инфекционный и неинфекционный (травматический, токсический, в том числе, ятрогенный) апикальный периодонтит. Возбудителями инфекционного периодонтита являются, в основном, стрептококки и стафилококки. Неинфекционный периодонтит связан с попаданием лекарственных средств, с травмами (зубные протезы, вредные привычки, профессиональные заболевания).
Клинико-морфологические формы: острый (серозный и гнойный); хронический — гранулирующий, гранулематозный (простая гранулема; сложная или эпителиальная гранулема; кистогранулема), фиброзный.
Патогенез. Самый частый путь распространения инфекции в периапикальные ткани через отверстие верхушки зуба — нисходящий из воспаленной пульпы, реже встречается контактный — из соседних тканей (костная альвеола, маргинальный периодонт, цемент) при пародонтите, остеомиелите, кариесе цемента, еще реже – восходящий (гематогенный или лимфогенный).
При остром серозном апикальном периодонтите в околоверхушечных тканях наблюдается острое серозное воспаление, а при остром гнойном апикальном периодонтите развиваются абсцесс или флегмона. Гноный периодонтит сопровождается перифокальным серозным воспалением окружающих мягких тканей с их выраженным отеком (флюс, лат. — parulis) и периоститом. Характерен выраженный болевой синдром, появляется подвижность зуба, у пациента также создается ощущение «выросшего зуба». Длительность заболевания — от 2-3 сут до 2 нед.
Острый гнойный апикальный периодонтит. В ткани зубной связки в области верхушки корня зуба обильное скопление нейтрофильных лейкоцитов (гнойный экссудат) с гистолизом периапикальных тканей (апикальный периодонтальный абсцесс – 1), 2 — дентин, 3 – кость альвеолы. Окраска гематоксилином и эозином, х 100.
Воспалительный процесс может распространяться под надкостницу или в челюстную кость с развитием острого гнойного остеомиелита, а на верхней челюсти — одонтогенного синусита (гайморита). В дальнейшем прогрессирующий в костномозговых пространствах воспалительный процесс может достигнуть периоста и вызвать образование субпериостального (поднадкостничного) абсцесса. В последующем может развиться субмукозный абсцесс. Возможно дальнейшее прогрессирование нагноительного процесса или рассасывание экссудата и образование рубца, или переход патологического процесса в хронический апикальный периодонтит.
Хронический апикальный гранулирующий периодонтит характеризуется разрастанием в околоверхушечной области зуба грануляционной ткани с задержкой ее созревания, с очаговой или диффузной воспалительной инфильтрацией. Происходит резорбция костной ткани зубной альвеолы, разрушение компактного вещества кости и надкостницы, а также твердых тканей корня зуба (цемента и дентина). Наблюдается лакунарное рассасывание участков дентина макрофагами с замещением его остеодентином (Б.И.Мигунов, 1963). Грануляции и воспалительная инфильтрация могут распространяться на околочелюстные мягкие ткани. При обострении воспалительный процесс часто принимает характер гнойного, образуются абсцессы. В таких случаях иногда в области верхушки корня зуба открывается десневой свищ, через который выделяется гной. Также может возникать свищевой ход, открывающийся на коже (наружный свищ), при этом по расположению свища с немалой степенью вероятности можно судить о локализации хронического гранулирующего периодонтита.
Хронический апикальный гранулематозный периодонтит характеризуется развитием периапикальной «гранулемы». Это образование не имеет ничего общего с гранулемой в современном понимании данного термина с позиций общей патологии. Периапикальная гранулема представляет собой шаровидное или овальное образование, плотно прикрепленное к верхушке корня зуба. Она располагается внутри резорбированной кости зубной альвеолы и на рентгенограммах имеет вид четко ограниченного фокуса просветления. По мере роста периапикальной гранулемы прогрессирует разрушение костной ткани. Гранулема состоит из грануляционной ткани с хронической воспалительной инфильтрацией, окруженной плотной капсулой из зрелой соединительной ткани (простая гранулема). Можно встретить тельца Русселя, кристаллы холестерина, гигантские клетки инородных тел (рис. 3)
Рис. 3. Хронический апикальный гранулематозный периодонтит (простая гранулема). В области верхушки корня зуба грануляционная ткань с воспалительной инфильтрацией, окруженная фиброзной капсулой. Костная ткань в области гранулемы разрушена. Окраска гематоксилином и эозином, х 60.
Среди грануляционной ткани могут разрастаться разной величины и формы тяжи многослойного плоского эпителия, дифференцирующегося из остатков одонтогенного эпителия в периодонте — островков Малассе (эпителиальная гранулема). Объем эпителиальных включений и форма таких комплексов могут быть различными (рис. 4).
Рис. 4. Хронический апикальный гранулематозный периодонтит (эпителиальная гранулема). Тяжи неороговевающего плоского эпителия из островков Малассе, пронизывающие грануляционную ткань с воспалительоной инфильтрацией. Окраска гематоксилином и эозином, х 200.
Эпителиальная гранулема вследствие развития воспалительных, дистрофических и некробиотических процессов в грануляционной ткани со временем трансформируется в кистогранулему, которая отличается полостью, выстланной многослойным плоским неороговевающим эпителием одонтогенного происхождения. Кистогранулема может достигать в диаметре 0,5 — 1 см (рис. 5, 6). Позже она может трансформироваться в радикулярную (корневую) кисту челюстной кости (см. раздел кисты челюстных костей).
Рис. 5. Кистогранулема (стрелка). Рентгенограмма.
Рис. 6. Кистогранулема. Детрит с кристаллами холестерина в формирующейся полости кистогранулемы, стенки которой представлены созревающей грануляционной тканью с воспалительной инфильтрацией и местами покрыты многослойным плоским эпителием. Окраска гематоксилином и эозином, х 60.
Хронический фиброзный апикальный периодонтит характеризуется разрастанием в околоверхушечной области грубоволокнистой соединительной ткани. Эта форма периодонтита неактивная и самая благоприятная.
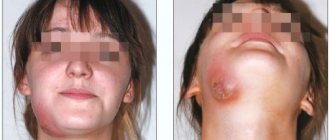
Осложнения и исходы. В благоприятных случаях в исходе апикального периодонтита при адекватном и своевременном лечении может происходить восстановление ранее резорбированной костной ткани зубной альвеолы и формирование фиброзного периодонтита. При любом виде хронического апикального периодонтита могут наблюдаться обострения воспалительного процесса с образованием абсцессов. Осложнениями хронического, реже — острого апикального периодонтита являются абсцессы и флегмоны в щелевидных пространствах мягких тканях лица и шеи с риском развития септического тромбоза пещеристого синуса, абсцесса головного мозга или гнойного менингита, а также гнойного медиастенита. Кроме того, опасен отек гортани, что может привести к смерти в результате асфиксии. Также к числу наиболее серьезных, нередко смертельных осложнений апикального периодонтита относят остеомиелит челюстных костей, одонтогенный сепсис, ангину Людвига (вызванная стрептококками группы А гнилостно-некротическая флегмона клетчатки дна полости рта, окологлоточного и крыловидно-челюстного пространства и шеи).
Гнойно-воспалительные процессы, при которых входными воротами инфекции явился зуб, получили название одонтогенные инфекции. Для них характерен преимущественно контактный путь распространения. Наиболее частыми источниками одонтогенной инфекции являются хронические формы апикального периодонтита с обострением, нагноившиеся радикулярные кисты, альвеолиты (воспаление костной альвеолы после удаления зуба).
При распространении воспалительного процесса в ткань челюстных костей в условиях сенсибилизации к инфекции развивается остеомиелит челюсти (см. раздел олезни челюстных костей), который позже может стать источником одонтогенного сепсиса. Онтогенный сепсис — это сепсис, при котором входными воротами и септическим очагом является кариес и его осложнения: апикальный периодонтит, периостит, остеомиелит, абсцессы и флегмоны мягких тканей лица, шеи, дна полости рта и т.д.