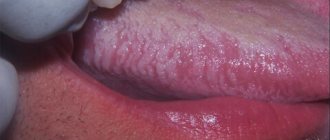
Герпетический гингивостоматит
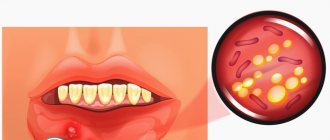
Эта форма болезни развивается из-за вируса герпеса I типа. К ее симптомам относят округлые язвочки с белым налётом, красные по краям, размером не больше 0,5 мм, покрывающие слизистую рта и десен.
Острый гингивостоматит характеризуется высокой (до 38-39 градусов) температурой, кровоточивостью и опуханием дёсен, воспаленными лимфоузлами. Количество язв иногда достигает 15-20 штук. Возникает слабость, проблемы с принятием пищи из-за боли, пропадает аппетит, сон нарушен. Эти симптомы могут сопровождаться признаками ОРВИ или катаральной ангины.
Другие виды гингивостоматита – аллергический, плазмоцитарный и атипичный – встречаются намного реже.
Причины гингивостоматита
Для развития язвенного гингивостоматита необходим ряд факторов, основной из которых – снижение защитной реакции организма.
Болезнь, как правило, возникает при наличии одного или нескольких факторов из нижеперечисленных:
— Организм, ослабленный вследствие перенесенных болезней; — Переохлаждение, простуда: — Хронические инфекции и болезни; — Воспалительные процессы во рту, отложения зубного камня; — Хроническое травмирование слизистой рта (например, из-за протезов); — Заболевания иммунной системы (в том числе ВИЧ); — Нехватка витаминов, железодефицитная анемия; — Отсутствие мероприятий по гигиене рта в течение долгого времени; — Аллергическая реакция на зубную пасту, лекарства или какую-либо пищу.
Острый герпетический гингивостоматит
Инкубационный период чаще длится от 2 до 6 дней, однако может продолжаться и до 17 дней. Острым герпетическим гингивостоматитом, как правило, болеют дети ясельного и младшего дошкольного возраста, наиболее часто от 1 года до 3 лет. В последние годы участились случаи заболевания детей 6 – 10 мес., вскармливаемых искусственно с первых месяцев жизни.
Генерализованная форма герпеса возможна у ребенка, рожденного матерью, не имеющей антител к вирусу простого герпеса. Инфицирование такого ребенка, не получившего от матери пассивного иммунитета, приводит к развитию тяжелого септического заболевания с поражением серозных оболочек мозга и внутренних органов. В полости рта возникают обширные некрозы; большинство детей умирает.
Герпетический гингивостоматит контагиозен. Оно протекает остро с выраженным нарушением общего состояния и местными симптомами, в зависимости от которых выделяют легкую, среднетяжелую и тяжелую формы болезни.
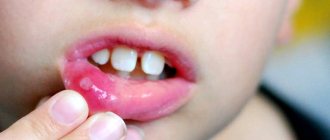
Легкая форма острого герпетического гингивостоматита у детей При легкой форме острого герпетического гингивостоматита общее состояние ребенка нарушается незначительно, температура тела субфебрильная, реже нормальная, продромальный период не всегда выражен. Первым клиническим признаком является боль при приеме пищи. При осмотре врач обнаруживает гиперемию и отечность слизистой оболочки рта и отдельные, как правило, не сливающиеся эрозии округлой формы диаметром 1 – 5 мм, покрытые фибринозным налетом. Высыпания обычно однократные, новых элементов в последующие дни не возникает, длительность заболевания 4- 5 дней.
Среднетяжелая и тяжелая форма острого герпетического гингивостоматита у детей Чаще диагностируется у детей среднетяжелая и даже тяжелая форма острого герпетического гингивостоматита. Начало болезни острое, как при большинстве других инфекционных заболеваний, температура тела выше 38°С, а в тяжелых случаях может достигать 40°С, выражена интоксикация: ребенок вялый, капризный, плохо спит, жалуется на головную боль, аппетит значительно понижен еще до появления эрозий во рту. У некоторых детей наблюдаются тошнота, рвота, расстройства стула. Затем нередко присоединяются катаральные явления: насморк, кашель, конъюнктивит. Обычно в этот период ребенка обследует педиатр и в большинстве случаев ставит диагноз острого респираторного заболевания. Однако при внимательном обследовании челюстно-лицевой области педиатр может обнаружить увеличенные, болезненные подчелюстные, подбородочные, шейные лимфатические узлы и начальные признаки катарального гингивита; десневой край более яркой окраски, чем остальная слизистая оболочка рта, вершины межзубных десневых сосочков не острые, как в норме, а закругленные.
На 2-й, 3-й или (реже) на 4-й день заболевания на слизистой оболочке рта, а нередко и на красной кайме губ и коже лица появляются высыпания отдельных и сгруппированных пузырьков диаметром 1 – 3 мм. На коже и красной кайме губ стадия пузырька легко определяется, вначале пузырьки имеют прозрачное содержимое, через 1 – 3 дня содержимое их мутнеет, затем ссыхается в корочку. Если покрышка пузырька повреждается, образуется эрозия кожи. На слизистой оболочке рта внутриэпителиальные пузырьки быстро вскрываются и врач видит эрозии округлой формы – афты. Афты резко болезненны, локализуются они на языке, слизистой оболочке губ, щек, реже на небе, дужках, деснах. При массовом высыпании афты сливаются друг с другом, образуют обширные эрозии различных очертаний. Слизистая оболочка рта, свободная от эрозий, отечна, гиперемирована, язык обложен. Десневой край также отечен, гиперемирован, по краям десны нередко образуются эрозии. Саливация увеличивается, но слюна вязкая с неприятным запахом.
Период высыпания продолжается 2 – 4 сут., состояние ребенка остается тяжелым, некоторые дети отказываются не только от пищи, но и от питья, что усиливает интоксикацию. Большое значение в патогенезе заболевания имеет вторичное инфицирование эрозий эндогенной смешанной, в первую очередь кокковой, микрофлорой полости рта, которая становится патогенной у ребенка, ослабленного вирусной инфекцией. У некоторых детей при тяжелой форме заболевания развивается глубокое язвенно-некротическое поражение слизистой оболочки рта.
Продолжительность заболевания зависит от его тяжести и эффективности лечения и длится 7 – 15 дней, афты заживают без образования рубцов, дольше сохраняются явления гингивита. Заболевание не рецидивирует, если вырабатывается стойкий иммунитет. В последние годы у многих детей наблюдаются рецидивы болезни.
Острый герпетический гингивостоматит следует отличать от медикаментозного стоматита, многоформной экссудативной эритемы и сходных с ней синдромов, от дифтерии и других стоматитов при острых инфекционных заболеваниях.
Тяжелая форма острого герпетического гингивостоматита у детей (афтоид Поспишилла)
Поспишилл описал тяжелую форму строго герпетического гингвостоматита у детей, истощенных инфекционными заболеваниями. При этой форме эрозии возникали не только в полости рта и на коже лица, но и на коже пальцев, в том числе около ногтевых пластинок, а также на половых органах. За рубежом это заболевание называют афтоидом Поспишилла.
Гингивостоматит у детей
Чаще всего в детском возрасте встречается гингивостоматит, вызванный вирусом герпеса. Болезнь протекает в острой форме, обычно средней или тяжелой степени тяжести.
Гингивостоматит у ребенка начинается с резкого поднятия температуры, вялости, головной боли. Все эти симптомы у детей появляются еще до возникновения во рту язв, и их легко спутать с признаками простуды или гриппа: присутствует кашель, насморк, иногда диарея.
При осмотре обнаруживаются увеличенные лимфоузлы под челюстью и на шее, покрасневшие десны. На 2-3 дней слизистая рта покрывается язвочками, которые очень болят. Болезнь длится одну-две недели.
Лечение гингивостоматита заключается в асептической обработке и обезболивании ротовой полости, а также в противовирусной терапии и укреплении иммунной системы.
Первичная инфекция
В большинстве случаев первичной инфекции протекают бессимптомно,а клинические очаги наблюдаются у меньшинства инфицированных лиц. После инкубационного периода (2–14 дней) заболевание проявляется в виде герпетического гингивостоматита или дерматита.
Герпетический гингивостоматит
Наиболее типичным клиническим проявлением первичной инфекции ВПГ-1 служит гингивостоматит у детей и молодых взрослых. Типичными являются также лихорадка в течение 2-7 дней,недомогание,миалгия,неспособность принимать пищу,раздражительность и цервикальная аденопатия. Может присутствовать экссудативный или язвенный фарингит. Множественные изъязвления появляются в задней части полости рта,очаги на слизистой оболочке полости рта могут персистировать в течение 2-3 нед. Наиболее частым осложнением инфекции является обезвоживание у детей вследствие отказа принимать жидкость через рот,при этом может потребоваться госпитализация.У сексуально активных лиц ВПГ-2 может вызвать первичную инфекцию в форме очагов в полости рта и фарингита,которые ассоциируются с умеренной или сильной болью и системными симптомами,имитирующими бактериальный тонзиллит.
Герпетический дерматит
Обычная локализация высыпаний это окружность рта,особенно красная кайма губ,нос.В более редких случаях сыпь располагается в области щек,висков,век,ушных раковин — такая локализация носит название простой герпес гладиаторов (Gladiatorum Herpes Simplex Virus),так как часто встречается у борцов.Высыпания представляют собой сгруппированные пузырьки полусферической формы,на фоне эритемы и отека. За 1–2 сут до появления сыпи пациенты ощущают жжение,покалывание,зуд на местах,где в дальнейшем появится сыпь.Содержимое пузырьков прозрачное,затем мутнеет. Тесно расположенные пузырьки могут сливаться в многокамерный сплошной пузырь. После вскрытия пузырьков образуются эрозии и корочки.
Процесс на коже разрешается в течение 10–14 дней. В случае присоединения вторичной инфекции рецидив продолжается до 3–4 нед.
Атипичные формы герпетического дерматита
- Зостериформный простой герпес характеризуется появлением везикул по ходу того или иного нерва лица,конечности,ягодиц. От опоясывающего лишая эта форма отличается отсутствием боли,иррадиирующей по ходу нерва.
- Абортивная форма встречается на участках кожи с утолщенным роговым слоем на коже ладоней и пальцев рук. Проявляется едва заметными везикуло-папулезными элементами,сопровождается зудом,жжением,болью по ходу нервов.
- Отечная форма встречается на кожных покровах с рыхлой подкожной клетчаткой — веках,губах. Вследствие сильного отека первичные элементы не видны.
- Элефантиазоподобная форма — отечная форма с развитием стойкого лимфостаза в очаге поражения.
- Язвенная форма характеризуется образованием небольших язв на месте обычных герпетических высыпаний. Язвы медленно увеличиваются в размерах и длительное время не эпителизируются. Если они сохраняются более 3 мес,то их относят к СПИД-маркерным заболеваниям.
- Геморрагическая форма характеризуется появлением пузырьков с кровянистым содержимым,сыпь может располагаться на любом участке кожи.
- Геморрагически-некротическая форма протекает с некрозом на месте высыпаний и образованием рубцов.
Осложнения первичной инфекции
Распространенными осложнениями первичной инфекции являются:
- герпетиформная экзема у атопиков;
- кератоконъюнктивит;
- аутоинокуляция;
- диссеминация инфекции ВПГ при других состояниях кожи,таких как болезнь Дарье,грибовидный микоз,вульгарный ихтиоз и врожденная ихтиозиформная эритродермия.
Рецидивирующая инфекция
Исходя из естественной истории ВПГ-1,инфекцию определяют теперь как стойкую хроническую инфекцию сенсорных ганглиев с различной степенью эпителиальной экспрессии. До 40% лиц,инфицированных ВПГ-1,на определенном этапе имеют клинический рецидив. О бессимптомном распространении ВПГ-1 в слюне сообщалось в 1-10% случаев заболевания взрослых.
К факторам,провоцирующим реактивацию вируса,относятся:
- воздействие ультрафиолетового излучения;
- заболевание с лихорадкой;
- стресс;
- предменструальное напряжение;
- хирургические процедуры;
- стоматологические хирургические процедуры;
- дермабразия,включая терапию лазером;
- нейрохирургические вмешательства.
Большинство лиц,у которых развивается рецидивирующая инфекция,имеют продромальную фазу с ощущениями жжения,зуда,онемения и/или боли. Эта фаза происходит в течение 6-12 ч,за ней следуют клинические симптомы. Появляются группы везикул на эритематозном или папулезном основании в месте перехода кожи в слизистые оболочки на губах и на внутренних кератинизированных участках полости рта,таких как десны и твердое нёбо. Фаза изъязвления очень короткая,она сменяется длительной фазой корок со средней продолжительностью 133 ч. Общее время заживления — 7-10 дней.
Атипичные формы рецидивирующей герпетической инфекции
Пациенты с иммунодефицитом и инфекцией ВПГ-1 имеют повышенный уровень активизации вируса — 70-80%. У таких пациентов изъязвления развиваются главным образом вокруг рта и внутри полости рта,как на кератинизированных участках,так и на участках,где кератинизация отсутствует.
- Герпетический геометрический глоссит
был впервые описан в 1993 г. как характерная картина ВПГ-инфекции языка у пациентов с трансплантацией органов и у ВИЧ-инфицированных. - Мигрирующая форма при которой во время каждого рецидива сыпь располагается на новых участках.
Осложнения орофациальной рецидивирующей ВПГ-инфекции
- герпетиформная экзема;
- рецидивирующая многоформная экзема;
- нозокомиальное распространение инфекции,включая герпес новорожденных;
- герпетический панариций у стоматологов и других медицинских работников.
Этиология
Эпиглоттит могут вызывать бактериальные, вирусные и грибковые патогены.
У здоровых детей в большинстве случаев эпиглоттит вызывает бактериальная инфекция. Наиболее распространенным возбудителем является гемофильная палочка — Haemophilus influenzae типа b (Hib). Другие возбудители — пневмококки, стрептококки (включая бета-гемолитический стрептококк группы А, БГСА), золотистый стафилококк (включая его метициллин-резистентные штаммы, MRSA).
У взрослых эпиглоттит ассоциируется с широким спектром бактерий, вирусов, грибковых инфекций, а также их сочетаний.
Среди неинфекционных причин эпиглоттита чаще всего диагностируются травматические: проглатывание инородного тела, термический ожог, ожог кислотой или щелочью.
Эпиглоттит может быть одним из проявлений хронических гранулематозных заболеваний (полиангиит, саркоидоз, системная красная волчанка и др.).
Герпетический стоматит — симптомы и лечение
Лечение пациентов с лёгкими и среднетяжёлыми формами заболевания проводится амбулаторно, т. е. дома, но с регулярным посещением врача. Госпитализации подлежат пациенты с тяжёлыми формами стоматита, осложнениями и генерализованными формами болезни — когда вирус поражает весь организм. Лечение включает в себя соблюдение режима, диеты, местной и общей терапии [5].
Все пациенты нуждаются в щадящем режиме. Если ребёнок лежит, его нужно обеспечить свежим воздухом, регулярной сменой белья. Если он играет и отказывается от постели, не нужно его укладывать насильно — лучше занять спокойными играми, чтением и т. д. Не следует ходить с больным ребёнком в детский сад, школу, магазины, торговые центры, кинотеатры, детские площадки. Нужно помнить, что заболевание очень контагиозное, и другие дети могут заразиться. Но в период выздоровления прогулки на свежем воздухе отдельно от других детей возможны.
Помещение, где находится ребёнок, должно проветриваться 3-4 раза в день, необходима ежедневная влажная уборка. Также ребёнок нуждается в более продолжительном сне. Но если он спит почти весь день и с трудом просыпается или наоборот почти не спит, то требуется дополнительный осмотр врача.
А вот отказ от еды не так страшен. Приём пищи становиться для очень болезненным, поэтому не следует настаивать и тем более кормить ребёнка насильно. Стоит предлагать жидкую пищу, кашу, кисель, протёртые супы.
Важно заняться профилактикой обезвоживания. Маленькие лихорадящие дети очень быстро обезвоживаются, это усиливает интоксикацию и утяжеляет состояние. Поэтому необходимо обильно поить ребёнка. Стоит предлагать любые жидкости: воду, компот, чай, разведённые соки без сахара. Количество выпитой жидкости должно быть не меньше 1,5-2 литров. Если есть рвота или ребёнок отказывается от питья, нужно выпаивать его по чайной ложке каждые 5-7 минут.
Также немаловажную роль играет обезболивание. В разгар заболевания пациенты испытывают сильные головные боли и боли во рту. Для обезболивания чаще используют парацетамол и ибупрофен. Доза рассчитывается в зависимости от массы тела, препараты можно чередовать.
Лихорадку выше 38,5℃ у маленьких детей, у детей с фебрильными судорогами в анамнезе или при плохой переносимости следует сбить. Лихорадку выше 39,5℃ нужно снизить у всех пациентов. Если при приёме жаропонижающего средства температура снизилась хотя бы на градус — это хорошо, но если не снизилась или поднялась ещё выше, то требуется дополнительный осмотр врача.
При лёгкой степени тяжести вполне можно обойтись местным лечением. Для этого необходима тщательная гигиена полости рта, полоскание или обработка антисептическими растворами, которые не содержат спирт: фурацилин 1:5000, 2 % водный раствор хлоргексидина и т. д. Для обработки афт используется мазь ацикловир — 3 % для слизистых, 5 % для кожи. Примерно с третьего дня болезни добавляются заживляющие средства на основе масляного раствора витамина А, облепиховое масло, аекол, солкосерил. Местное лечение проводится 5-6 раз в день до полного заживления элементов поражения.
ВАЖНО: применение местных обезболивающих препаратов на основе лидокаина не рекомендуется детям до 12 лет [5]. Использование местных аэрозольных антисептиков при остром герпетическом стоматите также нежелательно.
При среднетяжёлых формах одного местного лечения недостаточно. Добавляется общее противовирусное лечение. Для этого у детей используют ацикловир и валацикловир (валтрекс). Первый препарат применяется в возрастной дозировке 5 раз в сутки — это важно. Валтрекс же применяется 2 раза в сутки, что удобнее.
ВАЖНО: препараты интерферонов (виферон, генферон, циклоферон), а также гомеопатические противовирусные средства (анаферон, афлубин) и иммуномодуляторы (имудон, тимоген, ликопид) не показаны, так как их эффективность и безопасность при лечении инфекций, вызванных вирусами герпеса, не доказана.
Рецидивирующие формы требуют дополнительного осмотра врача и назначения пролонгированного курса противовирусного лечения.
Тяжёлые и осложнённые формы болезни лечатся в профильном стационаре, так как амбулаторное лечение будет малоэффективным [1][2]. Предполагает приём противовирусных средств в форме таблеток и инъекций, дезинтоксикационную терапию, восполнение потерянной жидкости и электролитов, внутривенную подачу необходимых растворов [11].
Стоит помнить, что острый герпетический стоматит — это заболевание, вызванное вирусом. Поэтому в рутинных случаях не требует назначения антибиотиков, даже если лихорадка длится более трёх суток — это типичное состояние для болезни.
Публикации в СМИ
Острый герпетический стоматит — вирусное поражение слизистой оболочки полости рта.
Этиология и патогенез. Заболевание вызывается ВПГ и является одной из клинических форм проявления первичной герпетической инфекции. Передача инфекции происходит контактным и воздушно-капельным путём. Заболеваемость детей от 6 мес до 3 лет объясняют исчезновением АТ, полученных от матери.
Клинические проявления. Вирусное заболевание имеет пять периодов развития: инкубационный, продромальный, период развития болезни, угасания и клинического выздоровления. В зависимости от степени выраженности общей интоксикации и местных проявлений в полости рта (площади поражения) заболевание может протекать в лёгкой, среднетяжёлой и тяжёлой форме.
• Заболевание начинается остро с общего недомогания, слабости, головных болей, тошноты, отсутствия аппетита; сопровождается подъёмом температуры тела, достигающей при тяжёлой форме 41 °С и более. Определяют увеличение и болезненность подчелюстных, а в тяжёлых случаях и шейных лимфатических узлов.
• В момент подъёма температуры тела на фоне гиперемии и отёка слизистой оболочки полости рта на губах, щеках и языке появляются элементы поражения (от 2–3 до нескольких десятков в зависимости от тяжести заболевания).
• При тяжёлой форме заболевания элементы поражения локализуются не только в полости рта, но и на коже лица, мочках уха и веках.
• На начальной стадии обнаруживают гингивит, сопровождающийся выраженной кровоточивостью дёсен.
• При присоединении фузоспирилярной микрофлоры гингивит приобретает язвенно-некротический характер.
• Отмечают гиперсаливацию, хотя слюна становится вязкой и тягучей. Присоединяется неприятный запах изо рта. Губы — сухие, потрескавшиеся, покрыты корочками, в углах рта имеется мацерация.
• Тяжёлая форма сопровождается обильным слюнотечением и поражением кожных покровов с появлением афтоподобных элементов. У маленьких детей могут развиваться бредоподобные состояния.
• Нарушение общего состояния подтверждается и лабораторными данными.
• В зависимости от степени тяжести и интенсивности лечения выздоровление наступает через 1–3 нед. Афты заживают без образования рубцов.
Диагностика. В крови выявляют изменения, характерные для острого воспалительного процесса. В слюне уменьшается содержание лизоцима, ИФН отсутствует. Изменяется рН слюны: сначала в кислую, затем в щелочную сторону. Цитологическая картина неспецифична. В первые дни вирус обнаруживают в содержимом пузырьков. В последующем определяют титр FN.
Дифференциальная диагностика. С другими вирусными заболеваниями (ящур и др.) и аллергическими поражениями.
ЛЕЧЕНИЕ
Режим и диета. Необходимо соблюдать режим питания: преимущественно жидкая или полужидкая пища и обильное количество жидкости (чай, фруктовые соки, фруктовые отвары). Перед кормлением слизистую оболочку полости рта обезболивают 5% анестезиновой эмульсией. После приёма пищи обязательно промывают или прополаскивают рот.
Лекарственное лечение. Определяется стадией и тяжестью процесса. Полость рта ребёнка рекомендуют обработать р-ром протеолитических ферментов (трипсин, химопсин, панкреатин и др.), способствующих растворению налёта, и ИФН. Выполняют аппликации противовирусными мазями (оксалиновая, бонафтоновая и др.). Позднее применяют кератопластики. Обязательно общее лечение, включающее противовирусные препараты и витамины.
Прогноз. Обычно благоприятный. Возникает нестойкий нестерильный иммунитет. Вирус герпеса, как правило, сохраняется в организме на всю жизнь. Возможен переход в хроническую форму.
Профилактика. Необходимо принимать меры предосторожности в связи с высокой контагиозностью заболевания.
МКБ-10 • B00.2 Герпетический гингивостоматит и фаринготонзиллит
Актуальные вопросы тяжелой герпетической инфекции у взрослых
В настоящее время неуклонно увеличивается число больных рецидивирующей герпетической инфекцией, вызванной вирусами простого герпеса (ВПГ) 1 и 2 типа различной локализации. Наиболее распространенная локализация у взрослых лиц — аногенитальная и лабиальная. Многие вопросы патогенеза и терапии тяжелого и крайне-тяжелого течения герпесвирусной инфекции по-прежнему не решены.
Вид ВПГ относится к семейству Herpesviridae, подсемейству L-Herpesviridae, виду ВПГ. Различают два основных типа вируса — ВПГ 1 и ВПГ 2. Инфицирование возможно как одним, так и двумя типами возбудителя. ВПГ способен внедряться в различные клетки организма человека: в клетки кожи, слизистых оболочек урогенитального и желудочно-кишечного трактов (ЖКТ), дыхательных путей, центральной и периферической нервной системы, печени, эндотелия сосудов, а также в клетки крови — лимфоциты и др. [1]. Место постоянного обитания (пожизненного персистирования) ВПГ — паравертебральные сенсорные ганглии. ВПГ передается прямым контактным путем, возможна передача возбудителя контактно-бытовым и вертикальным путем (от матери к плоду), а также трансфузионным и парентеральным путями через инструменты при оперативных вмешательствах, стоматологических процедурах и т. д.
Как известно, большинство людей инфицированы ВПГ. Первичный иммунный ответ на инфекцию протекает латентно или с герпетическими высыпаниями с местной и общей воспалительной реакцией. У лиц с нормальным иммунным ответом размножение (репликация) ВПГ находится под иммунологическим контролем, и рецидивы бывают крайне редко или не возникают в течение всей жизни. В противовирусной защите организма участвуют факторы неспецифической защиты, уничтожающие или блокирующие вирусы: макрофаги и другие клетки-продуценты интерферонов (ИФН) α, β и γ, ряд интерлейкинов (ИЛ) (фактор некроза опухоли (ФНО), ИЛ-6 и др.), естественные киллеры и факторы, формирующие специфический иммунный ответ против конкретного вируса: цитотоксические Т-лимфоциты (ЦТЛ) (CD8+ Т-лимфоциты) и В-лимфоциты, ответственные за продукцию специфических антител, блокирующих репликацию вируса и расположенные вне клетки вирусы. Для адекватного функционирования этих клеток и поддержания иммунного ответа необходима соответствующая продукция ИФН и ИЛ.
Под влиянием различных экзогенных и эндогенных факторов, повреждающих иммунную систему, возможно ослабление контроля над репликацией вируса и соответственно развитие рецидива. Рецидив ВПГ-инфекции могут спровоцировать другие инфекционные заболевания, переохлаждение, чрезмерная инсоляция, психические или физические стрессы, интоксикации различного генеза, в том числе употребление алкоголя, циклические изменения гормонального статуса (менструации), особенно при дисбалансе уровня гормонов у женщин, резкая смена климатических поясов и др.
При длительной хронической инфекции вирусы оказывают многостороннее неблагоприятное действие на иммунную систему человека. ВПГ прямо повреждают клетки иммунной системы (лимфоциты, макрофаги и естественные киллеры). Синтезируя белки-супрессоры и химерные белки, вирусы угнетают многие реакции иммунитета: ВПГ могут блокировать действие ИФН, нарушать распознавания инфицированных клеток и другие защитные реакции. Кроме того, высокая мутационная активность вирусного генома также способствует ускользанию вируса от иммунологического контроля.
Хроническая, часто рецидивирующая ВПГ-инфекция может провоцировать развитие аутоиммунных состояний (антифосфолипидный синдром, аутоиммунный тиреоидит, аутоиммунные васкулиты и др.). Кроме того, при интеграции ВПГ в генетический аппарат клеток возможна неопластическая трансформация клеток. Так, ВПГ является одним из факторов повышенного риска развития рака тела и шейки матки и других онкологических заболеваний. Также ВПГ-инфекция является одной из ведущих причин самопроизвольных абортов, преждевременных родов, рождения детей с патологией центральной нервной системы и внутренних органов. ВПГИ ассоциирована со многими «болезнями цивилизации» — атеросклерозом, ишемической болезнью сердца у лиц моложе 50 лет и др. Тяжелое течение ВПГИ может быть маркером онкологических заболеваний и СПИДа [7].
В зависимости от числа и выраженности рецидивов, выделяют легкое, среднетяжелое и тяжелое течение болезни (табл. 1).
При тяжелом течении ВПГ-инфекции возможно одновременное появление нескольких очагов поражения (например, в области половых органов, губ, крыльев носа), а также последовательное возникновение высыпаний разной локализации (один рецидив на фоне другого), продолжительность обострения при этом может достигать 16–20 дней. В месте высыпания больные ощущают жар, жжение, боль, напряжение и/или зуд кожи. На инфильтрированной коже появляется группа пузырьков, заполненных прозрачным содержимым. Пузырьки могут сливаться в сплошной многокамерный элемент. Прозрачное их содержимое затем мутнеет. Пузырьки в дальнейшем вскрываются, образуя мелкие эрозии, или подсыхают и превращаются в корочки. Возможно наслоение вторичной бактериальной инфекции. При рецидивах ВПГ часто поражает одни и те же участки кожи. Как правило, при тяжелом течении инфекции значительно ухудшается физическое и психическое состояние больных. У части пациентов в период рецидива увеличиваются или появляются слабость, лихорадка, озноб, миалгии, цефалгии, артралгии, раздражительность, нарушение сна, эмоциональная лабильность, также могут развиваться тяжелые депрессивные состояния, требующие медикаментозной коррекции. По данным органов здравоохранения США, ВПГ-инфекция аногенитальной локализации является примерно в 10% случаев причиной депрессий и суицидов. Тяжелое течение генитальной формы ВПГ-инфекции с частыми рецидивами приводит к нарушению нормальной половой функции пациента, болезнь нередко создает конфликтные ситуации в семье, на работе. Лечение больных с тяжелым течением ВПГ-инфекции представляет собой сложную задачу и должно включать как медикаментозную терапию, так и психологическую адаптацию пациента.
У больных с тяжелой ВПГ-инфекцией в большинстве случаев не наблюдается стойкого и значимого клинического эффекта в ответ на эпизодические курсы комбинированной терапии (противовирусные и иммунотропные средства, общеукрепляющие препараты). Как правило, такие больные меняют много лечебных учреждений в поисках адекватной помощи.
С течением заболевания появляется много побочных реакций на медикаменты или их непереносимость, в ряде случаев развивается устойчивость ВПГ к ацикловиру, ИФН a, другим средствам. Иммуностимуляторы, используемые эмпирически, могут приносить облегчение в период их приема, но во многих случаях они оказываются неэффективными и даже ухудшают клиническое течение болезни. Усугубляются проявления вторичного иммунодефицита, присоединяются другие инфекции, субдепрессивные состояния переходят в стойкие нарушения психики, теряется вера больных в выздоровление, в возможность современной медицины им помочь.
Для разработки современных подходов к лечению и контролю над ВПГ-инфекцией и более углубленного понимания патогенеза заболевания нами было изучено состояние различных звеньев противовирусной защиты и системы цитокинов у больных с тяжелым и крайне тяжелым течением ВПГ-инфекции аногенитальной и лабиальной локализации, а также степень инфицированности (системности заболевания) и частота сочетания с другими герпесвирусными инфекциями.
Обследовано 102 больных, страдающих тяжелой ВПГ-инфекцией более 2 лет (28 мужчин и 74 женщины, средний возраст — 34 ± 1,5 года) и имеющих частоту рецидивов более шести в год.
При этом у 60 больных наблюдалось от 6 до 11 рецидивов ВПГ-инфекции в год, а у 42 больных — от 12 до 20 рецидивов. У большинства пациентов преобладала аногенительная или смешанная локализация герпеса. Средняя длительность тяжелого течения заболевания составила 9,3 ± 1,2 года. Группу контроля составили 32 практически здоровых добровольца (14 мужчин и 18 женщин, средний возраст — 32 ± 1,6 года). Анализ ряда изучаемых параметров включал результаты обследования пациентов с легким течением заболевания (36 человек — 10 мужчин, 26 женщин, средний возраст — 33,4 ± 2,1 года, с частотой рецидивов 2,9 ± 0,8 в год). При рецидивах жалобы больных были характерными. Часто встречались депрессия, раздражительность, снижение памяти и другие нарушения физического и психического состояния и познавательных функций.
У многих больных в анамнезе были указания на повторные курсы противовирусной и/или иммунотропной терапии, оказывавшей неоднозначное влияние: или кратковременное положительное влияние на течение ВПГ-инфекции, или ухудшение и развитие рецидива на фоне или после отмены иммунокоррекции. Такие анамнестические данные отражают тяжесть иммунной недостаточности и неадекватность проводимой эмпирической терапии без оценки иммунного статуса и индивидуального подбора иммунокорректоров, а также восстановительной терапии — иммунореабилитации [5].
При обследовании больных с тяжелым течением ВПГ-инфекции выявлялись многие маркеры вторичного иммунодефицита в виде хронических инфекционно-воспалительных заболеваний различной локализации, со смешанным характером микрофлоры и в большинстве случаев ее устойчивостью к повторным курсам антибиотикотерапии. Из 102 больных хронической ВПГ-инфекцией тяжелого течения выявлены:
- у 86,3% — хронические рецидивирующие заболевания респираторного тракта (хронический фарингит, хронический трахеит, хронический ларингит, хронический бронхит, хронические синуситы, повторные отиты);
- у 88,2% — хронические рецидивирующие заболевания урогенитального тракта смешанного генеза (цистит, уретрит, вульвовагинит, аднексит, сальпингоофорит, простатит);
- у 50–70% — астено-вегетативный и астено-депрессивный синдром, формирование синдрома хронической усталости;
- у 91,2% — дисбактериоз кишечной флоры, хронические воспалительные заболевания ЖКТ (хронический энтероколит, хронический гастродуоденит);
- у 25–30% — кожные псевдоаллергические реакции (кожный зуд, крапивница, дерматит).
Эти данные свидетельствуют о необходимости комплексного подхода к лечению ВПГ-инфекции тяжелого течения с учетом осложнений вторичного иммунодефицита.
Наличие ВПГ-инфекции подтверждали на основании данных анамнеза, клиники, а также выявления дезоксирибонуклеиновой кислоты (ДНК) ВПГ методом полимеразной цепной реакции (ПЦР) в отделяемом из высыпаний. Исследование иммунного статуса включало определение основных субпопуляций лимфоцитов CD3+, CD4+, CD8+, CD72+, CD16+, активационных маркеров лимфоцитов главного комплекса гистосовместимости — HLa-DR+, CD11b в периферической крови с помощью моноклональных антител. Также определяли содержание иммуноглобулинов (Ig) a, M, G, циркулирующих иммунных комплексов (ЦИК) в сыворотке крови. Функциональную активность нейтрофилов — продукцию активных форм кислорода, обеспечивающих бактерицидность, определяли по тесту с нитросиним тетразолием (НСТ-тест). Стимулированный НСТ-тест исследовали при инкубации in vitro с культурой Staphylococcus аureus. Интерфероновый статус оценивали по уровню сывороточного ИФН и продукции лейкоцитами ИФН a при стимуляции вирусом болезни Нью-Кастла и ИФН ( при стимуляции фитогемагглютинином. Количественное содержание цитокинов (ИФН α, ИФН γ, ФНО α, ИЛ-1β, ИЛ-2, ИЛ-4 ИЛ-6,) в плазме/сыворотке крови определяли методом иммуноферментного анализа (ИФА) с использованием тест-систем (ProCon, С.-Петербург, и Вектор-Бест, Новосибирск).
Кроме того, проводили ПЦР-исследование биологических материалов на наличие ДНК ВПГ 1 и 2 типа и других вирусов герпес-группы: цитомегаловируса, вируса герпеса человека (ВГЧ) 6 типа, вируса Эпштейна–Барр. Используемые нами программы амплификации позволяли выявлять ДНК вирусов на уровне, соответствующем активной их репликации. Наличие активной репликации вирусов подтверждали полуколичественным ПЦР-исследованием и серологическими тестами.
В результате исследования у больных с тяжелым течением ВПГ-инфекции обнаружены лабораторные признаки вторичного иммунодефицита.
| Рисунок 1. Частота выявления различных значений IgG у больных с тяжелым течением ВПГ-инфекции |
Так, у большинства пациентов (91%) отсутствовало адекватное повышение продукции IgG в ответ на рецидив ВПГ-инфекции (рис. 1). При частоте рецидивов ВПГ-инфекции 6–11 рецидивов в год низкий уровень IgG выявлялся у 25% больных, при частоте — 12–20 рецидивов в месяц — уже у 64,3% больных. Более чем у 70% больных был повышен уровень ЦИК в 1,5–2,0 раза от показателей нормы. Известно, что длительная циркуляция ЦИК может приводить к отложению их на эндотелии сосудов и служить одним из факторов формирования аутоиммунной патологии.
У большинства больных с ВПГ-инфекцией тяжелого течения (70%) были обнаружены нарушения в системе естественной и/или специфической цитотоксичности (рис. 2) — снижение содержания зрелых активированных естественных киллеров CD16+ (менее 11%), Т-киллеров и/или ЦТЛ CD8+ (менее 27%). Важно отметить, что выраженное снижение уровня CD8+ (в состав которых входят также и супрессорные клетки) в большинстве случаев сочеталось с повышением уровня CD4+ и иммунорегуляторного индекса, что является фактором риска в отношении формирования аутоиммунных процессов. Как известно, системы естественной и специфической цитотоксичности играют ведущую роль в противовирусной защите.
| Рисунок 2. Частота выявления нарушений в системе естественной и специфической цитотоксичности у больных с тяжелым течением ВПГ-инфекции (n = 102) |
У больных с тяжелым течением ВПГ-инфекции при рецидиве число естественных киллеров было достоверно ниже нормы и в 2 раза ниже среднего показателя лиц с легким течением заболевания. Почти у половины больных ВПГ-инфекцией выявленные нарушения сочетались с дисиммуноглобулинемией и дефицитом продукции IgG. Уровень HLa-DR+ лимфоцитов, отражающих продукцию ИЛ-2 и несущих рецептор DR+, необходимый для распознавания вирус-инфицированных клеток и других реакций иммунитета, был снижен у 39% больных ВПГ-инфекцией (его повышение отмечалось только у 17,4% больных).
Обнаруженные нарушения в системах цитотоксичности и их активационных маркерах при ВПГ-инфекции косвенно свидетельствуют о недостаточном уровне продукции Т-хелперами 1 типа ИЛ-2 — одного из важнейших звеньев цитокиновой сети, необходимого для полноценного противовирусного иммунного ответа.
При исследовании функционального состояния нейтрофилов у больных с тяжелым течением ВПГ-инфекции повышение спонтанного НСТ-теста было выявлено почти в половине случаев. Однако показатели стимулированного НСТ-теста и индекса стимуляции, напротив, были существенно снижены у большинства больных, что свидетельствует об истощении у них резервных способностей нейтрофилов.
При изучении интерферонового статуса пациентов в период обострения ВПГ-инфекции выявлены различия при легком и тяжелом течении болезни. Так, уровень сывороточного ИФН у пациентов с легким течением заболевания был повышен в 2 раза по сравнению с группой контроля (р < 0,05). При тяжелом течении инфекции, напротив, рецидив сопровождался низким уровнем сывороточного ИФН. Стимулированная продукция ИФН a и ИФН g также была снижена, причем в достоверно большей степени именно при тяжелом течении ВПГ-инфекции.
Таким образом, у большинства больных с ВПГ-инфекцией выявлялась тяжелая недостаточность системы интерфероногенеза, что соотносится с данными об истощении резервных способностей нейтрофилов у этих больных.
Также нами было изучено содержание основных провоспалительных ИЛ (ИЛ-1β, ФНО α, ИЛ-2 и ряда других ИЛ) в сыворотке крови в период рецидива и в период болезни вне высыпаний. Оказалось, что у пациентов с тяжелым течением ВПГ-инфекции на 2–3 сутки рецидива отсутствует адекватный ответ со стороны провоспалительных ИЛ. У большинства пациентов (90%) была выявлена недостаточность продукции ИЛ, а примерно у 10% больных изучаемые ИЛ в крови не определялись. Надо отметить, что в период вне высыпаний также выявлялось длительное повышение уровня одного или двух видов цитокинов.
При ПЦР-обследовании пациентов с тяжелым течением ВПГ-инфекции (основная группа) наиболее часто находили вирус Эпштейна–Барр (в 76,5% случаях) и ВГЧ 6 типа (в 63,5% случаях) в орофарингеальной области. Цитомегаловирусная инфекция выявлялась у 11,0% пациентов этой группы (в эпителиальных клетках слюны, уретры, цервикального канала, в осадке мочи). При легком течении ВПГ-инфекции (группа сравнения) ДНК вышеуказанных вирусов выявлялась достоверно реже (табл. 2). В целом при тяжелом течении заболевания доля больных с моноинфекцией ВПГ составила только 5%, а при легком — около 72% (табл. 3).
Таким образом, было обнаружено, что у 95,6% больных ВПГ-инфекцией с тяжелым течением заболевания активно реплицируют другие вирусы герпес-группы, что позволяет рассматривать эту форму болезни как микст-вирусную тяжелую инфекцию.
Выше мы отмечали серьезные проблемы, возникающие при лечении ВПГ-инфекции. Как показали наши исследования, большую роль в патогенезе заболевания играет вторичный иммунодефицит, часто комбинированный, с нарушением продукции цитокинов, а также наличие микст-вирусной герпетической инфекции. Кроме того, на фоне этих мощных взаимосвязанных факторов к основному заболеванию присоединяются инфекционно-воспалительные заболевания слизистых оболочек. Как правило, эти факторы не учитываются при терапии больных ВПГ-инфекцией.
Лечение ВПГ-инфекции должно включать подавление репликации вируса в период обострения, а также формирование полноценной иммунной защиты с целью профилактики рецидивов. Ранее нами были подробно изложены принципы терапии ВПГИ [3, 4]. Для купирования обострения герпетической инфекции используют ациклические нуклеотиды (ацикловир, валацикловир, фамцикловир), действие которых связано со способностью нарушать процесс репликации ВПГ на этапе синтеза вирусной ДНК и сборки вирусных частиц. Эффективность ациклических нуклеотидов зависит от их биодоступности, чувствительности вируса к препарату, адекватности дозы, продолжительности и кратности лечения, сроков начала лечения. Назначение этих препаратов с первых суток рецидива (ацикловир — в суточной дозе не менее 1000–1600 мг) способствует быстрому его купированию (табл. 4).
Больным ВПГ-инфекцией c частыми рецидивами (шесть и более рецидивов в год) с целью их профилактики рекомендуют супрессивный прием ациклических нуклеотидов в течение длительного времени, что может приводить к медикаментозной ремиссии в период лечения. В то же время снижение частоты рецидивов после прекращения лечения (по сравнению с периодом до проведения терапии) наблюдается лишь у 20% пациентов [2]. Ациклические нуклеотиды нового поколения — валацикловир и фамцикловир по сравнению с ацикловиром обладают более высокой биодоступностью при возможности двух- и трехкратного приема, однако эти препараты имеют очень высокую стоимость.
Через год непрерывной противовирусной терапии лечение прерывают для оценки количества рецидивов. Пациентам, у которых количество рецидивов продолжает оставаться неприемлемо высоким, целесообразно возобновить лечение [2]. При длительной или частой терапии ациклическими нуклеотидами могут возникать побочные эффекты (гастроинтестинальные боли, головокружение и др.), в ряде случаев развивается устойчивость вируса к этой группе препаратов. К средствам, подавляющим репликацию ВПГ, относят также глицирризиновую кислоту (содержится в солодке), ИФН α (реаферон, виферон, реальдирон и др.) и индукторы его синтеза (амиксин, циклоферон, ридостин, полудан и др.). При тяжелом и длительном течении ВПГ-инфекции в случае курсового использования этих препаратов в ходе монотерапии отмечается недостаточный клинический эффект, при длительном приеме развиваются известные побочные и нежелательные эффекты. ИФН a представляет собой только часть противовирусной защиты иммунной системы и не может заменить другие ее звенья в случае их несостоятельности. Кроме того, как упоминалось выше, герпесвирусы способны блокировать действие ИФН α. Как показывают клинический опыт и наши данные [5, 6], использование иммунокорректоров без оценки иммунного статуса, индивидуального их подбора и контроля их действия бывает малоэффективно или способно приводить к усилению иммунной дисфункции либо гипореактивности ряда звеньев иммунитета вследствие неадекватной стимуляции. Надо подчеркнуть, что назначение препаратов для местного применения (мази, содержащие ацикловир, фоскарнет натрия; эпиген интим спрей (глицирризиновая кислота), бонафтон) носит только вспомогательный характер, так как пузырьковые высыпания на коже — это лишь одно из проявлений тяжелой ВПГ-инфекции. Вирус герпеса, как показывают данные литературы и накопленный нами опыт, может реплицировать в других клетках и органах (в орофарингеальной области, лимфоузлах, слизистой прямой кишки и т. д.). Кроме того, наши исследования показывают, что тяжелая ВПГ-инфекция — это, по сути, не моно- а микст-вирусная инфекция, развивающаяся на фоне вторичного иммунодефицита, что меняет взгляд на обследование и лечение этих больных.
Укажем принципы обследования и лечения больных с ВПГ-инфекцией тяжелого течения.
Необходимые обследования:
- Общеклиническое — на наличие сопутствующих заболеваний и инфекций (органы дыхания, ЖКТ, урогенитального тракта — ультразвуковое исследование, магнитно-резонансная терапия и др.).
- ПЦР для выявления ВГЧ 4 и 6, цитомегаловируса, вирусов гепатитов и внутриклеточной инфекции (хламидии и др.).
- Полное иммунологическое обследование.
- Исследование гормонального статуса.
- Исследование уровня онкомаркеров в динамике.
- Проведение ревмотестов в динамике.
- При необходимости — онкопоиск.
Лечение обострения:
- Ациклические методы (ацикловир, валацикловир, фамцикловир) внутрь в течение 7–14 дней.
- Местно: бонафтон, ацикловир, зовиракс, эпиген и др.
- Детоксикация — по тяжести состояния (энтеросорбция, плазмаферез, гемосорбция).
- Заместительная комплексная иммунотерапия (Ig внутривенно, тимические пептиды, ИФН α и γ, препараты ИЛ).
- Антиоксиданты комплексно по данным обследования.
- Метаболики.
- Витаминотерапия.
- Лазеротерапия.
- При необходимости — лечение в стационаре.
Лечение сопутствующих заболеваний: лечение и коррекция выявленных сопутствующих нарушений, заболеваний — хронических инфекций респираторного тракта, урогенитального тракта и ЖКТ, дисбактериоза, гормональных дисфункций, метаболического синдрома, депрессии и т. д.
Профилактика рецидивов:
- Исключить провоцирующие факторы (профессиональные вредности, охлаждение, нервные и физические перегрузки, злоупотребление алкоголем и др.).
- Исключить другие факторы, угнетающие иммунную систему (неправильное питание, дефицит сна, курение, гиподинамия и др.).
- По данным обследования — повторные курсы заместительной иммунотерапии, другие виды иммунокоррекции, иммунореабилитации.
- Применение в курсовом режиме ИФН, индукторов ИФН, препаратов глицирризиновой кислоты, изопреназина (бивалентных лекарств противовирусного и иммунотропного действия).
- Пролонгированные курсы аномальных нуклеотидов.
- Антиоксиданты.
- Витаминотерапия, метаболики.
- Динамическое наблюдение.
В заключение надо подчеркнуть, что неоднородность нарушений в системе иммунитета при ВПГ-инфекции требует дифференцированного подхода к их коррекции. Важным представляется дальнейшее изучение цитокинового ответа в динамике при тяжелом течении заболевания. Целесообразно исследование влияния препаратов цитокинов ИЛ-2 (ронколейкин), ИФН γ (гаммаферон, ингарон) и других лекарственных средств, сопровождающееся индивидуальным подбором схем лечения, на течение заболевания.
Литература
- Хахалин Л. Н. Вирусы простого герпеса у человека// Consilium Medicum. 1999. Т. 1. № 1. С. 5–18.
- Европейские стандарты диагностики и лечения заболеваний, передаваемых половым путем. М.: Медицинская литература, 2003. С. 102–110.
- Малашенкова И. К., Дидковский Н. А. Принципы иммунокорригирующей терапии вторичных иммунодефицитов, ассоциированных с хронической вирусно-бактериальной инфекцией// Русский медицинский журнал. 2002. Т. 10. № 21. С. 973–977.
- Малашенкова И. К., Дидковский Н. А., Танасова А. Н., Щепеткова И. Н., Левко А. А. Принципы терапии герпесвирусной инфекции// Доктор.Ру. 2004. № 4. С. 26–30.
- Малашенкова И. К., Дидковский Н. А., Левко А. А. К вопросу о роли индивидуального подбора иммунокорректоров// Фарматека. 2004. С. 118–122.
- Левко А. А. Значение индивидуального подбора иммунокорректоров в комплексной терапии хронического рецидивирующего простатита, вызванного урогенитальной инфекцией: автореф. дис. … канд. мед. наук. М., 2005.
- Шульженко А. Е., Викулов Г. Х., Тутушкина Т. В. Герпетические инфекции — настоящее и будущее// Трудный пациент. 2003. № 4. Т. 1. С. 6–15.
Н. А. Дидковский, доктор медицинских наук, профессор И. К. Малашенкова, кандидат медицинских наук Ж. Ш. Сарсания, кандидат биологических наук А. Н. Танасова, И. Н. Зуйкова, И. А. Зуйков, Н. М. Хитрик НИИ физико-химической медицины, ММА им. И. М. Сеченова, Москва
Лечение
Лечение легких форм герпетического гингивита у детей осуществляется амбулаторно под наблюдением лечащего врача. При тяжелом течении заболевания больной госпитализируется в стационар. Больному назначается диета с преобладанием протертой и не раздражающей слизистую рта пищи. Она не должна быть горячей. Твердую пищу ребенку давать не надо, для предотвращения дополнительного травмирования десен.
При легких формах применяется местное лечение.
Используются следующие препараты:
- противовирусные средства (Ациковир, Ганцикловир) – разрушают ДНК вируса, применяют мазь для смазывания десен до пяти раз в день, в течение двух недель;
- местноанестезирующие гели и мази (Лидохлор гель, Камистад) – они обезболивают, обеззараживают, оказывает противовоспалительное действие, используются три раза в день, две недели;
- местные антисептики (Йодинол, Мирамистин, Гексорал) – этими средствами полоскают ротовую полость через каждые четыре часа, две недели;
- репаративные препараты (Солкосерил-гель, мазь Метилурацил) – нанесение мазей на язвочки способствует их эпителизации и быстрому заживлению их, наносят три раза в день, две недели.
Для полосканий при поражении десен широко применяются травяные отвары (ромашка, шиповник, календула, шалфей, зверобой, солодка ).
В тяжелых случаях малышу назначают препараты внутрь.
Назначают следующие средства:
- противовирусные препараты (Фамцикловир, Ацикловир, Зовиракс) – принимаются по схеме, назначенной, врачом, средство необходимо пропить до конца, в противном случае будет рецидив;
- антигистаминные (Супрастин,Тавегил, Цитрин) – уменьшают оттек тканей десен и снижает болезненность;
- жаропонижающие (Панадол, Нурофен) применяются для снижения высокой температуры.
Родители должны следить за гигиеной ротовой полости малыша, в период болезни она осуществляется особенно тщательно. Для предотвращения травматизации десен, рекомендовано применять зубные щетки с мягкой щетиной. Необходимо обрабатывать антисептиками игрушки предметы, которыми пользуется малыш.
Кошачий гингивостоматит. Новое в лечении
Кошачий гингивостоматит — это воспаление ротовой полости (десен, уголков рта) с образованием ранок или язвочек вокруг зубов и на слизистой оболочке. Также процесс воспаления может распространяться на язык, твердое и мягкое небо, слизистую оболочку внутренней поверхности губ и щек, на околоушные и подчелюстные лимфоузлы.
К развитию гингивостоматита ведет наличие зубных камней. Они состоят из отложений микробов и органических субстанций, скрепленных неорганической матрицей из гидроксиапатита, кальция и фосфора (из состава слюны). Некоторые бактерии, располагающиеся в складках дёсен, производят токсины (гиалуронидаза и лизосомальные энзимы/ферменты), которые, сочетаясь с большим притоком воспаленных клеток, раздражают дёсны и высвобождают воспалительные клеточные элементы, которые приводят к отеку, покраснению и разрыхлению дёсен. Распространенные бактерии, вызывающие поражения ротовой полости у кошек: Pasteurella spp., Fusobasterium nucleatum, Actinobacillus spp., Staphylococcus spp., Streptococcus spp., Pseudomonas spp.
Среди других причин гингивостоматита:
- диета, содержащая высокий процент крахмала и витамина D;
- вирусы (из всех инфекционных факторов чаще всего ассоциируется с гингивитом и лимфоцитарным стоматитом Feline calicivirus (FCV); реже встречаются FHV, FIV и FeLV);
- анодентия/олигодентия — сниженное количество или полное отсутствие зубов;
- комплекс эозофильной гранулемы (обычно периоральные повреждения (например, базалиома)) и другие кожные повреждения;
- онкологические образования в ротовой полости.
Также имеет влияние генетика (юношеский гингивит у кошек абиссинской, персидской и мейн-кун пород) и строение ротовой полости (у персидских пород, других пород с брахицефалическим синдромом).
Клинические признаки гингивостоматита. Диагностика
Внимательный хозяин без труда определит признаки гингивостоматита у домашнего питомца. Животное становится вялым и апатичным, иногда проявляет агрессию и раздражительность. Визуальный осмотр ротовой полости показывает покрасневшие, опухшие десны.
Кошки с гингивостоматитом часто перестают есть. У них наблюдается полидипсия (частое употребление воды), анорексия. Часто встречается обильное слюновыделение (гиперсаливация), иногда с примесями крови. Если кошка все же пытается есть, у нее это может получаться неловко, вплоть до выпадения кусочков пищи изо рта. Иногда голодное животное проглатывает большие куски пищи без пережевывания, что может привести к расстройствам желудка. Кошка чаще умывается, тщательно потирая область пасти, будто ей там что-то мешает.
Гингивостоматит легко диагностируются визуально — ветеринарный врач увидит красные воспаленные десна и слизистую оболочку полости рта. Далее нужно определить вид заболевания для выяснения причин воспаления и назначения оптимального курса лечения. Поэтому диагностика может включать в себя дополнительные процедуры:
- посев со слизистой на различные виды патогенной микрофлоры;
- анализы крови и мочи;
- вирусологические тесты.
Наиболее часто встречается катаральный стоматит — начало всех осложненных стоматитов и развития гингивостоматита. Классические признаки — интенсивное покраснение, припухлость, болезненность десен, повышенное слюнотечение, неприятный запах. Слюна тягучая, неприятно пахнущая.
Кроме катарального, классифицируют стоматиты:
- фибринозный (выделения белого цвета);
- язвенный (мокнущие язвы на слизистой);
- гангренозный (осложнение язвенного, к симптомам прибавляется сильный зловонный запах);
- геморрагический (розовые выделения с примесями крови);
- папилломатозный;
- уремический синдром;
- аутоиммунные стоматиты и другие.
Гингивостоматит может развиться в хроническую форму, которую чрезвычайно трудно лечить.
Гингивостоматит может развиться в хроническую форму, которую чрезвычайно трудно лечить
Лечение
В зависимости от типа выявленной инфекции врач назначает курс лечения, который может включать в себя:
Антисептики:
- раствор Люголя — показывает отличные дезинфицирующие свойства: для обработки непосредственно язвочек — мазать или брызгать (важно: исключается длительное использование, т. к. может спровоцировать размножение синегнойной палочки, на которую йод не влияет);
- Хлоргексидин 0,05% — для промывания пасти или обработки непосредственно ран и язв;
- Дентаведин/Метрогил Дента — используют до 3-х раз в день, нанося тонким слоем на больные десна или закладывают прямо в лунки в случае удаления зубов;
- Стоматидин — орошать ротовую полость при воспалении или прижигать точечно язвы, ранки или места удаление папиллом.
Противовоспалительные препараты — для уменьшения покраснения и/или болезненности. Используют два основных типа:
- кортикостероиды — можно назначать в виде таблеток или инъекций (Эти препараты хорошо снимают воспаление; также имеют положительный побочный эффект стимуляции аппетита, что очень важно при этой проблеме. Однако длительное использование стероидов может вызвать нежелательные побочные эффекты в организме);
- нестероидные противовоспалительные средства (НПВС) — считаются безопасными и широко используются в этих случаях (Обычно — в форме инъекций или капель, которые вводятся в пищу или непосредственно в рот. НПВС рекомендуют применять в сочетании с гастропротекторами (из-за негативного влияния на ЖКТ), курс должен длиться не более 5 дней (исключение: препарат Метакам, возможен курс до 14 дней)).
Антибиотикотерапия:
- Линкомицин 10% — курсом от 3 до 7 дней в дозе 2 мл/10 кг при внутримышечном введении и 1 мл/10 кг при внутривенном;
- Амоксициллин 15% — однократное введение в дозе 1 мл/10 кг под кожу или в мышцу; при необходимости можно сделать повторную инъекцию через 48 ч.
Имуностимуляторы — для стимуляции иммунной системы и усиления реакции организма на воспалительный процесс. Применяют:
- Стимул — 0,5 мл/кг однократно в день, до 10 дней;
- L-цин — 0,5-1,0 мл/животное, в зависимости от веса, однократно в день, курс — 5 дней.
Стоматологическая помощь. Любой зубной камень усугубит воспаление, даже если он не является основной причиной. В более тяжелых случаях возможно удаление всех молярных зубов. Если консервативное лечение невозможно, проводят оперативное удаление пораженных тканей слизистой, которая претерпела изменения.
Диета — полный отказ от молока (молочная среда благотворна для развития бактерий), перевод кошки на корма, которые легче принимать (обычно это консервированные мягкие корма). Пища должна быть комнатной температуры.
У некоторых кошек стресс также играет роль в инициировании вспышек гингивостоматита. Удаление стрессоров или предоставление кошке «безопасного» места может помочь в этих случаях.
Лечение гингивостоматита чаще всего проходит в домашних условиях с посещением ветеринара по установленному графику. В этом случае основная задача хозяина — строго выполнять рекомендации.
При сложных запущенных формах ветеринар может рекомендовать стационарное лечение с круглосуточным наблюдением, введением медикаментов и поддерживающих препаратов через капельницу. В ряде случаев животному может потребоваться хирургическое вмешательство (удаление зубов или части слизистой).
Также следует учитывать, что не все методы лечения подходят для кошек. Встречаются случаи, когда животное не отвечает на лечение полностью, вне зависимости от проведенных процедур. Поэтому некоторые животные требуют повторного лечения или постоянного контроля и терапии на протяжении всей жизни.
Опыт применения препарата Ципроколин
Исходя из потребностей рынка, украинский создал комбинированный препарат Ципроколин, содержащий два антибиотика: ципрофлоксацин и колистина сульфат. В результате синергизма этих действующих веществ удалось создать формулу, активность которой выше, чем отдельно взятых ее компонентов.
При пероральном применении ципрофлоксацин орошает воспаленные участки в ротовой полости и начинает всасывается непосредственно в ротовой полости. Поступая в кровь, проникает во все органы и ткани организма, достигая максимальной концентрации через 1-2 часа. Терапевтическая концентрация сохраняется до 24 часов. Механизм действия ципрофлоксацина лежит в ингибировании ДНК-гиразы бактерий, который предотвращает процесс репликации ДНК, чем нарушает целостность мембраны бактериальной клетки и её гибель. Ципрофлоксацина гидрохлорид быстро элиминирует R-плазмиды, что предотвращает развитие резистентности микроорганизмов к препарату.
Ципрофлоксацин эффективен против грамположительных и грамотрицательных микроорганизмов, а именно: против E.coli, Staphylococcus spp., Streptococcus spp., Pseudomonas spp., Salmonella spp., Shigella spp., Enterobacter spp., Klebsiella spp., Proteus spp., Campylobacter spp., Brucella spp., а также Mycoplasma spp. и Chlamydia spp.
Колистина сульфат — это антибиотик, который синтезируется аэробной спорообразующей палочкой Bacillus polymyxa. Колистина сульфат имеет бактерицидное действие на грамотрицательные бактерии (E. Coli, Salmonella spp., Pasteurella spp. и др.). Колистина сульфат связывается с фосфолипидами цитоплазматической мембраны, усиливая её проницаемость для компонентов, что ведёт к деcтрукции клетки бактерии.
Ципроколин — это порошок, который после растворения в обычной воде, превращается в суспензию белого цвета. Имеет сладковатый вкус и запах бекона, что привлекательно для животных. Применяется для лечения собак, кошек и птицы при всех видах стоматитов и гингивитов; смешанных и вторичных инфекциях при заболеваниях, вызванных микроорганизмами, чувствительными к ципрофлоксацину и колистину.
Ципроколин применяют орально. Задается шприцом-дозатором из расчета 1 мл готовой суспензии на 1 кг веса животного.
Выпаивание осуществляется 1 раз в сутки. Курс лечения 7-10 дней в зависимости от клинических признаков и тяжести болезни. После выпаивания препарата при использования в стоматологии, желательно не кормить и не поить животное в течение 2-х часов для более длительного контакта препарата с воспалением в ротовой полостью.
Клинический случай
В WSW CLINIC доктора Величко (г. Киев) обратились хозяева кота тайской породы по кличке Соломон. Возраст 8 лет. Вес 5 кг. Проживает в квартире. Вакцинирован. Гигиену полости рта осуществляют периодически, снимая налет с зубов при помощи ватных дисков с хлоргексидином. В последнее время хозяева обратили внимание, что кот стал медленнее и аккуратнее есть и, умывая мордочку лапкой, чаще трет область пасти.
При тщательном осмотре ветеринарный врач обнаружил интенсивное покраснение, припухлость, болезненность десен, отложение зубного камня на молярах и премолярах верхней и нижней челюстей.
Поставлен диагноз — гингивостоматит в начальной стадии. Предложено осуществить снятие наддесневого зубного камня и налета при помощи ультразвука. Манипуляция была осуществлена с седацией препаратом Релакс.
Вид зубов животного при первичном осмотре на приеме в клинике
Назначено лечение в домашних условиях:
- Хлоргексидин 0.05% — для санации пасти после каждого приема пищи, 30 дней:
- Ципроколин — выпаивание по 5,0 мл готовой суспензии однократно в сутки, курс 10 дней;
- Метрогил Дента — обрабатывать воспаленные участки десны тонким слоем один раз в сутки на ночь, 30 дней;
Повторное посещение врача через 60 дней.
Со слов хозяев, через 3 суток от начала лечения у кота появилась положительная динамика. Состояние животного улучшилось, во время еды активно потребляет пищу, болевой синдром отсутствует.
В пасти также наблюдается значительное улучшение состояния десен. Исчезло покраснение и воспаление, которое было вызвано наличием зубного камня.
Курс лечения продолжен согласно рекомендациям врача.
Таким образом, препарат Ципроколин в комплексном лечении гингивостоматита показал положительную динамику.
Рекомендуется ветеринарными врачами в практику для лечения стоматологических проблем.
Выпаивание препарата Ципроколин в домашних условиях
Полный текст статьи опубликован в журнале VET TOPic (Ветеринарная тема), №4/2021.