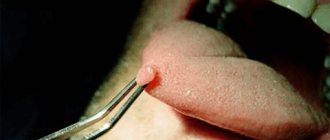
Лептотрихоз – заболевание ротоглотки, вызываемое бактерией Leptothrix buccalis. Это условно-патогенная микрофлора, так как лептотрихии постоянно живут в полости рта человека. Для того чтобы развилось заболевание, необходим какой-либо провоцирующий фактор. Очень часто подвержены этой болезни дети. Бактерии быстро размножаются, поражая, как правило, спинку языка, но могут развиваться и на других поверхностях ротовой полости.
Причины
Провоцирующими факторами, вызывающими лептотрихоз, являются:
- Заболевания иммунной системы, в т.ч. СПИД.
- Грибковые инфекции, кандидоз.
- Сахарный диабет.
- Болезни желудочно-кишечного тракта.
- Заболевания ротовой полости, приводящие к дистрофии эпителия слизистой оболочки.
- Нарушение обмена веществ, углеводно-белкового обмена.
- Недостаток витаминов С и В.
- Прием некоторых лекарственных препаратов (кортикостероиды, антибиотики).
Спровоцировать развитие болезни может также недостаточная гигиена полости рта. Особенно часто она является причиной лептотрихоза у детей.
Чем опасна лептотрикс и откуда она берется
Долгий паразитизм бактерии на слизистых рта приводит к заражению близлежащих тканей и развитию лептотрихозного сепсиса. Зачастую проявляемого в форме стоматита рта. Некоторые специалисты считают лептотрихоз аналогичным ВИЧ-инфекции.
Болезнь нашли у 5% женщин, сдающих гинекологические анализы — мазки из влагалища. Последние зарубежные исследования позволили определить связь лептотрихии с бактериальным вагинозом (вагинальным дисбактериозом). Установленная связь позволяет считать, что лептотрикс является одним из признаков бессимптомного вагиноза у женщин.
Подхватить данного инфекционного возбудителя довольно просто. Микроорганизм передается половым и бытовым путем: через воду стоячих водоемов, недостаточно чистую водопроводную воду, грязное постельное белье, полотенца и т. д. То есть заразить полового партнера лептотрихозом во время секса можно. Лечиться желательно обоим.
Существует мнение, что внутриматочные спирали являются частым поводом для развития заболевания.
К содержанию
Симптомы
Лептотрихоз имеет ярко выраженную симптоматику:
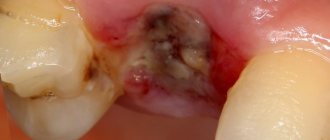
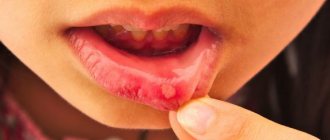
- На поверхности слизистой оболочки образуются белые отложения. Как правило, они локализуются на корне языка, миндалинах, спинке языка.
- Под налетом развиваются плотные бляшки, которые хорошо видны если снять отложения.
- В ротовой полости пациент ощущает жжение, боль. Иногда эти симптомы бывают настолько сильно выражены, что пациенту становится сложно говорить, принимать пищу.
- На поверхности бляшек есть небольшие «щипики», которые вызывают першение в горле, ощущение инородного тела.
Как диагностируется и лечится лептотрихоз
Диагноз обосновывается на характерной микроскопической картине:обнаружению цепочек бактерий в виде точка-тире. Для подтверждения диагноза заболевания,связанного с Leptotrichia amnionii используется культуральное исследование (в отличии от других лептотрихий она не культивируется на кровяном агаре) и ПЦР (16S rDNA). Стандартное лечение лептотрихоза в настоящее время не разработано.В типичных случаях применяется антибиотикотерапия.Отмечена чувствительность лептотрихий к бета-лактамным антибиотикам,клиндамицину,метранидазолу,тетрациклину и левомицетину,а резистентность к макролидам,аминогликозидам и фторхинолонам.
Диагностика и лечение
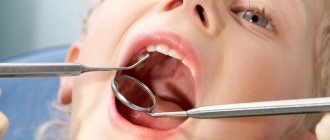
Несмотря на ярко выраженные симптомы, для постановки точного диагноза недостаточно только визуального обследования. Врач обязательно назначит дополнительное исследование мазка, взятого со слизистой оболочки ротовой полости. Диагноз ставится при обнаружении в мазке бактерий лептотрикс.
В редких случаях лептотрихоз проходит самопроизвольно. Чаще всего требуется лечение, причем эффективность приема препаратов сильно различается у разных пациентов. Как правило, лептотрихоз носит стойкий характер, и для полного выздоровления требуется длительное время, терпение пациента и неукоснительное соблюдение назначений врача. Лечить лептотрихоз можно разными методами и их комбинациями:
- Медикаментозное лечение. Как правило, врач назначает курс анибиотиков и в дополнение к нему промывание пораженных участков антисептическими растворами. Медикаментозное лечение длительное, его продолжительность занимает несколько месяцев.
- Криотерапия. Один из современных методов, при использовании которого пораженные зоны подвергаются замораживанию. Процедура проводится под местной анестезией. Криотерапия чаще всего применяется в качестве дополнительного метода лечения.
- Физиотерапия. Ротовая полость обрабатывается лазером, УФО. Как самостоятельный метод физиотерапия эффективна только в том случае, если все бляшки находятся в зоне облучения. Необлученные во время сеанса бляшки сохраняются. Физиотерапию успешно комбинируют с медикаментозным лечением и витаминотерапией.
Наибольшего успеха позволяют добиться комбинированные программы лечения. На первом этапе назначается лечение антибиотиками и полоскание горла и ротовой полости антисептическими растворами. Одновременно проводится лечение болезней, спровоцировавших развитие лептотрихоза. Курс лечения длительный, как правило, 3-4 месяца, но в большинстве случаев комбинированное воздействие дает хороший эффект.
Современные аспекты лечения воспалительных заболеваний органов малого таза у женщин
Воспалительные заболевания органов малого таза характеризуются различными проявлениями, в зависимости от уровня поражения и силы воспалительной реакции. Заболевание развивается при проникновении в половые пути возбудителя (энтерококки, бактероиды, хламидии, микоплазмы, уреаплазмы, трихомонады) и при наличии благоприятных условий для его развития и размножения. Эти условия имеют место в послеродовом или послеабортном периодах, во время менструаций, при различных внутриматочных манипуляциях (введении внутриматочных контрацептивов (ВМК), гистероскопии, гистеросальпингографии, диагностических выскабливаниях) [1, 5].
Существующие естественные защитные механизмы, такие как анатомические особенности, местный иммунитет, кислая среда влагалища, отсутствие эндокринных нарушений или серьезных экстрагенитальных заболеваний, способны в подавляющем большинстве случаев предотвратить развитие генитальной инфекции.
В ответ на инвазию того или иного микроорганизма возникает воспалительный ответ, который, исходя из последних концепций развития септического процесса, принято называть «системным воспалительным ответом» [16, 17, 18].
Эндометрит
Острый эндометрит всегда требует антибактериальной терапии. Воспалительным процессом поражается базальный слой эндометрия вследствие инвазии специфических или неспецифических возбудителей. Защитные механизмы эндометрия, врожденные или приобретенные, такие как Т-лимфоциты и другие элементы клеточного иммунитета, напрямую связаны с действием половых гормонов, особенно эстрадиола, действуют совместно с популяцией макрофагов и защищают организм от повреждающих факторов. С началом менструации этот барьер на большой поверхности слизистой оболочки исчезает, что делает возможным ее инфицирование. Другой источник защиты в матке — это инфильтрация подлежащих тканей полиморфно-ядерными лейкоцитами и богатое кровоснабжение матки, способствующее адекватной перфузии органа кровью и содержащимися в ее сыворотке неспецифическими гуморальными элементами защиты: трансферрином, лизоцимом, опсонинами [16].
Воспалительный процесс может распространиться и на мышечный слой, и возникает метроэндометрит и метротромбофлебит с тяжелым клиническим течением. Воспалительная реакция характеризуется расстройством микроциркуляции в пораженных тканях, выраженной экссудацией, при присоединении анаэробной флоры может возникнуть некротическая деструкция миометрия [12].
Клинические проявления острого эндометрита характеризуются уже на 3–4-й день после занесения инфекции повышением температуры тела, тахикардией, лейкоцитозом с палочкоядерным сдвигом, увеличением скорости оседания эритроцитов (СОЭ). Умеренное увеличение матки сопровождается болезненностью, особенно по ее ребрам (по ходу кровеносных и лимфатических сосудов). Появляются гнойно-кровянистые выделения. Острая стадия эндометрита продолжается 8–10 дней и требует достаточно серьезного лечения. При правильном лечении процесс заканчивается, реже переходит в подострую и хроническую форму, еще реже, при самостоятельной и беспорядочной терапии антибиотиками, эндометрит может принимать более легкое абортивное течение [5, 12].
Лечение острого эндометрита вне зависимости от тяжести его проявлений начинается с антибактериальной инфузионной, десенсибилизирующей и общеукрепляющей терапии.
Антибиотики лучше всего назначать с учетом чувствительности к ним возбудителя, дозы и длительность применения антибиотиков определяются тяжестью заболевания. Из-за угрозы анаэробного инфицирования рекомендуется дополнительное применение метронидазола. Учитывая очень бурное течение эндометрита, из антибиотиков предпочтительны цефалоспорины с аминогликозидами и метронидазолом. Например, цефамандол (или цефуроксим, цефотаксим) по 1,0–2,0 г 3–4 раза в день внутримышечно или внутривенно капельно + гентамицин по 80 мг 3 раза в сутки внутримышечно + метронидазол по 100 мл внутривенно капельно.
Вместо цефалоспоринов можно использовать полусинтетические пенициллины (при абортивном течении), например ампициллин по 1,0 г 6 раз в сутки. Длительность такой комбинированной антибактериальной терапии зависит от клиники и лабораторного ответа, но не менее 7–10 дней.
В качестве профилактики дисбактериоза с первых дней лечения антибиотиками используют нистатин по 250 000 ЕД 4 раза в день или флуконазол по 50 мг в день в течение 1–2 нед внутрь или внутривенно [5].
Дезинтоксикационная инфузионная терапия может включать назначение инфузионных средств, например: раствор Рингера — 500 мл, полиионные растворы — 400 мл, 5% раствор глюкозы — 500 мл, 10% раствор хлорида кальция — 10 мл, унитиол с 5% раствором аскорбиновой кислоты по 5 мл 3 раза в сутки. При наличии гипопротеинемии целесообразно проводить инфузии белковых растворов (альбумин), кровозамещающих растворов, плазмы, эритроцитарной массы, препаратов аминокислот [12].
Физиотерапевтическое лечение занимает одно из ведущих мест в лечении острого эндометрита. Оно не только уменьшает воспалительный процесс в эндометрии, но и стимулирует функцию яичников. При нормализации температурной реакции целесообразно назначать ультразвук малой интенсивности, индуктотермию электромагнитным полем высокой частоты или ультравысокой частоты (УВЧ), магнитотерапию, лазеротерапию.
- Нестероидные противовоспалительные средства (оказывают противовоспалительное, анальгезирующее действие):
– парацетамол + ибупрофен по 1–2 таблетки 3 раза в день — 10 дней;– диклофенак ректально в свечах или перорально по 50 мг 2 раза в день — 10–15 дней;
– индометацин ректально в свечах или перорально по 50 мг 2 раза в день — 10–15 дней;
– напроксен по 500 мг 2 раза в день ректально в свечах или перорально — 10–15 дней.
- Препараты рекомбинантных интерферонов (оказывают иммуномодулирующее, противовирусное действие, усиливают действие антибиотиков): интерферон a-2b или интерферон a по 500 000 ME 2 раза в день ректально в свечах — 10 дней.
- Индукторы интерферона (оказывают иммуномодулирующее, противовирусное действие):
– метилглукамина акридонацетат по 250 мг внутримышечно через день — 10 дней;– оксодигидроакридинилацетат натрия по 250 мг внутримышечно через день — 10 дней.
Рекомендуется дополнительное лечение.
- Комбинированный энзимный препарат (оказывает противовоспалительное, трофическое действие): вобэнзим по 3–5 таблеток 3 раза в день.
- Гомеопатические средства (оказывают противовоспалительное действие, в сочетании с другими препаратами нормализует функцию яичников): гинекохель по 10 капель 3 раза в день.
- Традиционные методы терапии: физиотерапия, фитотерапия, гирудотерапия, иглорефлексотерапия, лечебная физкультура.
- Методы гравитационной хирургии крови: плазмаферез, эндоваскулярное лазерное облучение крови (ЭЛОК), ультрафиолетовое облучение крови, внутривенно введение озонированного 0,9% раствора натрия хлорида.
- Комбинированные пероральные контрацептивные препараты (средне-, низкодозированные, монофазные) по 1 таблетке в день — с 5-го по 25-й день цикла в течение 3–6 мес:
– этинилэстрадиол 30 мкг + левоноргестрел 150 мкг (ригевидон);– этинилэстрадиол 35 мкг + норгестимат 250 мкг (силест);
– этинилэстрадиол 30 мкг + гестоден 75 мкг (фемоден);
– этинилэстрадиол 30 мкг + дезогестрел 150 мкг (марвелон).
Дополнительное лечение в дни менструаций включает следующее.
Тетрациклины (обладают широким спектром действия: грамположительные кокки, спорообразующие бактерии, неспорообразующие бактерии, грамотрицательные кокки и палочки, хламидии, микоплазмы): доксициклин по 100 мг 2 раза в день.
Макролиды (активны в отношении грамположительных кокков, грамотрицательных бактерий, гарднерелл, хламидий, микоплазм, уреаплазм):
– азитромицин по 500 мг 2 раза в день;
– рокситромицин по 150 мг 2 раза в день;
– кларитромицин по 250 мг 2 раза в день.
Фторхинолоны (активны в отношении всех грамположительных и грамотрицательных бактерий): ципрофлоксацин по 500 мг 2 раза в день; офлоксацин — 800 мг однократно в день в течение 10–14 дней.
Производные нитроимидазола (активны в отношении анаэробов, простейших): метронидазол по 500 мг 4 раза в день.
Противогрибковые средства (активны в отношении грибов рода Candida):
– нистатин по 250 000 ЕД 4 раза в день;
– натамицин по 100 мг 4 раза в день;
– флуконазол — 150 мг однократно.
Острый сальпингоофорит
Относится к самым частым заболеваниям воспалительной этиологии у женщин. Каждой пятой женщине, перенесшей сальпингоофорит грозит бесплодие. Аднексит может быть причиной высокого риска внематочной беременности и патологического течения беременности и родов. Первыми поражаются маточные трубы, при этом воспалительным процессом могут быть охвачены все слои слизистой оболочки одной или обеих труб, но чаще возникает катаральное воспаление слизистой оболочки трубы — эндосальпингит. Воспалительный экссудат, скапливаясь в трубе, нередко вытекает через ампулярное отверстие в брюшную полость, вокруг трубы образуются спайки, и брюшное отверстие трубы закрывается. Развивается мешотчатая опухоль в виде гидросальпинкса с прозрачным серозным содержимым или в виде пиосальпинкса с гнойным содержимым. В дальнейшем серозный экссудат гидросальпинкса рассасывается в результате лечения, а гнойный пиосальпинкс может перфорировать в брюшную полость. Гнойный процесс может захватывать более широкие области малого таза, распространяясь на все близлежащие органы [9, 10, 13].
Воспаление яичников (оофорит) как первичное заболевание встречается редко, инфицирование происходит в области лопнувшего фолликула, так как остальная ткань яичника хорошо защищена покрывающим зародышевым эпителием. В острой стадии наблюдается отек и мелкоклеточная инфильтрация. Иногда в полости фолликула желтого тела или мелких фолликулярных кист образуются гнойники, микроабсцессы, которые, сливаясь, формируют абсцесс яичника или пиоварий. Практически диагностировать изолированный воспалительный процесс в яичнике невозможно, да в этом и нет необходимости. В настоящее время лишь у 25–30% больных с острым аднекситом отмечается выраженная картина воспаления, у остальных пациентов наблюдается переход в хроническую форму, когда терапия прекращается после быстрого стихания воспаления.
Острый сальпингоофорит лечится также антибиотиками, (предпочтительнее фторхинолоны III поколения — ципрофлоксацин, офлоксацин, пефлоксацин), так как нередко сопровождается пельвиоперитонитом — воспалением тазовой брюшины.
При нетяжелой форме назначается следующее.
1. Антибактериальная терапия перорально в течение 5–7 дней.
- Комбинация пенициллинов и ингибиторов b-лактамазы (обладают широким спектром действия (стафилококки, кишечная палочка, протей, клебсиелла, шигелла, гонококк, бактероиды, сальмонелла): амоксициллин + клавулановая кислота по 625 мг 3 раза в день.
- Тетрациклины (обладают широким спектром действия: грамположительные кокки, спорообразующие бактерии, неспорообразующие бактерии, грамотрицательные кокки и палочки, хламидии, микоплазмы): доксициклин по 100 мг 2 раза в день.
- Макролиды (активны в отношении грамположительных кокков, грамотрицательных бактерий, гарднерелл, хламидий, микоплазм, уреаплазм):
– азитромицин по 500 мг 2 раза в день;– рокситромицин по 150 мг 2 раза в день;
– кларитромицин по 250 мг 2 раза в день.
- Фторхинолоны (активны ко всем грамположительным и грамотрицательным бактериям):
– ципрофлоксацин по 500 мг 2 раза в день;– офлоксацин — 800 мг однократно в день — 10–14 дней.
2. Производные нитроимидазола перорально (активны в отношении анаэробов, простейших):
– метронидазол по 500 мг 3 раза в день;
– орнидазол по 500 мг 3 раза в день.
3. Противогрибковые средства перорально (активны в отношении грибов рода Candida):
– нистатин по 500 000 ЕД 4 раза в день;
– натамицин по 100 мг 4 раза в день;
– флуконазол — 150 мг однократно.
4. Антигистаминные препараты перорально (предупреждают развитие аллергических реакций):
– фексофенадин по 180 мг 1 раз в день;
– хлоропирамин по 25 мг 2 раза в день.
Дополнительное лечение включает следующее.
- Нестероидные противовоспалительные средства (оказывают противовоспалительное, анальгезирующее действие):
– парацетамол + ибупрофен по 1–2 таблетки 3 раза в день;– диклофенак или индометацин ректально в свечах или перорально по 50 мг 2 раза в день — 10–15 дней;
– напроксен по 500 мг 2 раза в день ректально в свечах или перорально — 10–15 дней.
- Препараты рекомбинантных интерферонов (оказывают иммуномодулирующее, противовирусное действие): интерферон α-2β или интерферон α по 500 000 ME 2 раза в день в свечах 10 дней.
- Поливитаминные препараты, обладающие антиоксидантным действием: витрум, центрум, дуовит, супрадин по 1 драже в течение 1 мес.
При тяжелом течении назначаются препараты следующих групп.
1. Антибактериальная терапия перорально в течение 7–10 дней. Во время антибактериальной терапии оценка клинической эффективности комбинации препаратов проводится через 3 дня, при необходимости — смена препаратов через 5–7 дней.
- Цефалоспорины III, IV поколений (активны в отношении грамотрицательных бактерий, стафилококков): цефотаксим, цефтриаксон, цефепим по 0,5–1 г 2 раза в день внутривенно.
- Комбинация пенициллинов и ингибиторов β-лактамазы (обладает широким спектром действия: стафилококки, кишечная палочка, протей, клебсиелла, шигелла, гонококк, бактероиды, сальмонелла): амоксициллин + клавулановая кислота по 1,2 г 3 раза в день внутривенно.
- Фторхинолоны (активны в отношении всех грамположительных и грамотрицательных бактерий):
– ципрофлоксацин 1000 мг однократно в день;– пефлоксацин, офлоксацин по 200 мг 2 раза в день внутривенно.
- Аминогликозиды (обладают широким спектром действия: грамположительные кокки, грамотрицательные аэробы):
– гентамицин по 240 мг 1 раз в день внутривенно;– амикацин по 500 мг 2 раза в день внутривенно.
- Карбапенемы (активны в отношении грамположительных и грамотрицательных аэробов и анаэробов): имипенем/циластатин или меропенем 500–1000 мг 2–3 раза в день внутривенно.
- Линкозамиды (активны в отношении грамположительных аэробов и грамотрицательных анаэробов): линкомицин по 600 мг 3 раза в день внутривенно.
2. Противогрибковые средства (активны в отношении грибов рода Candida): флуконазол 150 мг однократно перорально.
3. Производные нитроимидазола (активны в отношении анаэробов, простейших): метронидазол по 500 мг 2 раза в день внутривенно.
4. Коллоидные, кристаллоидные растворы (внутривенно капельно):
– реополиглюкин 400 мл;
– реоглюман 400 мл;
– глюкоза 5% раствор 400 мл.
5. Витамины и витаминоподобные вещества (оказывают антиоксидантное действие). Внутривенно струйно или капельно в 0,9% растворе натрия хлорида:
– аскорбиновая кислота 5% раствор 5 мл;
– кокарбоксилаза 100 мг.
Дополнительное лечение включает следующее.
- Иммуноглобулины человека — иммуноглобулин человеческий нормальный (содержит иммуноглобулин G, дополняет антибактериальную терапию при тяжелых инфекциях), внутривенно в дозе 0,2–0,8 г/кг массы тела.
- Препараты рекомбинантных интерферонов (оказывают противовирусное, иммуномодулирующее действие, усиливают действие антибиотиков): интерферон α-2β по 500 000 ME 2 раза в день ректально в свечах — 10 дней.
- Индукторы интерферонов (оказывают противовирусное, иммуномодулирующее действие):
– метилглукамина акридонацетат по 250 мг внутримышечно через день — 10 дней;– оксодигидроакридинилацетат натрия по 250 мг внутримышечно через день — 10 дней.
- Методы гравитационной хирургии крови (оказывают дезинтоксикационное, иммуностимулирующее, противомикробное, противовирусное действие): плазмаферез, введение внутривенно озонированного 0,9% раствора натрия хлорида.
- Лапароскопия, ревизия и санация полости малого таза, промывание полости малого таза озонированным 0,9% раствором натрия хлорида.
Лечение при хроническом сальпингоофорите включает следующее.
- Нестероидные противовоспалительные средства (оказывают противовоспалительное, анальгезирующее действие):
– парацетамол + ибупрофен по 1–2 таблетки 3 раза в день после еды — 10 дней;— диклофенак или индометацин ректально в свечах или перорально по 50 мг 2 раза в день — 10–15 дней;
– напроксен по 500 мг 2 раза в день ректально в свечах или перорально — 10–15 дней.
- Препараты рекомбинантных интерферонов (оказывают иммуномодулирующее, противовирусное действие, усиливают действие антибиотиков): интерферон α-2β или интерферон α по 500 000 ME 2 раза в день ректально в свечах (10 дней).
- Индукторы интерферона (оказывают иммуномодулирующее, противовирусное действие): метилглукамина акридонацетат или оксодигидроакридинилацетат натрия по 250 мг внутримышечно через день — 10 дней.
Рекомендуется дополнительное лечение.
- Комбинированный энзимный препарат (оказывает противовоспалительное, трофическое действие): вобэнзим по 3–5 таблеток 3 раза в день.
- Традиционные методы терапии: физиотерапия, фитотерапия, гирудотерапия, иглорефлексотерапия, лечебная физкультура.
- Методы гравитационной хирургии крови: плазмаферез, ЭЛОК, ультрафиолетовое облучение крови, внутривенное введение озонированного 0,9% раствора натрия хлорида.
- Комбинированные пероральные контрацептивные препараты (средне-, низкодозированные, монофазные) по 1 таблетке в день — с 5-го по 25-й день цикла в течение 3–6 мес:
– этинилэстрадиол 30 мкг + левоноргестрел 150 мкг (ригевидон)– этинилэстрадиол 35 мкг + норгестимат 250 мкг (силест).
– этинилэстрадиол 30 мкг + гестоден 75 мкг (фемоден)
– этинилэстрадиол 30 мкг + дезогестрел 150 мкг (марвелон).
Низкодозированные пероральные контрацептивные препараты нормализуют функцию гипоталамо-гипофизарно-яичниковой системы. При длительном приеме необходим контроль гемостаза, функций печени.
- Гомеопатические средства (оказывают противовоспалительное действие, в сочетании с другими препаратами нормализуют функцию яичников): гинекохель по 10 капель 3 раза в день.
Пельвиоперитонит
Воспаление тазовой брюшины возникает чаще всего вторично от проникновения инфекции в брюшную полость из инфицированной матки (при эндометрите, инфицированном аборте, восходящей гонорее), из маточных труб, яичников, из кишечника, при аппендиците, особенно при тазовом его расположении. При этом наблюдается воспалительная реакция брюшины с образованием серозного, серозно-гнойного или гнойного выпота. Состояние больных при пельвиоперитоните средней тяжести температура повышается, пульс учащается, однако функция сердечно-сосудистой системы нарушается незначительно. При пельвиоперитоните кишечник остается невздутым, пальпация верхней половины органов брюшной полости безболезненна, а симптомы раздражения брюшины определяются лишь над лоном и в подвздошных областях. Тем не менее больные отмечают сильные боли в нижних отделах живота, может быть задержка стула и газов, иногда рвота. Уровень лейкоцитов повышен, сдвиг лейкоцитарной формулы влево, СОЭ ускорена. Постепенно нарастающая интоксикация ухудшает состояние больных [14, 15].
Лечение сальпингоофорита с пельвиоперитонитом или без него начинается с обязательного обследования больной на флору и чувствительность к антибиотикам. Самое главное — следует определить этиологию воспаления. На сегодняшний день для лечения специфического гонорейного процесса широко используется бензилпенициллин, хотя такие препараты, как цефтриаксон, перазон, цефтазидим, предпочтительнее.
«Золотым стандартом» при лечении сальпингоофорита из антибактериальной терапии является назначение цефотаксима в дозе 1,0–2,0 г 2–4 раза в сутки внутримышечно или 1 дозу — 2,0 г внутривенно в сочетании с гентамицином по 80 мг 3 раза в сутки (можно гентамицин вводить однократно в дозе 160 мг внутримышечно). Обязательно следует сочетать эти препараты с введением метронидазола внутривенно по 100 мл 1–3 раза в сутки. Курс лечения антибиотиками следует проводить не менее 5–7 дней и варьировать можно в основном базисный препарат, назначая цефалоспорины II и III поколения (цефамандол, цефуроксим, цефтриаксон, перазон, цефтазидим и другие в дозе 2–4 г в сутки) [14].
При неэффективности стандартной антибиотикотерапии применяется ципрофлоксацин в дозировке 500 мг 2 раза в день в течение 7–10 дней.
При остром воспалении придатков матки, осложненном пельвиоперитонитом, оральное введение антибиотиков возможно лишь после проведения основного курса, и притом если в этом возникает необходимость. Как правило, такой необходимости нет, а сохранение прежних клинических симптомов может свидетельствовать о прогрессировании воспаления и о возможном нагноительном процессе.
Дезинтоксикационная терапия в основном проводится кристаллоидными и дезинтоксикационными растворами в количестве 2–2,5 л с включением растворов реополиглюкина, Рингера, полиионных растворов — ацессоля и др. Антиоксидантная терапия проводится раствором унитиола 5,0 мл с 5% раствором аскорбиновой кислоты 3 раза в сутки внутривенно [14].
С целью нормализации реологических и коагуляционных свойств крови и улучшения микроциркуляции используют ацетилсалициловую кислоту по 0,25 г/сут в течение 7–10 дней, а также внутривенно введение реополиглюкина по 200 мл (2–3 раза на курс). В дальнейшем применяют целый комплекс рассасывающей терапии и физиотерапевтического лечения (глюконат кальция, аутогемотерапию, тиосульфат натрия, гумизоль, плазмол, алоэ, фиБС) [3, 15]. Из физиотерапевтических процедур при остром процессе уместны ультразвук, который обеспечивает анальгезирующий, десенсибилизирующий, фибролитический эффекты, усиление обменных процессов и трофики тканей, индуктотермия, УВЧ-терапия, магнитотерапия, лазеротерапия, в дальнейшем — санаторно-курортное лечение.
Гнойные тубоовариальные образования
Среди 20–25% стационарных больных с воспалительными заболеваниями придатков матки у 5–9% возникают гнойные осложнения, требующие хирургических вмешательств [9, 13].
Можно выделить следующие особенности, касающиеся формирования гнойных тубоовариальных абсцессов:
- хронический сальпингит у больных с тубоовариальными абсцессами наблюдается в 100% случаев и предшествует им;
- распространение инфекции идет преимущественно интраканаликулярным путем от эндометрита (при ВМК, абортах, внутриматочных вмешательствах) к гнойному сальпингиту и оофориту;
- отмечается частое сочетание кистозных преобразований в яичниках с хроническим сальпингитом;
- наблюдается обязательное сочетание абсцессов яичника с обострением гнойного сальпингита;
- абсцессы яичника (пиовариум) формируются преимущественно из кистозных образований, нередко микроабсцессы сливаются между собой.
Встречаются следующие морфологические формы гнойных тубоовариальных образований:
- пиосальпинкс — преимущественное поражение маточной трубы;
- пиоварий — преимущественное поражение яичника;
- тубоовариальная опухоль.
Все остальные сочетания являются осложнениями этих процессов и могут протекать:
- без перфорации;
- с перфорацией гнойников;
- с пельвиоперитонитом;
- с перитонитом (ограниченным, диффузным, серозным, гнойным);
- с тазовым абсцессом ;
- с параметритом (задним, передним, боковым);
- со вторичными поражениями смежных органов (сигмоидит, вторичный аппендицит, оментит, межкишечные абсцессы с формированием свищей).
Клинически дифференцировать каждую из подобных локализаций практически невозможно и нецелесообразно, так как лечение принципиально одинаково — антибактериальная терапия занимает ведущее место как по использованию наиболее активных антибиотиков, так и по длительности их применения. При гнойных процессах последствия воспалительной реакции в тканях носят зачастую необратимый характер. Необратимость обусловлена морфологическими изменениями, их глубиной и тяжестью. Часто наблюдается тяжелое нарушение функции почек [3, 9].
Консервативное лечение необратимых изменений придатков матки малоперспективно, так как если таковое проводится, то оно создает предпосылки к возникновению новых рецидивов и усугублению нарушенных обменных процессов у больных, увеличивает риск предстоящей операции в плане повреждения смежных органов и невозможности выполнить нужный объем операции [9].
Гнойные тубоовариальные образования представляют собой тяжелый в диагностическом и клиническом плане процесс. Тем не менее можно выделить характерные синдромы.
- Клинически интоксикационный синдром проявляется в явлениях интоксикационной энцефалопатии, головных болях, тяжести в голове и тяжести общего состояния. Отмечаются диспепсические расстройства (сухость во рту, тошнота, рвота), тахикардия, иногда гипертензия (или гипотензия при начинающемся септическом шоке, что является одним из ранних его симптомов, наряду с цианозом и гиперемией лица на фоне резкой бледности) [4].
- Болевой синдром присутствует почти у всех больных и носит нарастающий характер, сопровождается ухудшением общего состояния и самочувствия, отмечается болезненность при специальном исследовании и симптомы раздражения брюшины вокруг пальпируемого образования. Пульсирующая нарастающая боль, сохраняющаяся лихорадка с температурой тела выше 38°С, тенезмы, жидкий стул, отсутствие четких контуров опухоли, неэффективность лечения — все это свидетельствует об угрозе перфорации или о наличии ее, что является абсолютным показанием для срочного оперативного лечения.
- Инфекционный синдром присутствует у всех больных, проявляется у большинства из них высокой температурой тела (38°С и выше), тахикардия соответствует лихорадке, так же как и нарастание лейкоцитоза, повышаются СОЭ и лейкоцитарный индекс интоксикации, снижается число лимфоцитов, нарастает сдвиг лейкоцитарной формулы влево, нарастает число молекул средней массы, отражающих нарастающую интоксикацию.
- Нередко страдает функция почек из-за нарушения пассажа мочи.
- Метаболические нарушения проявляются в диспротеинемии, ацидозе, электролитных нарушениях, изменениях в антиоксидантной системе.
Стратегия лечения данной группы больных строится на органосохраняющих операциях, но с радикальным удалением основного очага инфекции. Поэтому у каждой конкретной больной и время операции, и выбор ее объема должны быть оптимальными. Уточнение диагноза иногда занимает несколько суток, особенно при дифференциации с онкологическим процессом. На каждом этапе лечения требуется антибактериальная терапия [1, 2].
Предоперационная терапия и подготовка к операции включают:
- антибиотики (используют цефоперазон 2,0 г/сут, цефтазидим 2,0–4,0 г/сут, цефазолин 2,0 г/сут, амоксициллин + клавулановая кислота 1,2 г внутривенно капельно 1 раз в сутки, клиндамицин 2,0–4,0 г/сут и др.). Их обязательно сочетают с гентамицином по 80 мг внутримышечно 3 раза в сутки и инфузией метронидазола по 100 мл внутривенно 3 раза;
- дезинтоксикационную терапию с инфузионной коррекцией волемических и метаболических нарушений;
- обязательную оценку эффективности лечения по динамике температуры тела, перитонеальных симптомов, общего состояния и показателей крови.
Хирургический этап включает также продолжающуюся антибактериальную терапию. Особенно целесообразно введение одной суточной дозы антибиотиков на операционном столе, сразу после окончания операции. Эта концентрация является необходимой и создает барьер для дальнейшего распространения инфекции, так как проникновению в зону воспаления уже не препятствуют плотные гнойные капсулы тубоовариальных абсцессов. Хорошо проходят эти барьеры b-лактамные антибиотики (цефоперазон, цефтриаксон, цефтазидим, цефотаксим, имипинем/циластатин, амоксициллин + клавулановая кислота).
Послеоперационная терапия включает продолжение антибактериальной терапии теми же антибиотиками в сочетании с антипротозойными, антимикотическими препаратами и уросептиками. Курс лечения назначается в соответствии с клинической картиной, лабораторными данными; он не должен быть прекращен ранее чем через 7–10 дней. Инфузионная терапия должна быть направлена на борьбу с гиповолемией, интоксикацией и метаболическими нарушениями. Очень важна нормализация моторики желудочно-кишечного тракта (стимуляция кишечника, гипербарическая оксигенация, гемосорбция или плазмаферез, ферменты, перидуральная блокада, промывание желудка и т. д.). Гепатотропная, общеукрепляющая, антианемическая терапия сочетается с иммуностимулирующей терапией (ультрафиолетовое облучение, лазерное облучение крови, иммунокорректоры) [2, 9, 11].
Все больные, перенесшие оперативное вмешательство по поводу гнойных тубоовариальных абсцессов, нуждаются в постгоспитальной реабилитации с целью восстановления функции органа и профилактики.
Литература
- Абрамченко В. В., Костючек Д. Ф., Перфильева Г. Н. Гнойно-септическая инфекция в акушерско-гинекологической практике. СПб., 1994. 137 с.
- Башмакова М. А., Корхов В. В. Антибиотики в акушерстве и перинатологии. М., 1996. С. 6.
- Бондарев Н. Э. Оптимизация диагностики и лечения смешанных сексуально-трансмиссионных заболеваний в гинекологической практике: автореф. дис. … канд. мед. наук. СПб., 1997. 20 с.
- Венцела Р. П. Внутрибольничные инфекции. М., 1990. 656 с.
- Гуртовой Б. Л., Серов В. Н., Макацария А. Д. Гнойно-септические заболевания в акушерстве. М., 1981. 256 с.
- Кейт Л. Г., Бергер Г. С., Эдельман Д. А. Репродуктивное здоровье. Т. 2: Редкие инфекции. М., 1988. 416 с.
- Краснополъский В. И., Кулаков В. И. Хирургическое лечение воспалительных заболеваний придатков матки. М., 1984. 234 с.
- Корхов В. В., Сафронова М. М. Современные подходы к лечению воспалительных заболеваний вульвы и влагалища. М., 1995. С. 7–8.
- Кьюмерле X. П., Брендел К. Клиническая фармакология при беременности/ под ред. X. П. Кьюмерле, К. Брендела: пер. с англ: в 2 т. М., 1987. Т. 2. 352 с.
- Серов В. Н., Стрижаков А. Н., Маркин С. А. Практическое акушерство: руководство для врачей. М., 1989. 512 с.
- Серов В. Н., Жаров Е. В., Макацария А. Д. Акушерский перитонит: Диагностика, клиника, лечение. М., 1997. 250 с.
- Стрижаков А. Н., Подзолкова Н. М. Гнойные воспалительные заболевания придатков матки. М., 1996. 245 с.
- Хаджиева Э. Д. Перитонит после кесарева сечения: учеб. пособие. СПб., 1997. 28 с.
- Sahm D. E. The role of automation and molecular technology in antimicrobial susceptibility testing // Clin. Microb. And Inf.1997. 3; 2: 37–56.
- Snuth C. B., Noble V., Bensch R. et al. Bacterial flora of the vagina during the mensternal cycle // Ann. Intern.Med. 1982: 948–951.
- Tenover F. C. Norel and emerging mechanisms of antimicrobial resistance in nosocomial pathogens// Am. J. Med. 1991; 91: 76–81.
В. Н. Кузьмин, доктор медицинских наук, профессор МГМСУ, Москва
Формы лептотрихоза
Учитывая область поражения, в медицине различают следующие формы заболевания:
| Название | Описание |
| Вагинальный лептотрихоз | Заболевание, которое развивается на фоне поражения влагалища лептотрихиями. Патология не относится к венерическим инфекциям, заражение происходит во время купания в грязной воде. Болезнетворные микроорганизмы попадают на слизистую оболочку влагалища, размножаются и провоцируют воспаление. Отекает анус, половые губы и промежность, возникает генитальный зуд. |
| Лептотрихоз во рту | Заболевание развивается во рту, возбудителями являются Leptothrix buccalis. Воспаляются гланды, язык, десна, разрушаются коронки зубов. Поражение ротовой слизистой оболочки во рту часто выявляют у новорожденных. |
| Хориамнионит | Патология характеризуется инфицированием стенок плодного пузыря и амниотической жидкости. |
Каждая форма лептотрихоза сопровождается характерными симптомами и требует проведения правильно подобранной терапии. При отсутствии своевременного лечения патологические процессы прогрессируют и вызывают серьезные осложнения.
Побочные эффекты и противопоказания
Тержинан не вызывает обострений имеющихся хронических патологий. Благодаря отсутствию системного действия не вступает во взаимосвязь с другими лекарствами. В редких случаях на фоне его применения возможно появление зуда и раздражения слизистых. Единственное противопоказание — индивидуальная непереносимость одного или нескольких компонентов. Ее признаки:
- сильное жжение;
- покраснение покровов;
- отек слизистой или резкая болезненность в месте введения.
В единичных случаях Преднизолон в составе таблеток может спровоцировать эрозивных поражения стенок влагалища. Кроме того, этот гормон требует осторожного применения средства при гипотиреозе, сахарном диабете, сердечно-сосудистых патологиях.
Основные назначения для препарата Тержинан
По инструкции вагинальные таблетки показаны для применения:
- при трихомонадных и вызванных гноеродными патогенами вагинитах
- острых и хронических кольпитах неспецифического или смешанного происхождения, в том числе рецидивирующих;
- вагинальном кандидозе;
- вагинальном дисбактериозе;
- уреаплазмозе.
В качестве профилактики развития инфекционных воспалений в полости матки и прилегающих тканях Тержинан назначают:
- перед родами;
- введением внутриматочных спиралей;
- хирургическими вмешательствами;
- проведением абортов, диагностических выскабливаний;
- перед проверкой проходимости маточных труб.
Врачебный опыт показывает, что препарат намного эффективнее аналогов справляется с осложненными случаями заболеваний, редко вызывает нарушения внутренней микрофлоры. Тержинан лучше других интравагинальных медикаментов избавляет от симптомов рецидивирующей молочницы, обострений уреаплазмоза.
Как применять Тержинан
Медикамент показан к использованию пациенткам с 16 лет. Подросткам Тержинан не рекомендуется из-за несовершенства внутренней влагалищной микрофлоры.
- Перед использованием таблетку рекомендуется смочить в теплой воде.
- Лежа на спине, аккуратно ввести препарат глубоко во влагалище.
- После введения Тержинана не вставать в течение 10–15 минут, чтобы свеча случайно не выпала. Лучшее время для процедуры — вечером, перед сном.
Общая схема лечения: по 1 таблетке однократно каждые сутки в течение 6–20 дней. Для профилактического курса достаточно недели использования. При острых состояниях и рецидивирующих патологиях применять средство желательно не менее двух недель подряд. При менструальных выделениях прерывать лечение не рекомендуется. Исключение — повышение чувствительности тканей и появление раздражения слизистой при воздействии препарата в эти дни.
В период использования вагинальных таблеток важно тщательно заботиться о гигиене. Из-за специфических выделений растворившегося препарата требуется более частая смена нижнего белья. Рекомендуется использовать прокладки с достаточной степенью защиты.
Половой покой во время терапии необязателен, но может быть рекомендован гинекологом. Важно помнить, что нистатин в составе Тержинана может снижать эффективность средств барьерной контрацепции.
Через 5–7 суток по окончании курса лечения следует сделать повторный лабораторный анализ на наличие инфекции.
Народные средства
Лептотрикс в мазке (лечение проводится под наблюдением врача гинеколога, терапевта, уролога или венеролога) требует полного комплексного обследования и правильно подобранной терапии. При отсутствии серьезных противопоказаний, можно использовать вспомогательные средства.
Рецепты знахарей и целителей применяются в комплексной терапии после консультации с лечащим врачом. Самостоятельно не рекомендуется использовать народные средства во избежание осложнений или появления аллергической реакции. Всегда остается вероятность возникновения индивидуальной чувствительности.
| Название | Рецепт | Применение |
| Чесночная настойка | Измельчить чеснок, залить 100 г продукта водкой (1 л). | Готовую настойку рекомендуется употреблять 2 раза в сутки, утром и вечером по 1 ч.л. на протяжении месяца. |
| Исландский мох | Залить 1 ст.л. моха крутым кипятком (1 ст.), выдержать 30 мин и процедить. | Полученное средство необходимо принимать на голодный желудок по 2 ст.л. 3 раза в сутки. Отвар также можно использовать для спринцевания или полоскания ротовой полости. |
| Чистотел | Сухую траву (1 ст.л.) залить горячей водой (300 мл), настоять 1 час и процедить. | Готовое средство рекомендуется принимать по 2 ст.л. 3 раза в сутки. Теплый раствор также можно использовать для спринцевания. |
| Мумие | Размешать 2 г продукта в воде (4 ст.л.). | Готовое лекарство рекомендуется употреблять перед едой 2 раза в день. |
| Травяной сбор | Смешать по 1 ст.л. измельченный корень аира, крушины, листьев двудомной крапивы, зверобоя и чабреца. Все компоненты хорошо перемешать и залить 2 ст.л. травяного сбора горячей водой (500 мл). Настоять ночь и процедить. | Готовое средство обладает противовоспалительным, иммуностимулирующим и антибактериальным действием. Взрослым рекомендуется употреблять по 1 ст. утром и вечером перед едой. |
Эфирные масла обладают антибактериальным действием (пихта, можжевельник, лимон, лаванда). Достаточно растворять 10 капель в стакане воды и использовать полученную смесь для спринцевания.
Особенности возбудителя
Возбудителем лептотрихоза является грамотрицательная палочка (семейство фузобактерий). Она способна развиваться и размножаться в анаэробных условиях. Обитают также в нормальной микрофлоре человеческого организма.
В определенных условиях бактерии активизируются и провоцируют развитие воспалительного процесса. Это может быть снижение иммунитета или другое сопутствующее заболевание, под влиянием которого ухудшаются защитные силы организма.