Выполнение диагностики синдромов
Для качественной проверки на наличие заболевания требуется выполнить полный комплекс различных процедур. В частности, диагностика при шилоподъязычном синдроме включает ряд действий и манипуляций.
В первую очередь, выполняется профессиональный осмотр пациента, вследствие чего доктор обследует и выявляет уплотнение костного нароста в области передней зоны шейного отдела наблюдаемого. Если выполнять нажатие на эту часть, человек должен испытывать болезненные ощущения, а его самочувствие сильно ухудшаться.
Во-вторых, производится рентген лицевого скелета, костей черепа, а также шеи.
В момент диагностики следует тщательно подойти к процедурам, ведь это заболевание легко можно спутать с другими подобными патологиями, симптомы которых очень схожи. В качестве образца можно привести нагноение миндалин.
Перелом нижней челюсти
При одностороннем переломе мыщелка во время открывания рта нижняя челюсть смещается в пораженную сторону. Открытый прикус только во фронтальном отделе свидетельствует о двустороннем переломе мыщелковых отростков. При переломе головки и ветви нижней челюсти без смещения отломков ценные сведения можно получить при нагрузке на нижнюю челюсть. Давление на подбородок спереди назад или на угол нижней челюсти снизу вверх вызывает боль в области расположения линии перелома. При смещении отломков пальпаторно в этом месте можно определить неровные контуры кости и костные выступы. Одиночный или множественный характер перелома нижней челюсти можно определить также при помощи деревянного шпателя. На стороне перелома больной не может удержать шпатель между боковыми зубами. Если он не может удержать шпатель между передними зубами или между боковыми зубами с двух сторон, то это свидетельствует о двустороннем переломе нижней челюсти в области тела, ветви или мыщелкового отростка нижней челюсти. Особенности расположения линии перелома и направление смещения отломков определяют на рентгенограммах нижней челюсти. Перечисленные признаки отсутствуют при СБД височно-нижнечелюстного сустава.
Клиника
При наличии удлиненного и/или искривленного шиловидного отростка, или обызвествленной шилоподъязычной связки, или обызвествленной шилоподъязычной складки, или удлиненных рогов подъязычной кости происходит чрезмерное давление этих структур на внутреннюю и наружную сонные артерии. За счет этого в зонах, питаемых сонными артериями, появляется множество на первый взгляд не связанных между собой клинических симптомов, таких как:
- ощущение инородного тела в глотке;
- хроническое воспаление слизистой оболочки глотки;
- боль в области верхнечелюстного сустава;
- боль и шум в ушах;
- односторонняя и двусторонняя орбитальная или головная боль;
- «стреляющая» боль при повороте головы.
По данным литературы, больные шилоподъязычным синдромом чаще всего жалуются на наличие нечетко локализованной боли с односторонней локализацией в верхне-переднем отделе шеи и иррадиацией в глотку, корень языка, ухо. При этом боль может распространяться на височно-нижнечелюстной сустав, нижнюю челюсть, височную, щечную области, поднижнечелюстной треугольник. У некоторых пациентов болевые ощущения возникают в зубах верхней и нижней челюстей. M. Kiely и соавт. (1995) описали распространение боли в грудино-ключично-сосцевидную мышцу, а D. Savic (1987) — в надключичную ямку, надплечье и переднюю грудную стенку. Пациенты обычно характеризуют боль как тупую, постоянную с периодами усиления и ослабления. Интенсивность ее нарастает к концу дня, усиливаясь при повороте или запрокидывании головы, после продолжительного разговора или пения, изменения погодных условий.
Заболевшие обращаются обычно с жалобой на боль только в одном органе, чаще в глотке, ухе, височно-нижнечелюстном суставе, и только детальный опрос позволяет уточнить ее локализацию и зоны распространения. У некоторых больных развивается языкоглоточная невралгия с характерными для нее болевыми пароксизмами. Частыми симптомами заболевания является дисфагия, при этом расстройство глотания обычно связано со значительным усилением боли в горле и ухе. Одних больных беспокоит ощущение инородного тела в глотке, других — «постоянно воспаленное горло», у них может возникать глоточный спазм, упорный сухой кашель без объективных признаков воспаления в верхних дыхательных путях.
Шиловидно-глоточный синдром
Как правило, правосторонний, так как правый шиловидный отросток в норме длиннее левого в среднем на 0,5 см. Боли возникают в результате давления, например удлиненным и искривленным внутрь шиловидным отростком, на ткани в области тонзиллярной ямки и раздражения нервных окончаний языкоглоточного нерва. Интенсивность болей очень варьирует — от незначительных болей или ощущения инородного тела в горле, особенно при глотании, до резких сильных постоянных болей в горле, миндалине, иррадиирующих в ухо. Некоторые больные отмечают боли также на передней поверхности шеи, в области подъязычной кости. Изредка эти боли в горле ошибочно связывают с патологическими изменениями миндалины и удаляют ее, а продолжающиеся боли объясняют раздражением нервных окончаний послеоперационным рубцом. Однако шиловидно-глоточный синдром следует дифференцировать не только от поражения миндалин, например хроническим воспалительным процессом, но и от невралгии языкоглоточного нерва. Для невралгии последнего характерны приступообразные жгучие или стреляющие боли в области глотки, миндалины, корня языка, иррадиирующие в ухо, которые возникают во время разговора, смеха, кашля, зевоты и приема пищи.
Шиловидно-каротидный синдром («синдром сонной артерии»).
Патогенез заключается в давлении кончика удлиненного и отклоненного кнаружи шиловидного отростка на внутреннюю или наружную сонную артерию рядом с бифуркацией общей сонной артерии, раздражении периартериального симпатического сплетения и болевых рецепторов. При раздражении внутренней сонной артерии боли постоянные, ощущаются в лобной области, глазнице, глазах, то есть в зоне разветвления и кровоснабжения внутренней сонной артерии или ее ветви, в частности, глазничной артерии. Вследствие давления отростка на наружную сонную артерию боли иррадиируют по ее ветвям в область виска, темени, лица (ниже глаза).
- Почему при жевании возле уха болит челюсть с одной стороны: что означает боль справа и слева, чем лечить?
Лучевая диагностика шилоподъязычныого синдрома (клиническое наблюдение)
Авторы: А. Г. Лампер , М. В. Вишнякова , Е. А. Степанова
Шилоподъязычный синдром (ШПС), или синдром Eagle, – это общепринятое название клинического симптомокомплекса, связанного с аномалиями размеров и положения шиловидного отростка височной кости (ШОВК). Изменения, как правило, касаются структур шилоподъязычного комплекса (ШПК), который образован ШОВК, шилоподъязычной связкой и подъязычной костью [9].
Больные могут предъявлять целый набор неспецифических жалоб, с которыми они обращаются к специалистам различного профиля, длительное время не получая адекватного лечения. Среди них:
– боль, чаще, в глотке, ухе и височно-нижнечелюстном суставе, с иррадиацией в нижнюю челюсть, височную и щечную области, поднижнечелюстной треугольник, зубы, корень языка [9]; – дисфагия с усилением боли в горле и ухе во время глотания (возможны ощущения инородного тела в глотке или «постоянно воспаленного горла» [3, 4]; – упорный сухой кашель без объективных признаков воспаления в верхних дыхательных путях [1, 2, 5, 7];
– ограничение движений головы и чувство «скованности» мышц шеи [6, 8].
Изменения шилоподъязычного комплекса встречаются у 20–30% взрослых людей. Однако в силу недостаточной осведомленности практических врачей о ШПС, своевременное распознавание его значительно запаздывает.
Клинические наблюдения
Больной К., 30 лет Считает себя больным в течение двух лет, когда впервые случайно обнаружил на переднебоковой поверхности шеи слева небольшое округлое безболезненное образование. Был консультирован хирургом. Для уточнения природы образования была выполнена пункция, результат которой оказался неубедительным.
В течение последующего времени образование медленно увеличивалось в размерах, присоединилось затруднение глотания и ограничение боковых движений шеи. Для дальнейшего обследования и лечения госпитализирован в МОНИКИ. Объективно: Лицо симметрично. Кожные покровы обычной окраски и влажности. Открывание рта свободное, в полном объеме, безболезненное.
Со стороны полости рта – без особенностей. Фонация не нарушена. Во время глотания наблюдается смещение гортани вправо. Чувствительность не нарушена. На переднебоковой поверхности шеи слева при пальпации определяется неподвижное, безболезненное, твердое продолговатое образование длиной около 5 см, неспаянное с окружающими тканями.
Регионарные лимфатические узлы не пальпируются. Щитовидная железа при УЗИ без патологии.
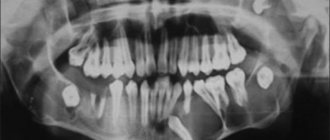
При рентгенографии шейного отдела позвоночника в прямой и косой проекциях: слева определялось дополнительное S-образной формы образование между шиловидным отростком и телом подъязычной кости, состоящее из вставочных костей, соединяющихся между собой суставоподобными сочленениями (рис.1). Более полная информация была получена при компьютерной томографии (рис.
2): левый шиловидный отросток височной кости утолщен, соединяется с телом подъязычной кости посредством вставочных двух костей, которые образуют между собой ложные суставы. Левый большой рог подъязычной кости соединяется за счет обызвествленной щитоподъязычной связки с рогом обызвествленного щитовидного хряща. Правый ШОВК удлинен и утолщен.
Заключение: КТ картина аномалии развития ШПК с формированием синостозов и ложных суставов между подъязычной костью, шиловидным отростком левой височной кости и верхними рогами щитовидного хряща. На основании проведенных клинико-рентгенологических исследований подтвержден диагноз шилоподъязычного синдрома.
При операции удален левый шиловидный отросток височной кости, шилоподъязычная связка и левый рог подъязычной кости. В удаленном материале оказались костные фрагменты компактного строения с участками гиалинового хряща и мелкодисперстные отложения кальция. При контрольной рентгенографии в зоне проведенного хирургического вмешательства определяется не удаленный фрагмент дистального отдела обызвествленной шило-подъязычной связки, соединяющийся с телом подъязычной кости (рис. 3).
Послеоперационный период протекал без осложнений. Больной выписан в удовлетворительном состоянии на динамическое наблюдение.
Обсуждение
Аномалии ШОВК связаны с нарушениями развития жаберных дуг. В мезенхиме между жаберными карманами формируется хрящевые жаберные дуги. Особое значение имеют первые две из них – висцеральные дуги, на основе которых развивается висцеральный череп [12, 13].
В спектре изменений ШПК могут встретиться следующие варианты аномалий: удлинение ШОВК, окостенение или кальцификация шилоподъязычной связки (полное или частичное, одно- или двустороннее), возможно тотальное поражение или образование диартрозоподобных сочленений.
В патогенезе ШПС значение имеет патологическое отклонение отростка в задне-медиальном направлении, нередко в сочетании с его удлинением и искривлением. Это приводит к давлению на окружающие мышцы, языкоглоточный нерв, симпатическое сплетение внутренней сонной артерии, боковую стенку глотки.
При этом значение угла отклонения, при котором верхушечная часть отростка соприкасается с этими анатомическими образованиями, находится в обратной зависимости от его длины и выраженности искривления [11]. Клиническая диагностика весьма проблематична в первую очередь из-за отсутствия характерной объективной симптоматики.
При обследовании можно пальпировать верхушку отростка, а также выявить болезненность в проекции шиловидного отростка, передней небной дужки, шилоподъязычной, жевательных (крыловидных, височной) и грудино-ключично-сосцевидной мышц. Кроме того, нет единого мнения по вопросу о нормальной длине шиловидного отростка подъязычной кости.
Так, ранее ШОВК более 30-33 мм считался удлиненным.
Однако более поздние данные (на основе массовых ортопантомографий) показали, что средней длиной ШОВК следует считать 45 мм, причем показатель этот различен в разных возрастно-половых группах (42 мм у женщин моложе 35 лет; 49 мм у мужчин старше 45 лет), а колебания длины отростка могут варьировать от полного его отсутствия (с одной или обеих сторон) до сращения его верхушки с малым рожком подъязычной кости [7]. В то же время современные возможности хирургического лечения ШПС повышают актуальность точной диагностики заболевания, основную роль в которой играют лучевые методы исследования – традиционная рентгенография и компьютерная томография.
Заключение
Интерес данного клинического наблюдения, на наш взгляд, обусловлен достаточно типичной историей болезни пациента с шилоподъязычным синдромом, диагностические проблемы при котором связаны в основном с недостаточной осведомленностью врачей различных специальностей, в том числе и практических рентгенологов, о существовании такого заболевания.
Упоминания о нем встречаются, как правило, в специализированной литературе по оториноларингологии, челюстно-лицевой хирургии и неврологии.
В действительности, использование выделенного комплекса жалоб, объективных признаков и корректного диагностического алгоритма, включающего рентгенографию и КТ, облегчают распознавание ШПС, планирование и выполнение корригирующей операции.
Литература
Акберов Р. Ф., Хабибуллин И. Р. // Вертеброневрология. – 1992. – №2. – С. 46–47. Гринберг Л. М. Неврология лица / ред. В. А. Карлова. Москва, 1991. – С. 57–59. Данилов А. Б. Болевые синдромы в неврологической практике / ред. А. М. Вейна. Москва, 1999. – С. 13–51. Лебедянцев В. В., Шульга И. А., Овчинникова Н. К.
XI Научно-практическая конференция оториноларингологов Оренбургской области. – 1998. – С. 23–24. Лебедянцев В. В., Шульга И. А. К патогенезу шилоподъязычного синдрома // Новости оториноларингологии и логопатологии. – 2001. – №2. – С. 32–36. Carter L. Soft tissue calcification and ossification. In: White SC, Pharoah MJ, editors. Oral radiology, principles and interpretation.
Missouri: Mosby, 2004. – Р. 597–614. Gokce C., Sisman Y., Tarim Ertas E., Akgunlu F., Ozturk A. Prevalence of styloid process elongation on panoramic radiography in the Turkey population from Cappodocia region // Eur J Dent. – 2008. – №2. – Р. 18–22. Gözil R., Yener N., Calgüner E., Araç M., Tunç E., Bahcelio lu M.
Morphological characteristics of styloid process evaluated by computerized axial tomography // Ann Anat. – 2001. – №183. – Р. 527–535. Krennmair G., Piehslinger E. Variants of ossification in the stylohyoid chain // Cranio. – 2003. – №21. – Р. 31–37. Baekim C. C., Mutlu H., Güngör A., et al. Evaluation of styloid process by three dimensional computed tomography // Eur Radiol. – 2005. – №15.
– Р. 134–139. Prasad K. C., Kamath M. P., Reddy K. J., Raju K., Agarwal S. Elongated styloid process (Eagle’s syndrome): a clinical study // J Oral Maxillofac Surg. – 2002. – №60. – Р. 171–175. Ryan D. Murtagh, Jamie T. Caracciolo, and Gaspar Fernandez CT Findings Associated with Eagle Syndrome AJNR Am // J Neuroradiol. – 2001. – № 22 (аugust). – Р. 1401–1402. Ramadan S. U.
, Gokharman D., Tuncbilek I., Kacar M., Kosar P., Kosar U. Assessment of the Eagle’s syndrome stylohoid chain by 3D-CT // Surg Radiol Anat. – 2007. – №29. – Р. 583–588.
Материалы являются авторскими, перепечатка разрешена только с письменного согласия редакции.
Источник: https://vestnik.medsi.ru/publications/259/
Диагностика
Для постановки диагноза очень важно тщательно собрать жалобы и анамнез заболевания. Так, нужно установить, когда появились болезненные ощущения, какой характер они носят, что провоцирует усиление болей, а что – ослабление. Необходимо точно определить области, где возникает болезненность и куда она иррадиирует. Это важно для проведения дифференциальной диагностики с невралгиями других нервов (затылочного, языкоглоточного, верхнегортанного, тройничного, ушно-височного).
Обязательным является осмотр горла для исключения фарингита и тонзиллита.
Дополнительным методом обследования является рентгенография черепа (или прицельная рентгенография шилоподъязычного отростка).
Причины, симптомы и способы лечения шилоподъязычного синдрома Игла-Стерлинга
Под нижней челюстью находятся многочисленные анатомические образования, заболевания которых могут проявляться болезненностью в области шеи. Возникают неприятные ощущения в таких случаях:
- Патологические изменения лимфатических узлов при лимфадените. Воспаление сопровождается резкой болью в шее, отдающей в челюсть, и повышением температуры.
- Появление метастаз – опухолей лимфоузлов под нижней челюстью. Боль становится хронической, а температура тела возрастает и долго не падает. Человек испытывает общую слабость, худеет и чувствует недомогание.
- Повышение чувствительности языка при употреблении кислых, острых, холодных или горячих продуктов.
- Глоссит – воспаление языка, при котором он обретает ярко-красный цвет и опухает.
- Слюнокаменная болезнь, сопровождающаяся опуханием нижней челюсти, выделением гноя железами в полости рта, повышением температуры и болями в шее, ухе и челюсти.
- Фарингит, тонзиллит, ангина.
- Переломы челюсти сопровождаются болями в шее под челюстью, кровоизлияниями и отеками.
- Невралгия языкоглоточного нерва. Заболевание встречается крайне редко и начинается от корня языка или миндалин, переходя на уши и шею.
- При опухолях гортани боль постепенно усиливается и смещается ниже в шею и грудную клетку. Возникают боли в шее и нижней челюсти, першение, кашель и изменяется голос.
Виды болей в шее и челюсти
Болеть шея и нижняя челюсть могут по-разному, в зависимости от причин и заболевания, вызвавших недуг. Рассмотрим варианты, как может проявляться болезненность.
Интенсивные боли по бокам в шее под челюстью
Болеть шея под челюстью слева и справа может по разным причинам:
- воспаления челюстной кости;
- травма;
- лимфатические патологии и онкологические заболевания;
- проблемы с зубами.
Не имеет значения, какими симптомами сопровождаются болезненные ощущения, надо проконсультироваться со специалистом. Когда боли не доставляют дискомфорта, это не повод игнорировать необходимость обращения к врачу.
Существует много заболеваний, которые в начале своего развития не выражаются заметными признаками. Со временем легкий дискомфорт перерастает в сильную резкую боль, которую невозможно терпеть.
В связи с этим бороться с недугом надо не обезболиванием или примочками, а при помощи комплексного медицинского лечения.
Ноющая боль
Боли в шее, отдающие в челюсть и имеющие ноющий характер, могут быть обусловлены такими причинами, как:
- Мигрени. Локализоваться болезненность может с одной стороны, усиливаясь при ярком свете или изменении освещения, а также при громких посторонних звуках. К дополнительным симптомам мигрени относят рвоту, тошноту, сильную жажду, ухудшение зрения и пр.
- Инфекционные зубные заболевания.
- Коротидиния.
Боль под челюстью слева
- Боли в области пупка: причины и лечение
- Как рассчитать идеальный вес
Боль в шее и нижней части челюсти слева может быть вызвана инфарктом или стенокардией в результате нарушения кровотока. Диагностировать проблемы можно по жгучей острой боли в грудной клетке. В этом случае важно поскорее обратиться к врачу, который пропишет правильное лечение и не допустит летального исхода.
Боль при надавливании
Боли в шее и челюсти при надавливании могут свидетельствовать о:
- остеогенной саркоме;
- невралгии ушного узла;
- сиалолитах;
- воспалениях лимфоузлов.
Боль в шее и челюсти при глотании
Причиной боли в шее и нижней челюсти при глотании является ангина. Диагностируют заболевание по таким симптомам, как повышение температуры, боли в голове, слабость и недомогание. Болезненность может отдавать в ухо.
Мы перечислили только основные виды болей. Точно определить первопричину развития недуга можно, посетив следующих врачей:
- терапевт;
- стоматолог;
- отоларинголог;
- невролог;
- хирург.
Причины возникновения
Наряду с изменением размеров и формы шиловидного отростка в качестве причины синдрома Игла может выступать:
- окостенение шилоподъязычной связки;
- спазм шилоглоточной, шилоязычной или шилоподъязычной мышц;
- срастание шилоподъязычной связки с подъязычной костью или с шиловидным отростком.
Симптомы шилоподъязычного синдрома
Главным признаком данного заболевания является наличие постоянных болей в верхнем переднем отделе шеи, которые усиливаются при глотании, движениях языка, поворотах головы, длительном разговоре.
Нередко болевые ощущения иррадиируют в ухо, глотку, висок, височно-нижнечелюстной сустав, грудино-ключично-сосцевидную мышцу, надключичную ямку.
Также характерны симптомы, связанные с сдавливанием сонных артерий:
- шум в ушах;
- головная боль;
- тошнота;
- головокружение;
- ощущение инородного тела в глотке.
Диагностика
Для постановки диагноза очень важно тщательно собрать жалобы и анамнез заболевания. Так, нужно установить, когда появились болезненные ощущения, какой характер они носят, что провоцирует усиление болей, а что – ослабление.
Необходимо точно определить области, где возникает болезненность и куда она иррадиирует.
Это важно для проведения дифференциальной диагностики с невралгиями других нервов (затылочного, языкоглоточного, верхнегортанного, тройничного, ушно-височного).
Обязательным является осмотр горла для исключения фарингита и тонзиллита.
Дополнительным методом обследования является рентгенография черепа (или прицельная рентгенография шилоподъязычного отростка).
Почему воспаляются лимфоузлы под челюстью?
У подавляющего большинства пациентов причиной воспаления лимфатических узлов является бактериальная инфекция. Чаще всего она приходит из воспаленных верхних дыхательных путей или ушной раковины.
По мнению врачей, примерно у 5-й части всех пациентов лимфатические узлы на шее болят из-за запущенного кариеса или зубного абсцесса.
Такое воспаление носит название лимфаденит. На начальных стадиях это заболевание развивается постепенно. Симптомов практически нет. Пациент даже не может прощупать лимфатические узлы под кожей. Слизистые оболочки рта не гиперемированны. Рот открывается без всяких проблем.
Источник: https://zdorovo.live/nevralgiya/prichiny-simptomy-i-sposoby-lecheniya-shilopodyazychnogo-sindroma-igla-sterlinga.html
Диагностика шилоподъязычного синдрома в Пирогова
В Национальном медико-хирургическом центре имени Н. И. Пирогова установление диагноза происходит путем изучения анамнеза в совокупности с исследованиями, осуществляемыми в клинике.
Наиболее часто выявляют заболевание следующим методом: происходит пальпация шейного отдела либо ямки тонзиллярной части ротовой полости, вследствие чего появляются болевые ощущения.
Затем пациент получает направление на рентгеноскопию, с помощью которой происходит подтверждение диагноза. Бывали случаи, когда увеличение размеров шилоподъязычного отростка не оказывало болевого воздействия на пациентов. До обнаружения патологии они ощущали себя достаточно комфортно.
Остеоартрит височно-нижнечелюстного сустава
Развивается медленно, часто протекает бессимптомно даже при значительном поражении сустава. Ранними симптомами являются боль и некоторая тугоподвижность височно-нижнечелюстного сустава. Тугоподвижность может временно проходить, а затем (чаще в конце дня) появляться вновь. При движениях нижней челюсти возникает хруст в височно-нижнечелюстном суставе. При пальпации определяют боль только в области височно-нижнечелюстного сустава. На рентгенограмме часто имеется эрозия кортикальной пластинки головки, реже бугорка или уплотнение кортикальной пластинки, иногда обнаруживают образование шпоры или деформацию головки нижней челюсти. Эти симптомы отсутствуют при СБД.
Заболевания слюнных желез
Острые гнойные воспалительные процессы, обострения хронических воспалительных процессов, слюннокаменная болезнь и злокачественные новообразования слюнных желез, как правило, сопровождаются лицевой болью.
Острый гнойный или хронический воспалительный процесс чаще других поражает околоушную железу. Характер болей, возникающих в начальный период развития гнойного паротита, иногда напоминает СБД височно-нижнечелюстного сустава. Однако острый гнойный паротит сопровождается припухлостью мягких тканей над околоушной железой, повышением температуры тела, гиперемией, отеком в области устья околоушного (стенонова) протока и выделением из него мутной или гнойной слюны. Для хронического паротита характерно длительное лечение и периодическое обострение процесса с появлением признаков острого паротита. Эти симптомы не отмечаются при СБД. При слюннокаменной болезни часто во время еды одновременно с припухлостью пораженной железы появляется боль. Иногда она распространяется на ухо, висок. Через некоторое время после еды боль прекращается, припухлость спадает. Такая картина может многократно повторяться.
При рентгенографии и бимануальной пальпации обнаруживают различных размеров и формы инородные тела (слюнные камни), расположенные в выводных протоках или слюнных железах. Нередко к слюннокаменной болезни присоединяется воспалительный процесс. В этих случаях появляется клиническая картина острого гнойного воспалительного процесса слюнной железы (субмаксиллит или паротит). Обострение хронического, чаще паренхиматозного, паротита сопровождается болью в пораженной железе. Из анамнеза удается выяснить, что боль и припухлость появлялись многократно. При пальпации определяют увеличенную болезненную слюнную железу. Во время массирования железы из устья ее протока выделяется мутная или гнойная слюна. При искусственном контрастировании (выведении в выводной проток йодолипола или другого рентгеноконтрастного вещества) на рентгенограмме обнаруживают много мелких полостей в толще железы. Эти симптомы не встречаются при СБД.
При поражении околоушной слюнной железы злокачественными новообразованиями (цистаденоидная карцинома (цилиндрома), эпидермоидная карцинома и др.) часто возникает боль, которая постепенно нарастает, по мере увеличения опухоли. В толще железы обнаруживают постоянно увеличивающуюся припухлость. Появляется парез или паралич мимических мышц. Иногда из выводного протока выделяется слюна с примесью крови. При искусственном контрастировании и на рентгенограмме рисунок выводных протоков напоминает картину засохшего дерева. Характер ново-образования устанавливают при помощи пункции или биопсии. Перечисленные симптомы отсутствуют при СБД.
Заболевания околоносовых пазух
Чаще других отмечаются воспалительные процессы и новообразования в верхнечелюстной пазухе. Для воспалительных процессов верхнечелюстной пазухи характерна боль в подглазничной области, боль при перкуссии верхних моляров и премоляров, иногда боль распространяется в височную область. Нередко при пальпации отмечается боль в области бугра верхней челюсти. При передней риноскопии обнаруживают отек и гиперемию слизистой оболочки, гнойный экссудат под средней раковиной носа, иногда полипы. На рентгенограмме определяют затемнение верхнечелюстной пазухи. Указанных признаков нет при СБД височно-нижнечелюстного сустава. Для новообразования верхнечелюстной пазухи характерны боль в подглазничной области, онемение половины верхней губы, крыла носа, иногда экзофтальм, диплопия, припухлость и аносмия на пораженной стороне, подвижность зубов и другие симптомы, отсутствующие при СБД височно-нижнечелюстного сустава. На рентгенограмме имеются затемнение верхнечелюстной пазухи и деструкция ее костных стенок с нечеткими и неровными контурами по периферии.
Дифференцировать заболевания височно-нижнечелюстного сустава приходится нередко с новообразованиями дна полости рта, основания языка, ветви нижней челюсти или сустава. Для исключения указанных заболеваний следует проводить тщательную пальпацию пораженных областей, регионарных лимфатических узлов, рентгенографию нижней челюсти и функцию или биопсию измененного участка тканей. Обнаружение уплотнения тканей, деструкции кости, атипических клеток и других признаков, не характерных для СБД височно-нижнечелюстного сустава, поможет установить правильный диагноз.