Пародонтоз это…
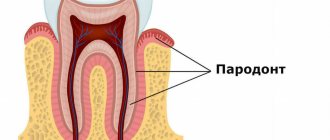
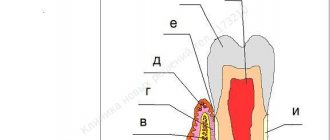
Согласно терминологии Большой Медицинской Энциклопедии пародонтоз — это поражение пародонта дистрофического характера (пародо́нт — комплекс тканей, окружающих зуб и удерживающих его в альвеоле, имеющих общее происхождение и функции). Дистрофия пародонта — преждевременная атрофия зубных альвеол, характеризующаяся прогрессирующей резорбцией их костной ткани, приводящая к образованию патологических зубодесневых карманов, гноетечению из них, к расшатыванию зубов и, нередко, к возникновению альвеолярных абсцессов. Внесем в медицинскую терминологию немного ясности.
Дистрофия — в основе процесса нарушение комплекса механизмов (трофики), обеспечивающих метаболизм (обменные процессы) клеток и межклеточного вещества и сохранность их структуры, в результате чего изменяется функция органа.
Резорбция костной ткани – в патологии — рассасывание некротических масс и повторное поглощение (всасывание) веществ в кровеносные или лимфатические сосуды.
Альвеолярный абсцесс — образуется на альвеолярном отростке челюсти в результате верхушечного гнойного воспаления корневой надкостницы зуба. Гной, скопившийся первоначально у верхушки корня, инфицирует ячейку и вызывает воспаление костного мозга ее стенок.
Причины возникновения пародонтоза.
Возникновение пародонтоза связывают главным образом с атрофией и склеротическими изменениями костной ткани челюсти, которые являются следствием атеросклеротических изменений сосудов и нарушений обменного характера. Причиной таковых могут стать эндокринные расстройства, нарушение функций желудочно-кишечного тракта, гиповитаминоз, естественные возрастные изменения в организме и т.п. Прогрессирующий патологический процесс выглядит так: уменьшаются объемы и размер костной ткани альвеолярных отростков, нарушается процесс ороговения эпителия в десне, в сосудах пародонта появляются склеротические изменения — они сужаются (просвет полого сосуда уменьшается). Воспалительный процесс отсутствует, но визуально наблюдается оголение шеек зуба (наличие клиновидных дефектов), полное отсутствие либо незначительное количество зубных отложений и патологических зубодесневых карманов. По мере прогрессирования недуга пародонт разрушается в глубоких его слоях, зубы начинают шататься, между ними появляются щели, положение зубов меняется, из-за этого жевательная функция нарушается (перегрузки при жевании). Воспалительные очаги в слизистой десны, которые могут появиться с течением болезни, стоматологи относят к вторичным симптомам пародонтоза. Среди возможных причин возникновения пародонтоза называют также индивидуальные особенности строения зубного ряда (так называемый прикус) и наследственную предрасположенность. Индивидуальные особенности во многом определяют то, насколько интенсивно происходит рассасывание костной ткани челюсти. В группу риска входят курящие люди, у которых риск атрофии костной ткани намного выше.
Основные симптомы пародонтоза.
Симптомы пародонтоза зависят от того, как далеко зашел процесс атрофии тканей. В зависимости от выраженности изменений выделяют легкую, средней тяжести и тяжелую формы.
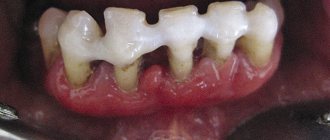
Для легкой формы пародонтоза характерны зуд и легкое жжение в деснах, уменьшение объема тканей десны и, как результат, обнажение корней зубов на треть их длины. Уменьшается высота альвеолярных перегородок, возрастает чувствительность шеек зубов (болевые ощущения при приеме холодной или горячей пищи и вдыхании холодного воздуха), появляется зубной налет. На фоне различных инфекционных (простудных например) заболеваний могут наблюдаться покраснение и вздутие десны.
Симптоматика пародонтоза средней и тяжелой форм проявляется аналогично, заметной (по сравнению с легкой формой) разницей становятся более выраженными оголение шеек зубов (обнажением корней зубов наполовину их длины) и щели между зубами. Появляется подвижность зубов, которая в дальнейшем усугубляется. Может проявляться отделение гноя из десны, она выглядит воспаленной. Или же наоборот, ни кровь, ни гной не выделяются, цвет десны бледнеет. Появляются стойкие зубные отложения. В дальнейшем (при отсутствии лечения) полностью нарушается прикус, зубы смещаются или расходятся веером. В некоторых зубах костное ложе полностью рассасывается, и зубы выпадают (без боли и крови).
На основании клинической картины и результатов рентгенологического исследования (его назначают в обязательном порядке на любой стадии) устанавливают диагноз и назначают лечение. Иными словами, определяют причины возникновения пародонтоза и способы его лечения.
Возможные осложнения
Если слишком долго игнорировать симптомы пародонтоза и не предпринимать мер по решению данной проблемы, заболевание может привести к весьма плачевным последствиям. Патология приводит не только к эстетическим проблемам, но и полной невозможности проведения гигиенических процедур, проблемам с питанием (из-за боли, которая возникает при механическом воздействии на оголенные корни).
Запущенная форма заболевания способна и вовсе привести к выпадению зубов. Атрофические процессы и разрушение связочного аппарата лишают зубы естественной поддержки. В результате они сильно расшатываются и выпадают. Чтобы не допустить такого исхода, важно своевременно обратиться за профессиональной помощью к специалисту.
Лечение пародонтоза.
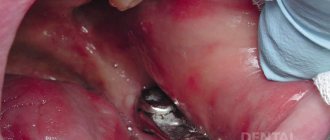
Обязательным условием комплексного подхода к лечению пародонтоза является устранение атеросклеротических изменений сосудов. Для активации кровообращения и лимфотока в тканях десен стоматологи назначают медикаментозную терапию и массаж (аппаратный тоже), гидромассаж, дарсонвализацию, электрофорез с витаминами. Помимо этого применяют электрофорез и физиотерапевтические процедуры (гальванизация и ультразвуковое воздействие). По симптоматике определяют методы лечения (степень вмешательства в процесс предотвращения развития) пародонтоза. Прежде всего, при подозрении на пародонтоз проводят рентгенологическое исследование. Если есть необходимость, проводят санацию полости рта: пломбируют кариозные полости; удаляют зубы, которые не подлежат лечению; депульпируют (удаляют нервную ткань, прочищают и пломбируют канал) те зубы, степень разрушения костной ткани которых достигла половины длины корня зуба. Далее удаляют зубные отложения и налет либо механическими способами (чистка зубов и кюретаж десневых карманов), либо пескоструйным аппаратом, либо ультразвуком. На очищенную поверхность зубов накладываются антисептические медикаменты. Только после этого проводят дальнейшее лечение. Это может быть шинирование (укрепление подвижных зубов) и хирургическое лечение. Шинируют зубы тремя способами. При помощи стекловолокна, при помощи спаянных между собой металлокерамических или цельно-керамических коронок или при помощи бюгельного протеза. Цель шинирования стабилизировать подвижные зубы. Далее — хирургическое вмешательство, результатом которого является ликвидация пародонтальных карманов, удаление всех появившихся в них отложений и соединительной ткани, которая образовалась на месте разрушенной костной.
Материал и методы
Оценка обеспеченности физиотерапевтической помощью в УР проводилась по специальным анкетам, которые были разосланы в стоматологические учреждения республики через оргметодотдел БУЗ УР РСП Минздрава России (глав. врач А.М. Богданов). Объектом исследования являлись учреждения здравоохранения разных форм собственности Ижевска и УР, принимающие стоматологических пациентов и дающие им возможность получать физиотерапевтические процедуры. Был проведен мониторинг 46 учреждений: 16 бюджетных многопрофильных больниц Ижевска с отделениями и стоматологическими кабинетами, 4 государственных стоматологических поликлиник Ижевска, 16 районных учреждений здравоохранения УР, где в составе больниц были врачи-стоматологи, а также 10 стоматологических организаций частной формы собственности. В исследование были взяты бюджетные учреждения здравоохранения, имевшие в своем составе физиотерапевтическую службу (отделение или кабинет), и без нее. В процессе изучения физиотерапевтической службы фиксировались данные о физиотерапевтической аппаратуре и видах физиотерапевтических процедур, которые проводились при различных стоматологических заболеваниях пациентам.
Для оценки приверженности врачей-стоматологов к физиотерапевтическому лечению и пациентов с хроническим генерализованным пародонтитом разработаны специальные анкеты, включающие основные и дополнительные вопросы. По ответу на 4 первых основных вопроса в анкетах как для врачей, так и для пациентов оценивали уровень, или степень комплаентности к физиолечению в баллах в соответствии с методикой Мориски—Грин [5—7]. Причем при утвердительном ответе на первый, второй и четвертый вопросы и отрицательном ответе на третий вопрос респондент получал максимальный балл, равный 4, а степень комплаентности у него оценивалась как высокая; при получении 3 баллов — приверженность (комплаентность) определялась как недостаточная, т. е. средний ее уровень, а при наборе 2 и менее баллов пациент считался неприверженным, т. е. с низким уровнем комплаентности. Кроме того, степень комплаентности врачей и пациентов определялась по методу N. Insull.
Основными вопросами в анкете для врачей-стоматологов были:
— Считаете ли Вы эффективными физиотерапевтические методы в лечении пародонтита? Да/Нет;
— Вы назначаете физиолечение для сокращения числа посещений к врачу? Да/Нет;
— Вы назначаете физиолечение после проведения профессиональной гигиены или до нее? До/После;
— Вы назначаете такие физиопроцедуры, как Оптодан, Озон, Дарсонваль, электрофорез, при ХГП? Да/Нет.
Уточняющими вопросами были: 1) «Какие физиотерапевтические методы Вы используете при лечении заболеваний пародонта?»; 2) «Какое количество физиопроцедур Вы назначаете?»; 3) «Считаете ли Вы эффективным физиотерапевтические методы в качестве лечебных мероприятий?» (Да, Нет, Затрудняюсь ответить); 4) «Считаете ли Вы эффективным физиотерапевтические методы в качестве реабилитационных мероприятий?» (Да, Нет, Затрудняюсь ответить); 5) «Назначаете ли Вы физиотерапевтическое лечение однократно (одно посещение на конкретную процедуру) в период лечения основного стоматологического заболевания?» (Да, Нет, Затрудняюсь ответить).
В анкету для пациентов включали основные вопросы:
— Если Вам назначали физиолечение, то Вы проходили весь курс? Да/Нет;
— Вы прерывали физиолечение? Да/Нет;
— Вы соблюдали рекомендации врача по проведению физиолечения (ежедневно или через день, не выходить сразу на улицу при холодной погоде после сеанса и т. д.)? Да/Нет;
— Вы выдерживали время процедуры? Да/Нет.
Уточняющим вопросом был: «По какой причине Вы отказывались завершить курс физиолечения?» (нет времени, не видела результата, затруднения в финансах, лень ходить на процедуры).
Для статистической обработки результатов использовался t
-критерий Стьюдента, так как распределение данных не противоречило гипотезе о нормальном распределении. Статистически значимым принимался уровень достоверности отличий с
p
<0,05.
Прогнозирование. Можно ли вылечить пародонтоз?
Да, если Вам оказана квалифицированная и неотложная помощь на начальной стадии заболевания. И нет, если диагностирована средняя или тяжелая формы пародонтоза. На этих стадиях возможна лишь стабилизация разрушительных процессов и замедление прогрессирования пародонтоза.
Невозможно обойти вниманием и такой важный аспект как профилактика. Очень важна гигиена зубов и полости рта. При малейших признаках проблем с деснами необходимо обратиться к специалистам – раннее выявление заболевания – залог успеха. Самостоятельно для профилактики можно делать гигиенический массаж десен, применять травяные настои и отвары для ополаскивания полости рта, употреблять в пищу твердые овощи и фрукты (дополнительный массаж десен), а для укрепления костей (в том числе и костей челюсти) есть продукты, содержащие кальций и витамины.
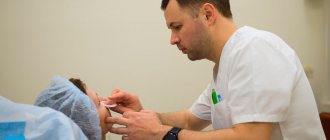
Уколы в десны при пародонтозе
Помимо лечения лекарствами применяются также уколы от пародонтоза. Это инъекции экстракта алоэ, который является эффективным биогенным стимулятором. Обычно курс лечения состоит из 20 – 25 инъекций с перерывом в день. Какие уколы от пародонтоза назначаются в случае, если заболевание перешло в тяжелую форму? При наличии воспалительного процесса на поздних стадиях заболевания можно лечить зубной пародонтоз уколами с синтетическим стимуляторами регенерации тканей по той же схеме.