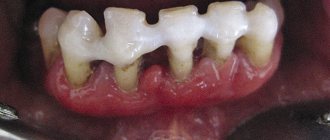
Одна из самых сильных, мучительных болей – зубная. Возникает по разным причинам: при кариесе, инфицировании, потере зубного наполнения, воспалительном процессе, пародонтозе. Помимо сильной болезненности может отмечаться отечность щеки, десен, челюсти. Несвоевременное обращение к стоматологу нередко приводит к развитию флегмон и потере зубов. Антибиотики в стоматологии с широким спектром действия используются часто. Препараты позволяют избавиться от флюса, воспалительного процесса, боли. Средства подбираются индивидуально и принимаются с учетом рекомендации врача.
К основным риск-факторам развития кандидоза относятся:
- неправильная гигиена полости рта;
- ношение ортопедических конструкций или съемных зубных протезов;
- длительная ингаляционная терапия;
- уменьшение слюноотделения на фоне некоторых патологий;
- переохлаждение;
- стресс;
- прием антибиотиков;
- изменение гормонального фона;
- снижение иммунитета, в том числе на фоне хронических заболеваний;
- эндокринные патологии, включая ожирение, сахарный диабет;
- курение;
- проведение химио- или лучевой терапии.
У детей кандидоз полости рта возникает намного чаще, чем у взрослых. Новорожденные могут инфицироваться даже внутриутробно, если молочница имеется у матери – заражение происходит в процессе естественных родов. После рождения инфекция может передаваться ребенку через кожные покровы сосков и рук матери, с ее слизистой рта. Источником инфекции стают нестерильные соски и клеенки, медицинский персонал, не соблюдающий правила асептики и антисептики во время инвазивных манипуляций. У ребенка постарше кандидоз ротовой полости чаще обусловлен ослабленным иммунитетом или неправильным уходом за зубами.
1.Общие сведения
Дабы в дальнейшем не прерываться на терминологические справки, в качестве своеобразной преамбулы оговорим следующее.
Оппортунистической называется такая инфекция, которая возникает, дословно, «при удобном случае», «по возможности», т.е. при определенном сочетании условий, благоприятном для условно-патогенного микроорганизма. В свою очередь, условная патогенность подразумевает бессимптомное паразитирование или комменсализм (безвредное сосуществование) какой-либо микрокультуры в организме хозяина, – пока тот здоров и иммунокомпетентен, – и способность данной культуры к бурной болезнетворной активизации при ослаблении иммунной защиты, значительном изменении структуры микробиома и некоторых других обстоятельствах.
Микоз – системное поражение грибковыми культурами. Кандидоз – чрезвычайно широко распространенный (собственно, наиболее частый) вариант микоза, вызываемый дрожжеподобными условно-патогенными грибками многочисленного рода Candida, чаще всего Candida ablicans (возбудитель, в частности, урогенитальной «молочницы»).
Таким образом, кандидоз глотки – оппортунистический микоз, обусловленный активизацией Candida и преимущественно локализованный в одном из ЛОР-органов.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Кандидоз ротовой полости делят на 3 вида:
- Псевдомембранозный. Это классическая молочница в виде поверхностной белой пленки или белых пятен. Сопровождается ощущением небольшого дискомфорта. В легких формах заболевания таких бляшек может быть всего несколько, и они без труда удаляются. В тяжелых случаях появляется много крупных пятен, они сливаются и постепенно поражают всю слизистую, могут проникать ниже, поражая сначала горло, а затем и пищевод, вплоть до желудочно-кишечного тракта. Пятна могут утолщаться, что затрудняет их удаление. Чаще всего обычный острый кандидоз возникает у взрослых, которые принимали антибиотики, иммунодепрессанты или кортикостероиды, а также у грудничков.
- Атрофический. Бывает острым и хроническим. В первом случае налета может не быть, но слизистая воспаляется – она становится ярко-красного цвета, больной жалуется на сильное жжение во рту, повышенную сухость, иногда – на неприятный привкус с оттенком горечи или металла. Чаще всего острый кандидоз является следствием проведенной лекарственной терапии. Хроническая форма, как правило, возникает из-за ношения ортодонтических конструкций или протезов. Симптоматика болезни более стертая.
- Гиперпластический. Кандидоз во рту поражает губы, уголки рта, щеки, мягкое небо, спинку языка. Белые пятна обычно большие, сливаются между собой, могут приобретать желтый оттенок. Постепенно они становятся грубыми, не поддаются соскабливанию. Болезнь носит хронический характер и диагностируется только у взрослых.
3.Симптомы и диагностика
Как правило, кандидоз глотки протекает малосимптомно или с умеренной выраженностью клинических проявлений. Типичными являются воспаление миндалин и слизистых, грязно-белый налет, субфебрилитет, легкое недомогание, дискомфорт или боль при глотании.
Сравнительно реже встречаются гранулематозные, атрофические, гиперпластические, эрозивно-язвенные формы, – требующие дифференциальной диагностики, в частности, с туберкулезом.
Кандидоз глотки легко хронизируется и протекает, как правило, волнообразно.
Прогноз ухудшается при распространении микотической инфекции на смежные и внутренние органы.
При подозрении на орофарингеальный кандидоз отбирают мазок с пораженной поверхности, затем производят культуральный посев на питательной среде; в последнее время все чаще применяют генетическую идентификацию (ПЦР) и серологические анализы (выявление специфических антител).
О нашей клинике м. Чистые пруды Страница Мединтерком!
Лечение кандидоза во рту
Кандидоз слизистой рта бывает нескольких видов, но тактика лечения существенно не отличается.
Наиболее часто используемые при кандидозе полости рта препараты – это местные антимикотики в форме аэрозолей, растворов, гелей, например, фентиконазол, миконазол или амфотерицин В.
Дополнительно применяются антисептики с противогрибковой активностью в форме растворов для полоскания или смазывания поражений. Для полосканий часто используют препараты на основе гексетидина и хлоргексидина. Хорошее лекарство от кандидоза во рту – раствор Люголя, его используют для смазывания бляшек.
Для укрепления иммунной системы рекомендуется прием витаминов, особенно C, P и группы B.
Пероральные и даже инфузионные противогрибковые антибиотики от кандидоза полости рта (сертаконазол, миконазол, изоконазол) требуются при тяжелом или хроническом течении болезни.
Важно, чтобы в период терапии пациенты соблюдали диету, исключающую быстрые углеводы (все виды сладостей), поскольку они являются отличной питательной средой для размножения кандиды. Больным стоит воздержаться от употребления кислых и острых блюд.
При лечении кандидоза полости рта у детей рекомендуется проводить «ощелачивание» – обрабатывать раствором пищевой соды пустышки, бутылочки и игрушки, которые малыш может тянуть в рот.
Выбор антимикотических препаратов при комплексном лечении пациентов с кандидозом полости рта
М. О. Нагаева к. м. н., доцент кафедры терапевтической стоматологии ГОУ ВПО ОмГМА Минздрава РФ
М. Г. Чеснокова д. м. н., профессор, кафедра микробиологии, вирусологии и иммунологии ГОУ ВПО ОмГМА Минздрава РФ
И. В. Анисимова к. м. н., ассистент кафедры терапевтической стоматологии ГОУ ВПО ОмГМА Минздрава РФ
Истинная заболеваемость кандидозом полости рта в России неизвестна, поскольку он официально не регистрируется, поэтому публикации по этой проблеме в отечественной литературе немногочисленны [5]. Колонизация слизистых оболочек грибами Сandida у практически здоровых людей колеблется от 15 до 40 % и может возрасти до 80 % на фоне какой-либо патологии.
Актуальность исследования
Усиленный рост гриба, приводящий к развитию кандидоза, наблюдается при нарушении местного и системного иммунитета.
Возможно и экзогенное заражение. Поверхностный кандидоз слизистых возникает и у практически здоровых лиц. Глубокий кандидоз развивается при тяжелом иммунодефиците на фоне кандидозного стоматита, глоссита или фарингита. Через поврежденную слизистую грибы проникают в кровь, вызывая фунгемию и сепсис.
Лечение кандидоза должно быть индивидуальным для каждого больного с учетом локализации и остроты процесса и возможности наличия хронической стадии заболевания, с учетом иммунного статуса, наличия других заболеваний. Этиотропное лечение является наиболее важной составляющей комплексного лечения больных с кандидозом полости рта. Эрадикация возбудителя — первое мероприятие, после которого можно переходить к профилактике рецидивов и коррекции местных и общих предрасполагающих факторов. Этиотропная терапия может быть местной (в случае изолированного кандидозного поражения полости рта) и системной (при распространении инфекционного процесса на нижерасположенные отделы пищеварительного тракта, кожу, другие слизистые оболочки). Системная терапия кандидоза слизистой оболочки полости рта назначается, как правило, только при определенных показаниях: хронический гиперпластический кандидоз, эрозивно-язвенная форма кандидоза; кандидоз полости рта на фоне сахарного диабета, иммунодефицитного состояния; при неэффективной местной терапии.
Перечень антигрибковых препаратов огромен, и с каждым годом появляются новые препараты в виде ополаскивателей, растворов, таблетированных форм. Основную группу специфических препаратов составляют антимикотические средства, однако на сегодняшний день чувствительность к ним грибов Candida неодинаковая, а зачастую недостаточная. Тем не менее тесты на чувствительность не считаются рутинной процедурой, не всегда доступны и обычно не рассматриваются как стандартная методика в ведении больного. Тесты на чувствительность считаются полезными в тех случаях, когда мы имеем дело с глубокими инфекциями, обусловленными non-albicans видами Candida. В этих случаях, особенно если больного предварительно уже лечили антифунгальными азолами, должна быть рассмотрена возможность микробиологической резистентности.
Целью нашего исследования явилось определение чувствительности к антимикотикам штаммов грибов рода Сandida, выделенных у больных оральным кандидозом.
Материалы и методы
На базе кафедры терапевтической стоматологии ОмГМА и ГКСП № 1 г. Омска нами проведено клиническое обследование 48 пациентов с жалобами на боль и жжение в слизистой оболочке полости рта. Обследование проводилось согласно алгоритму, предложенному Недосеко В. Б., Анисимовой И. В. (2003) [3].
В комплексном обследовании пациентов проводилось микробиологическое исследование материала, полученного путем соскоба со слизистой оболочки спинки языка. Забор биоматериала осуществлялся до назначения лечебных мероприятий сухим стерильным тампоном без использования транспортной среды. Перед взятием микробиологического материала пациентам рекомендовали воздержаться от приема пищи и гигиенических процедур. Микробиологический материал помещался в стерильную транспортную пробирку и в течение двух часов доставлялся в баклабораторию. С целью выделения факультативно-анаэробных микроорганизмов, дрожжеподобных грибов рода Candida биоматериал засевали на питательные среды. Готовили серию последовательных двукратных разведений материала с 102 по 1012. Для выделения стафилококков осуществляли посев соответствующих разведений на желточно-солевой агар, для выявления стрептококков проводили посев на кровяной агар с азидом натрия. Для выделения бактерий рода Haemophilus и Neisseria материал засевали на шоколадный агар с линкомицином, энтеробактерий — на среду Эндо, для обнаружения энтерококков использовали энтерококковый агар.
Для выделения грибов рода Candida биоматериал засевали на среду Сабуро, Кандиселект.
Для идентификации грибов оценивали культуральные свойства на среде Кандисилект, биохимическую идентификацию проводили с помощью тест-системы «Ауксоколор».
Для определения чувствительности дрожжеподобных грибов рода Candida к антимикотическим препаратам (нистатин, амфотерицин В, клотримазол, флуконазол, итраконазол) использовали классический дискодиффузионный метод и Фунгитест.
Для постановки дискодиффузионного метода готовили взвесь культуры в изотоническом растворе хлорида натрия, 1 мл взвеси выливали на поверхность среды Мюллера — Хинтона. Учет результатов проводили путем измерения диаметра зоны подавления роста культуры к антимикотику.
Для проведения Фунгитеста готовили суспензию грибов из чистой культуры, выросшей на среде Сабуро, — первый калиброванный инокулят с мутностью, соответствующей стандарту 3 х 106 грибов/мл.
Разведение первичного раствора 1:20 добавляли в суспензионную среду для получения стандартного инокулята (103 КОЕ/мл). Стандартный инокулят вносили в лунки микропланшета. Инкубировали в течение 48 часов.
Результаты исследования и их обсуждение
При обследовании 48 пациентов нами было выявлено 23 пациента с признаками орального кандидоза. Все пациенты предъявляли жалобы на боль, жжение, сухость во рту. У 60,8 % (14 пациентов) выявлялись клинические признаки хронического атрофического кандидоза (рис. 1), у 39,2 % (9 пациентов) был обнаружен хронический гиперпластический кандидоз (рис. 2).
Рис. 1. Пациентка К., 65 лет. Хронический атрофический кандидоз полости рта
Рис. 2. Пациентка И., 69 лет. Хронический гиперпластический кандидоз полости рта. Кандидозная заеда
В результате микробиологического исследования материала из полости рта 23 пациентов выделено и идентифицировано 75 штаммов условно патогенных микроорганизмов (48 штаммов Candida albicans, 27 штаммов условно патогенных бактерий). Большинство выделенных микроорганизмов высевалось в значимых концентрациях (104 КОЕ — 29,3 %, 106 КОЕ 40,0 %, 108 КОЕ — 22,7 %). При этом Candida albicans наиболее часто встречалась в ассоциации с S. epidermidis (104 КОЕ, 106 КОЕ), с E. faecalis (104 КОЕ, 106 КОЕ), S. salivarius (106 КОЕ). В ходе определения чувствительности грибов Candida аlbicans к антимикотическим препаратам выявлено 18 (37,5 %) штаммов с признаками резистентности. Наибольшая устойчивость выделенных штаммов грибов определялась к нистатину (33 % чувствительных штаммов) (рис. 3).
Рис. 3. Чувствительность к антимикотикам в дискодиффузионном методе
Чувствительность Candida аlbicans к итраконазолу, кетоконазолу, 5 флюороцитазину и миконазолу составила 100 % (рис. 3, 4).
Рис. 4. Чувствительность к антимикотикам в методе «Фунгитест»
При определении чувствительности к флуконазолу дискодиффузионным методом выявлено 94,4 % чувствительных к флуконазолу штаммов. При использовании метода «Фунгитест» чувствительность к флуконазолу в концентрации 8 составила 88,8 %, к флуконазолу в концентрации 64 — 100 %. К клотримазолу проявляли чувствительность 94,4 % штаммов C. аlbicans. Все выделенные штаммы были чувствительны к амфотерицину В(64), к амфотерицину В(8) — лишь 66,6 % штаммов. При определении чувствительности дискодиффузионным методом к амфотерицину В проявляли чувствительность 77,4 % исследуемых штаммов.
Заключение
При назначении этиотропного лечения пациентам с оральным кандидозом необходимо учитывать результаты микологического исследования с определением чувствительности к антимикотическим препаратам, так как у выделенных штаммов Candida аlbicans в 37 % случаев выявлена резистентность к антимикотикам. При выборе метода определения чувствительности к противогрибковым препаратам необходимо учитывать, что дискодиффузионный метод является ориентировочным, Фунгитест обладает выраженной специфичностью и высокой чувствительностью. Кроме того, методы отличаются спектром антимикотиков. Таким образом, для обеспечения оптимального выбора противогрибковых препаратов в практике можно рекомендовать использование двух методов — как дискодиффузионного, так и метода «Фунгитест».
- Анисимова И. В. Клиника, диагностика и лечение заболеваний слизистой оболочки полости рта / И. В. Анисимова, В. Б. Недосеко, Л. М. Ломиашвили. — М.: Медицинская книга, 2008. — 194 с.
- Боровский Е. В. Заболевания слизистой оболочки полости рта и губ / Е. В. Боровский, А. Л. Машкиллейсон. — М.: Медпресс, 2001. — 320 с.
- Недосеко В. Б. Алгоритм обследования больного с заболеваниями слизистой оболочки полости рта и губ /В. Б. Недосеко, И. В. Анисимова // Институт стоматологии. — 2003, № 2 (19). — С. 32—36.
Полный список литературы находится в редакции
Профилактика
Чтобы не допустить развития заболевания, следует тщательно следить за состоянием ротовой полости. Каждому человеку рекомендуется раз в год проходить профилактический осмотр у стоматолога и вовремя лечить зубы. Людям, которые носят зубные протезы, стоит делать это чаще. Курение также является одной из причин молочницы, поэтому от этой пагубной привычки желательно отказаться.
В период антибиотикотерапии необходимо принимать эубиотики для коррекции микрофлоры кишечника.
Антибиотики при флюсе и воспалении корней зубов –
Давайте рассмотрим какие антибиотики при флюсе десны можно применять взрослому. Выбор тут достаточно большой, например, начиная от недорогих антибиотиков – типа линкомицина или амоксициллина, и заканчивая более дорогими препаратами (например, β-лактамными антибиотиками, фторхинолонами 2-го поколения и макролидами). Ниже мы разберем наиболее популярные антибиотики, и расскажем – хорошо ли они работают при этом виде воспаления зубов.
1) Амоксиклав (или Аугментин) – эти препараты содержат комбинацию «антибиотика амоксициллина и клавулановой кислоты». Очень многие современные патогенные бактерии вырабатывают ферменты группы β-лактамаз, которые разрушают амоксициллин. Клавулановая кислота защищает амоксициллин от действия бета-лактамаз, что во много раз повышает эффективность антибиотика. А вот применять самый обычный амоксициллин (без комбинации с клавулановой кислотой) – в стоматологии на сегодняшний день уже бессмысленно.
Схема приема для взрослого – по 500 мг 2-3 раза в день (2 или 3 раза – зависит от выраженности воспаления), длительность приема обычно 5 дней, но при необходимости врач может продлить прием препарата еще на 2-3 дня. Упаковка антибиотика Амоксиклав (15 таб. по 500 мг) – цена от 330 рублей, а упаковка антибиотика Аугментин (14 таб. по 500 мг) – от 180 рублей. И мы не рекомендуем приобретать их российские аналоги, содержащие комбинацию «амоксициллина и клавулановой кислоты», тем более что они и не будут дешевле.
Важно: если вы все же решите приобрести недорогой амоксициллин (идущий без клавулановой кислоты) – его тогда стоит применять хотя бы в комбинации с антибиотиком метронидазол (Трихопол). Последний принимается при гнойных инфекциях по такой же схеме – по 500 мг 3 раза в день (всего 5-7 дней). Только в этом случае можно будет ожидать от лечения – хоть какой-то приемлемой эффективности.
2) Ципрофлоксацин (Ципролет) – этот недорогой популярный антибиотик относится к фторхинолонам 2-го поколения. Рекомендуемая схема применения у взрослых – по 500 мг 2 раза в день (в течение 5 дней), а стоимость упаковки препарата индийского производства составит около 120 рублей. Он хорошо работает при апикальных периодонтитах, т.е. воспалении у верхушки корня зуба. Кроме того, риск развития диареи на этот препарат ниже – в сравнении β-лактамными антибиотиками (Амоксиклав, Аугментин).
Антибиотик Ципролет (10 таб. по 500 мг) –
Однако, если речь идет о длительно протекающем апикальном периодонтите (особенно если в проекции корня зуба были случаи появления свища с гнойным отделяемым), если есть острая боль, говорящая о формировании гнойного абсцесса у верхушки корня зуба – будет оптимальным назначить антибиотик, содержащий комбинацию «ципрофлоксацин + тинидазол». Это препараты – «Ципролет-А» или «Цифран-СТ», в которых помимо 500 мг ципрофлоксацина каждая таблетка содержит еще и 600 мг тинидазола. Их стоимость от 210 и от 320 рублей, соответственно, но 1 упаковки каждого препарата вам хватит на полные 5 дней антибиотикотерапии.
Тинидазол – это антибактериальный препарат с противопротозойной активностью, т.е. он эффективен против анаэробных микроорганизмов (которых особенно много при формировании гноя в очаге воспаления). Кроме того, тинидазол весьма эффективен против Clostridium difficile и Clostridium perfringens, которые виновны в развитии диареи на фоне приема антибиотиков, и таким образом при приеме комбинированных антибиотиков с тинидазолом – диарея практически исключена.
3) Азитромицин (Азитрал) – обычно его назначают при аллергии на β-лактамные антибиотики (например, амоксициллин). Существуют разные схемы применения, но согласно исследованиям при гнойной одонтогенной инфекции оптимальная схема терапии – 1 день принять однократно 1000 мг, после чего препарат принимается еще 2 или 3 дня – в дозе 1 раз в день по 500 мг. Но цена на этот антибиотик будет высокой, если не брать в расчет российских производителей.
Например, препарат с азитромицином «Азитрал» хорошего индийского – обойдется вам в 220 рублей за упаковку 3 капсулы по 500 мг (получается, что на курс нужно будет приобрести 2 упаковки). Короткий курс применения связан с тем, что этот антибиотик имеет накопительный эффект, и поэтому даже по окончании его приема – в организме еще несколько дней сохраняются терапевтические концентрации антибиотика.
Стоит ли применять Азитромицин при осложнениях кариеса (апикальный периодонтит, припухлость или свищ на десне, либо флюс на лице) – безусловно не стоит. Это связано с тем, что у пациентов с воспалением у верхушки зуба – препараты с азитромицином показывают хорошую эффективность только в 50% случаев, а у остальной половины пациентов – чувствительность микрофлоры в очаге воспаления к азитромицину расценивается как «низкая». Ниже мы ещё продемонстрируем научные работы, которые это подтверждают.
4) Линкомицин или Клиндамицин – это достаточно старые антибиотики, принадлежащие к группе линкозамидов. Причем клиндамицин является более эффективным аналогом линкомицина (по эффективности на некоторые типы патогенных бактерий, вызывающих гнойное воспаление, он эффективнее линкомицина – в 2-10 раз). Особенность этих антибиотиков – некоторая тропность к костной ткани, что является преимуществом при гнойном воспалении в области зубов, а также их низкая цена. К минусам можно отнести – узкий спектр противомикробного действия, а также то, что они часто вызывают диарею.
Схема приема Линкомицина – по 2 капсулы 3 раза в день, всего 5 дней (упаковка препарата стоит всего от 60 рублей). Схема приема Клиндамицина – по 1 капсуле 150 мг 4 раза в день, в течение 4 дней. Последний является препаратом выбора при аллергии на β-лактамные антибиотики, к которым относятся пенициллины, амоксициллин, цефалоспорины и т.д. Доступная цена – упаковка 16 таб. по 150 мг (производство Сербии) стоит примерно 160 рублей. Для профилактики диареи на фоне приема антибиотиков – их также стоит комбинировать с таб. Метронидазола.
Стоит ли применять Линкомицин – современные исследования показывают, что линкомицин показывает хорошую эффективность лишь в 36,8% случаев (в минимум в 63,2% случаев – патогенные бактерии в очаге воспаления имеют лишь слабую чувствительность к линкомицину). Причем, если речь идет о длительно существующем очаге воспаления в области корня зуба (при наличии свища или гнойного абсцесса) – линкомицин эффективен лишь в 19% случаев, одновременно с этим в 47,6% случаев он демонстрирует лишь слабую эффективность, а в остальных 33,4% случаев – у пациентов отмечается полная устойчивость микрофлоры в очаге воспаления к линкомицину.
Стоит учитывать и то, что линкомицин имеет очень маленькую биодоступность (при приеме на пустой желудок – через кишечник всасывается только около 30% препарата). Одновременный прием пищи снижает биодоступность в 4-5 раз, т.е. биодоступность составит всего около 5%. Прием на голодный желудок и плохая биодоступность – делают препарат чрезмерно вредным для нормальной микрофлоры желудка. Кроме того, прием Линкомицина часто может становиться причиной антибиотико-зависимой диареи.
РЕЗЮМЕ (какой антибиотик лучше при воспалении у корня зуба) –
Чтобы сравнить эффективности антибиотиков в этой статье – автор статьи использовал личный опыт их назначения, а также научную работу «Чувствительность микробных ассоциаций экссудата пародонтального кармана и одонтогенного очага к антибактериальным препаратам» (Макеева И.М., Даурова Ф.Ю.), которая была выполнена в 2016 году в Медицинском университете им. Сеченова, г. Москва.
Из этой работы мы узнаем следующее. У пациентов с апикальным периодонтитом (воспалением у верхушки корня зуба) – антибактериальные препараты с комбинацией «амоксициллин + клавулановая кислота» были высоко эффективны в 79-80% случаев, для ципрофлоксацина (без тинидазола) – в 76% случаев, для азитромицина – от 66% до 52% случаев, а для линкомицина – только от 36% до 19% случаев. Таким образом, если у вас припухлость десны или флюс на лице, либо есть острая боль при накусывании на зуб – точно не стоит применять линкомицин, азитромицин.
Препараты 1-го выбора – это фторхинолоны 2-го поколения, а именно антибиотик ципрофлоксацин (можно обычный «Ципролет», но лучше всего те препараты, где ципрофлоксацин идет в комбинации с тинидазолом – это «Ципролет-А» или «Цифран-СТ»). Причем, последние 2 препарата являются препаратами 1-го выбора и у тех пациентов, у которых в анамнезе есть случаи диареи на фоне антибактериальной терапии. На втором месте – β-лактамные антибиотики типа «Амоксиклав» или «Аугментин», которые можно использовать в виде монотерапии, либо в комбинации с метронидазолом (для усиления эффекта при гнойном воспалении).
Если речь идет о необходимости антибактериальной терапии в условиях стационара (гнойные абсцессы, флегмоны, одонтогенный остеомиелит и т.д.), то препаратами 1-го выбора будут уже антибиотики группы цефалоспоринов (в/м), например, антибиотик «Цефтриаксон».
Важно: помните, что вы не должны принимать антибиотики самостоятельно без назначения врача. Выбор антибиотика осуществляется врачом с учетом конкретной ситуации в полости рта, выраженности гнойного воспаления, а также с учетом ваших хронических заболеваний. Антибиотики при флюсе десны назначаются сразу же после вскрытия зуба терапевтом-стоматологом, а также после проведения небольшого разреза десны (если это необходимо). Но антибиотики не могут быть заменой этих врачебных процедур, т.к. антибиотики не способны «стерилизовать» инфекцию в корневых каналах и вокруг верхушки корня зуба.
Лечение антибиотиками припухлости десны около зуба или острой боли при накусывани на зуб – не является основным лечением. При возможности сохранения зуба – сначала должно проводиться вскрытие корневых каналов (для создания оттока гнойного отделяемого из очага воспаления у верхушки корня зуба). И только после этого назначаются антибиотики. Если вы используете антибиотик, только чтобы заглушить воспаление – вы создаете ситуацию, при которой инфекция в очаге воспаления приобретет устойчивость к антибиотику, а следующие обострения воспаления будут намного серьезней.
Антибиотики при зубной боли –
Боль в зубе является следствием либо воспаления нерва в зубе (это заболевание называют пульпитом), либо воспаления у верхушки корня зуба (апикальный периодонтит). Антибиотики при зубной боли не позволяют быстро ее уменьшить, т.к. они не обладают анальгетическим эффектом. Правда они могут уменьшить боль опосредованно – за счет снижения воспаления, однако этот эффект будет развиваться настолько долго, что это не имеет какого-либо клинического значения.
Эффективным средством для купирования зубной боли являются нестероидные противовоспалительные средства (НПВС), к которым относится Нурофен, а также и другие намного более сильные анальгетики. Начать прием антибиотиков еще до посещения стоматолога стоит только в одном случае, например, если вечером или ночью у вас возникла острая боль при накусывании на зуб или припухлость десны/ лица, но на следующий день вы планируете срочный визит к стоматологу.
Популярные вопросы про кандидоз
Как определить кандидоз?
Заболевание имеет специфический симптом – белый налет на разных участках ротовой полости.
Какой врач лечит оральный кандидоз?
Стоматолог-терапевт.
Чем лечится кандидоз?
Врачи обычно назначают следующие препараты для лечения кандидоза во рту: раствор хлоргексидина или гексетидина, а также нистатин, амфотерицин В или миконазол. Они выпускаются в разных лекарственных формах (в виде геля, раствора, аэрозоля), каждый выберет удобную для себя.
Зубной антибиотик во взрослой и детской стоматологии – особенности
Антибактериальные средства хорошо себя зарекомендовали в лечении различных заболеваний, вызываемых инфекциями и патогенными микробами. Их используют для устранения воспалительно-инфекционного процесса в ротовой полости и челюстно-лицевом отделе, а также для подавления патогенной микрофлоры.
Такая группа лекарственных препаратов применяется в терапии хронической и острой патологии (имплантации, хирургии, пародонтологии, стоматологии).
Стоматологический антибиотик назначают при таких осложнениях и инфекциях:
- абсцессе зуба – воспалительном процессе корней с обильным скоплением гноя;
- различных воспалительно-гнойных процессах;
- периодонтите – воспаление соединительных тканей (периодонт);
- пульпите – симптоме запущенного кариеса, который часто приводит к разрушения твердой ткани;
- перед хирургическим вмешательством – для профилактики воспалительных процессов и осложнений;
- флюсе – заболевании десен.
В некоторых случаях препарат назначается после удаления зуба и для профилактики стоматологического заболевания. Действие препаратов различное. Использование: для нарушения образований опорных полимеров клеточных стенок, блокировки действий ферментов микроорганизмов, накопления в костных тканях. Антибиотикотерапия хорошо себя зарекомендовала и в детской стоматологии.
НЕОДОНТОГЕННАЯ И СПЕЦИФИЧЕСКАЯ ИНФЕКЦИЯ
НЕКРОТИЧЕСКИЙ СТОМАТИТ (ЯЗВЕННО-НЕКРОТИЧЕСКИЙ ГИНГИВОСТОМАТИТ ВЕНСАНА)
Основные возбудители
В десневой бороздке концентрируются Fusobacterium
, пигментированные
Bacteroides
, анаэробные спирохеты. При некротическом стоматите имеется тенденция к быстрому распространению инфекции в окружающие ткани.
Возбудителями являются F.nucleatum, T.vinsentii, P.melaninogenica, P.gingivalis и P.intermedia
. У пациентов со СПИДом частым возбудителем гингивита является
C.rectus
.
Выбор антимикробных препаратов
Препараты выбора:
феноксиметилпенициллин, пенициллин.
Альтернативные препараты:
макролид + метронидазол.
Длительность терапии:
в зависимости от тяжести течения.
АКТИНОМИКОЗ
Основные возбудители
Основным возбудителем актиномикоза является A.israelii
, также возможна ассоциация с грамотрицательными бактериями
A.actinomycetemcomitans
и
H.aphrophilus
, которые устойчивы к пенициллину, но чувствительны к тетрациклинам.
Выбор антимикробных препаратов
Препараты выбора
: пенициллин в дозе 18-24 млн ЕД/сут, при положительной динамике — переход на ступенчатую терапию (феноксиметилпенициллин 2 г/сут или амоксициллин по 3-4 г/сут).
Альтернативные препараты
: доксициклин 0,2 г/сут, пероральные препараты — тетрациклин 3 г/сут, эритромицин 2 г/сут.
Длительность терапии
: пенициллин 3-6 нед в/в, препараты для приема внутрь — 6-12 мес.