Анатомия, физиология
Пародонт
– это сложный орган ротовой полости, окружающий зубы, образованный из специализированных тканей. Он находится на челюстях и его основными функциями являются несение (поддержка) зубов и их питание и иннервация.
Питание (трофика) обеспечивается кровеносными и лимфатическими сосудами, поставляющими в ткани пародонта кислород и продукты обмена веществ.
Выделяются четыре основные анатомические и функциональные элементы пародонта:
- десна,
- периодонт,
- кость альвеолы с надкостницей,
- цемент корня
Десна представляет собой мягкую ткань — слизистую оболочку, покрывающую альвеолярные отростки, с подлежащим соединительнотканным слоем.
В нем расположены лимфатические сосуды (они участвуют в регуляции давления жидкости в тканях и защищают от микробных агентов).
Посредством периодонта – связки зуба, последний фиксируется в челюстной кости.
Периодонт
(по-другому десмодонт) — это соединительнотканное образование, окружающее зуб и расположенное между цементом корня и внутренней кортикальной пластинкой альвеолярной кости.
Эта связка, состоящая из основного вещества, волокон и клеточных элементов, как эластичная прокладка амортизирует нагрузку на зуб, придавая ему минимальную подвижность. При заболевании и гибели периодонта может произойти сращение кости с зубом – анкилоз.
Следующий элемент пародонта — цемент является одновременно твердой тканью, покрывающей корень зуба. Она образована коллагеновыми волокнами, направленными вдоль корня и склеивающим веществом.
Костная ткань
альвеолярного отростка, в котором посредством периодонта укреплен зуб, слагается из наружной и внутренней плотных пластинок и губчатой части между ними.
Губчатая кость состоит из трабекулярных перегородок, направление и форма которых определяется нагрузкой на челюсти и зубы, и костного мозга.
Костная ткань содержит в основном кристаллы гидроксилапатита (неорганика) и небольшое количество воды и органических веществ.
Клеточные элементы кости – остеобласты, остеокласты и остеоциты под воздействием нервной и гуморальной системы определяют изменение формы, объема и качества этой ткани.
Костная ткань альвеолярного отростка покрыта плотной соединительнотканной структурой – надкостницей, она, с залегающими в ней сосудами, играет существенную роль в кровоснабжении кости.
Кровоснабжение обеспечивает ткани и анатомические образования органическими и минеральными веществами.
На уровне эмалево-цементного соединения (шейка зуба) выделяется анатомическое образование в краевой части десны – сосудистая манжетка, она, как резинка, обеспечивает плотное прилегание десны к зубу за счет гидростатического давления.
Основной источник кровоснабжения тканей пародонта – наружная сонная артерия с отходящими от нее верхнечелюстными и нижнечелюстными артериями.
Венулы и вены собирают кровь во внутреннюю яремную вену. Иннервируется пародонт тройничным нервом и верхним шейным симпатическим узлом.
Среди прочих, выделяют анатомическое образование — зубодесневое соединение
. Это связь между эпителием десны и шейкой зуба.
Она физико-химическая: молекулы клеток эпителия посредством клеток десневой жидкости сцепляются со структурами цемента.
Десневая жидкость, продуцируемая пародонтом, играет роль защитного барьера от микроорганизмов посредством активности фагоцитов и своих химических свойств. Следует отметить, что пародонт омывает слюна. Ее выделяют большие и малые слюнные железы.
Кроме воды (99,42%), в слюне представлены органические вещества, соли и микроэлементы. Органические вещества поступают в ротовую жидкость из сыворотки крови, выделяются слюнными железами и присутствующими во рту микроорганизмами.
Из неорганических веществ важны фосфат и гидрокарбонат кальция (они принимают участие в образовании зубного камня), фосфат и хлорид натрия.
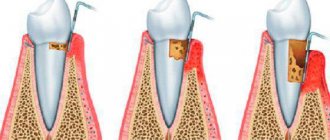
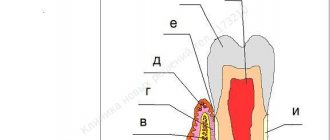
Рисунок-схема 1: пародонт
. а – подслизистый слой с лимфатическим сосудами; б — слизистая оболочка прикрепленной десны; в — губчатое вещество кости альвеолярного отростка между пластинками компактного вещества; г – волокна периодонта вплетаются в цемент корня; д – десневой край с сосудами десневой манжетки; е – зубодесневое соединение; ж – эмаль зуба; з – пульпа зуба; и – цемент корня; к – дентин корня.
Возрастные изменения в пародонте
В периодонте с возрастом происходит уменьшение числа коллагеновых волокон и снижение их качества. Эпителиальный слой слизистой истончается, ороговение нарушается.
Костная ткань альвеолы становится менее плотной, кортикальный слой атрофируется.
Пародонтит
У детей чаще встречается пародонтит, локализованный в области 1–2 или группы зубов во фронтальном участке челюстей при скученности зубов или зубочелюстных аномалиях, при аномалиях строения и прикрепления уздечек языка, губ, мелком преддверии полости рта. Для пародонтита характерны следующие признаки:
— жалобы на кровоточивость десен, иногда боль в них при обострении, запах изо рта; при начальных изменениях жалобы могут отсутствовать;
— симптоматический гингивит (катаральный, гипертрофический);
— отложение над- и поддесневого мягкого налета и зубного камня;
— разрушение зубодесневого эпителиального прикрепления;
— образование пародонтальных карманов с серозным или гнойным содержимым;
— разрушение (деструкция) края альвеолы (межальвеолярных перегородок), определяемое на рентгенограмме;
— обнажение шеек и корней зубов;
— подвижность зубов и травматическая окклюзия.
При начальной форме пародонтита жалобы могут отсутствовать, клинически определяются неярко выраженные симптомы катарального гингивита, отложение зубного налета, ложные пародонтальные карманы до 2–2,5 мм, зубы устойчивы, шейки зубов не обнажены. Рентгенологически определяются нечеткость или деструкция кортикальной пластинки на вершинах межальвеолярных перегородок и незначительный остеопороз их губчатого вещества.
При легкой форме пародонтита пациенты предъявляют жалобы на кровоточивость десен при чистке зубов, клинически определяются симптоматический катаральный гингивит, отложение зубного налета и зубного камня в небольшом количестве, пародонтальные карманы глубиной до 3,5 мм, подвижность зубов незначительно выражена или 1-й степени. На рентгенограмме определяются отсутствие кортикальной пластинки на вершинах и боковых отделах межальвеолярных перегородок, расширение периодонтальной щели в пришеечной области, в последующем — деструкция межальвеолярных перегородок до 1/3 длины корня; очаги остеопороза межальвеолярных перегородок. При хроническом течении остеопороз выражен нечетко, при обострении носит диффузный характер.
При среднетяжелой форме пародонтита появляются жалобы на кровоточивость десен во время чистки зубов и приема пищи, клинически определяются симптоматический гингивит, отложение зубного камня и зубного налета, пародонтальные карманы до 5–6 мм с серозным или гнойным отделяемым; подвижность зубов 1–2-й степени, имеет место обнажение корней зубов. На рентгенограмме определяются деструкция межзубных перегородок от 1/3 до 1/2 длины корня, расширение периодонтальной щели, остеопороз незначительный при хроническом течении, а при обострении — диффузный.
Пародонтит тяжелой формы характеризуется жалобами на кровоточивость и болезненность десен при чистке зубов и приеме пищи. Клинически определяются симптомы катарального или гипертрофического гингивита, значительные отложения над- и поддесневого камня и мягкого зубного налета, карманы глубиной более 5–6 мм, заполненные грануляциями и гнойным содержимым. На рентгенограмме — деструкция межальвеолярных перегородок в пределах 2/3 длины корня, диффузный остеопороз оставшейся костной ткани перегородок, подвижность зубов 2–3-й степени, обнажение корней, смещение зубов и травматическая окклюзия.
Диагностика пародонтита у детей
Обследование ребенка с пародонтитом начинается с изучения жалоб, анамнеза заболевания и жизни. Анамнестические данные включают сведения о физическом и интеллектуальном развитии ребенка, перенесенных и имеющихся на момент обследования общих, инфекционных заболеваниях. При осмотре ребенка обращают внимание на его осанку, поскольку она является фактором полноценного развития ребенка и фактором риска аномалии развития зубочелюстной системы.
Осмотр лица в фас и профиль в состоянии покоя и при смыкании зубов, при разговоре и мимических движениях позволяет определить функциональные отклонения в соответствии с лицевыми признаками. Так, симптом «наперстка» в виде мелкоточечного втяжения кожи на подбородке является признаком нарушения функции глотания. Обращают внимание на состояние тонуса мимических и жевательных мыщц в покое и при функции. Определяют тип дыхания (носовое, ротовое, смешанное), положение губ (сомкнуты, разомкнуты, напряжены или атоничны), состояние красной каймы губ (цвет, объем, тургор, архитектоника и т.п.), позволяющие установить нарушение основных функций зубочелюстной системы и вредные привычки. Оценивается состояние височно-нижнечелюстного сустава и лимфоидного аппарата челюстно-лицевого скелета.
Исследование преддверия полости рта позволяет судить о его глубине, выраженности и характере прикрепления уздечек губ к альвеолярному отростку, о состоянии покрывающей его слизистой оболочки, степени прорезывания зубов, положении их в зубном ряду и соотношении челюстей. Глубина преддверия полости рта определяется при горизонтальном отведении нижней губы расстоянием от края маргинальной десны до уровня перехода слизистой оболочки на губу. Преддверие считается мелким, если указанное расстояние не превышает 5 мм, средним при глубине от 5 до 10 мм и глубоким свыше 10 мм. Измеряется в миллиметрах зона прикрепленной (альвеолярной) десны, а также глубина зондирования пародонтальных карманов с помощью градуированного тупого зонда. Кроме того, должны быть определены локализация края десны относительно эмалево-цементной границы (степень обнажения корня) и наличие кровоточивости при легком зондировании.
При осмотре полости рта оценивается состояние слюнных желез, положение, размеры языка, строение и характер прикрепления уздечки языка, форма и соотношение зубных дуг, наличие скученности зубов во фронтальном участке. Проводится осмотр зубов с целью выявления кариозных поражений, оценивается качество наложенных пломб. Определяются подвижность зубов и их окклюзионные и межзубные взаимоотношения, наличие зубного налета и зубного камня.
Для объективного выявления симптомов гингивита и его распространенности используется проба Шиллера — Писарева, а определение степени воспаления десны проводится с помощью индекса РМА. Степень деструктивных изменений в пародонте определяется пародонтальным индексом. Оценка гигиенического состояния полости рта осуществляется с помощью гигиенических индексов Федорова — Володкиной, Green и Wermillion. Обязательным является определение равномерности окклюзионной нагрузки методом отпечатков (окклюзиограмма), а также рентгенографическое исследование пародонта. При подозрении на Х-гистиоцитоз проводится рентгенологическое исследование челюстей, костей черепа.
Кроме того, необходимы изучение истории развития ребенка; проведение клинических анализов крови (общего, на содержание глюкозы для исключения сахарного диабета), а также определение содержания иммуноглобулинов для исключения иммуноглобулинемии, анализ мочи общий, а при подозрении на Х-гистиоцитоз — на нейтральный жир. По показаниям проводят цитологические и микробиологические методы исследования пародонтальных карманов. Обязательно проводятся обследования ребенка у педиатра, гематолога, эндокринолога, иммунолога, детского гинеколога, психоневролога и др. с целью выявления и лечения системных заболеваний, которые могут влиять на течение и результат лечения гингивита и пародонтита.
Дифференциальная диагностика
Пародонтит необходимо дифференцировать с хроническими гингивитами и изменениями в пародонте при Х-гистиоцитозах, сахарном диабете, постоянной и циклической нейтропении и др. Некоторые затруднения возникают в дифференциальной диагностике начальных форм пародонтита с гингивитами. Решающими при этом являются данные рентгенологического исследования. При хронических гингивитах, как правило, на рентгенограмме нет изменений в альвеолярной кости, лишь в редких случаях, при длительно протекающих и нелеченных гингивитах, наблюдается остеопороз межальвеолярных перегородок. При анализе рентгенограмм нужно учитывать вариабельность форм межальвеолярных перегородок у детей, а также то, что периодонтальная щель в области шеек зубов до окончания формирования постоянного прикуса шире, чем на остальных участках, в период прорезывания зубов межальвеолярные перегородки не сформированы, кортикальная пластинка на их вершинах не определяется.
При дифференциальной диагностике пародонтита с изменениями в пародонте при Х-гистиоцитозах надо иметь в виду, что при Х-гистиоцитозах наряду с изменениями в альвеолярной кости имеются очаги деструкции костной ткани в теле и ветвях нижней челюсти. При сахарном диабете преобладает вертикальная резорбция межзубных перегородок с воронкообразными, кратерообразными карманами, не переходящая на тело челюсти. При постоянной и циклической нейтропении процесс ограничивается межальвеолярными перегородками и имеет четкие контуры.
При циклической нейтропении обострение процесса происходит через строго определенные промежутки, характерные для конкретного ребенка (чаще 21 день) и продолжаются 4–5 дней.
Препубертатный пародонтит
Возникает у детей до 11 лет. Чаще всего наблюдается генерализованная форма. Начинается заболевание во время или вскоре после прорезывания молочных зубов и проявляется нарушением прикрепления десны к зубам и тяжелой деструкцией альвеолярной кости, приводящей к преждевременному выпадению зубов у детей с трехлетнего возраста. Раннее и агрессивное течение обусловлено тем, что у таких пациентов имеются дефекты иммунитета — в крови мало моноцитов и полиморфноядерных лейкоцитов. У всех детей с рождения отмечаются пониженная сопротивляемость к инфекциям, фурункулез, гнойничковые заболевания кожи, отиты, пневмонии. Дети бледные, пониженного питания. Связывают это заболевание с микроорганизмами типа бактероидов: Porphyromonas gingivalis, Actinobacylus actinomycetemcomintans. Заражение происходит от родителей, окно инфицирования — от 1 года до 3 лет. Начинается с первичного разрушения периодонта, при этом вначале симптомы воспаления десны отсутствуют. В дальнейшем меняется архитектоника десневого края, десна как бы отступает, обнажаются шейки зубов, образуются глубокие пародонтальные карманы, затем наслаивается воспаление. Рентгенологически определяется вертикальная деструкция альвеолярной кости. В последующем возникает подвижность, перемещение и выпадение зубов. Симптомов кровоточивости, болезненности нет. Зубной камень отсутствует, зубы покрыты мягким налетом. Дети теряют вначале молочные зубы, затем процесс распространяется на зачатки постоянных зубов, они рано прорезываются, с ними происходят аналогичные изменения и к 14–15 годам все зубы выпадают. Однако патологический процесс за пределы альвеолярной кости не переходит. С выпадением постоянных зубов деструктивный процесс в челюстях прекращается.
Такие же изменения в пародонте, сочетающиеся с ладонно-подошвенным гипер- или дискератозом в виде трещин на ладонях, стопах, предплечьях, повышенной потливостью, наблюдаются и при синдроме Папийона — Лефевра. В литературе имеются данные о том, что прием антибиотиков тетрациклинового ряда при синдроме Папийона — Лефевра в период молочного прикуса предотвращает развитие в постоянном прикусе генерализованного пародонтита и выпадение постоянных зубов.
Пубертатный (подростковый) пародонтит
Существует 2 формы: локализованная и генерализованная. Локализованный пубертатный пародонтит наблюдается у практически здоровых детей и подростков без системных заболеваний. Он характеризуется быстрой и тяжелой деструкцией альвеолярной кости в области первых постоянных моляров, иногда и резцов. Клинически наблюдаются легкое воспаление (оно может отсутствовать), небольшое количество зубного налета или камня. Деструкция костной ткани прогрессирует в 3–4 раза быстрее, чем при пародонтите у взрослых. В настоящее время это заболевание связываются бактероидом типа Actinobacylus actinomycetemcomintans. В большинстве случаев возникает оно у детей, родители которых являются носителями этого микроорганизма. Попадает в ткани пародонта вскоре после прорезывания зубов. Процесс протекает при минимальной воспалительной реакции. Быстрое распространение процесса обусловлено тем, что специфическая микрофлора не только заселяет бороздку и в последующем пародонтальный карман, но и проникает в глубь тканей пародонта, в том числе и костную ткань, где достаточно стойко сохраняется. С другой стороны, этот микроорганизм обладает способностью подавлять хемотаксис лейкоцитов, и антитела в таких случаях не успевают образовываться. Пародонт позже прорезывающихся постоянных зубов редко повреждается, так как к этому моменту успевают образоваться и проявить свое защитное действие специфические антитела. Ранее это заболевание описывалось как локальный десмодонтоз, локальный моноальвеолиз по Орбану.
Генерализованный пубертатный (подростковый) пародонтит встречается редко. При этом процесс часто захватывает пародонт обеих челюстей. Характеризуется агрессивным течением, быстрой и тяжелой деструкцией альвеолярной кости. Его принято называть агрессивным, или быстропрогрессирующим, пародонтитом. По данным зарубежной и отечественной литературы, в области пораженных зубов скапливается большое количество факультативно-анаэробных грамотрицательных палочек, преимущественно Porphyromonas gingivalis. Наиболее агрессивное течение связывают с сочетанием этого микроорганизма с Actinobacylus actinomycetemcomintans и Prevotella itermedia. Именно при таком сочетании микроорганизмы проявляют резко положительное взаимовлияние.
Классификация заболеваний пародонта.
Гингивит
Гингивит – воспалительное поверхностное заболевание тканей десны.
При гингивите не наблюдается нарушения зубодесневого соединения и кости. По форме проявления заболевания пародонта выделяются:
- катаральный гингивит,
- гипертрофический гингивит,
- язвенный гингивит.
По виду течения гингивит подразделяется на острый, хронический, обострившийся и ремиссию. По распространению гингивит может быть локализованный и генерализованный. Без активного лечения гингивита он переходит в пародонтит.
Пародонтит.
Пародонтит – воспалительное глубокое заболевание пародонта с разрушением зубодесневого соединения и костной ткани альвеол.
Выделяется острое, хроническое течение пародонтита, обострение заболевания и ремиссия. Пародонтит может быть легкий, средней тяжести и тяжелый.
По распространенности это заболевание десен разделяют на генерализованный и локализованный пародонтит.
Фото 1. Рентгенологическая картина тяжелого пародонтита. Корни зубов обнажены на две трети.
2. 1.
Дополнительно выделяется такое состояние, как
агрессивная форма парадонтита.
Такой диагноз может быть поставлен врачом на основании присутствия комплекса признаков заболевания десен. При этом разрушение пародонта имеет генерализованный характер и быстрое течение.
Такой пародонтит характерен для возраста от юношеского до 35 лет. Часто агрессивная форма пародонтита сопровождается разрастанием десны и грануляциями. В период ремиссии воспалительные проявления могут утихать и даже исчезать.
Пародонтоз
Пародонтоз – хроническое дистрофическое заболевание пародонта.
В европейской и американской классификации как отдельное заболевание десен
не выделяется. Пародонтоз характеризуется длительным, доброкачественным течением и почти не приводит к расшатыванию и утрате зубов.
Заболевания пародонта — как симптомы других заболеваний
Выделяют идиопатические заболевания пародонта с прогрессирующим разрушением тканей пародонта (пародонтальный синдром).
Такие состояния могут возникать при воздействии физических факторов (радиация), отравлениях, при иммунодефиците, сахарном диабете, эозинофильной гранулеме, синдроме Папийона-Лефевра, нейтропении и др.
Пародонтомы. Эпулис (эпулид) и фиброматоз десен
Пародонтомы – это опухоли и опухолеподобные состояния десен. Наиболее распространенные из них эпулис (эпулид) и фиброматоз десен.
Фиброматоз десен характеризуется разрастанием тканей пародонта, при это происходит опухолеподобное поражение тканей десны. Фиброматоз десен наиболее характерен для взрослых, но иногда диагностируется и у детей.
Диагноз фиброматоза десен ставится специалистом на основании жалоб пациента, данных осмотра, рентгенографии, гистологического исследования.
Основной причиной разрастания тканей десны, как правило, является нарушение обменных процессов, также выделяют медикаментозный фиброматоз десен. Лечение заболевания — хирургическое и заключается в иссечении разросшейся десны до периоста.
Фото 2. Фиброматоз десен
Заболевания пародонта и меры их профилактики
Заболевания пародонта, так же как и кариес зубов, получили очень широкое распространение. По данным ВОЗ, около 95% взрослого населения планеты и 80% детей имеют те или иные признаки заболевания пародонта.
Что же такое пародонт? Пародонт — это комплекс тканей, которые окружают зуб и обеспечивают его фиксацию в челюстных костях. В этот комплекс включают десну, периодонтальную связку, соединяющую корень зуба с костной лункой, костную ткань альвеолярных отростков и цемент корня зуба. При различных заболеваниях пародонта в патологический процесс может вовлекаться какая-либо часть пародонтального комплекса либо весь пародонт в целом. Характер патологического процесса также бывает различным: дистрофический, воспалительный или опухолевый.
Среди всех заболеваний пародонта 90-95% приходится на воспалительные, такие как гингивит и пародонтит. Поэтому именно на них мы остановимся наиболее подробно.
Гингивит — это воспалительный процесс в тканях десневого края, при котором поражаются только поверхностные ткани десны.
Пародонтит — это воспалительный процесс, в который вовлекаются все структуры пародонта. Он характеризуется разрушением зубодесневого соединения и прогрессирующей деструкцией альвеолярных отростков челюстных костей.
Фактически гингивит и пародонтит — это две взаимосвязанные формы заболевания, поскольку воспалительный процесс возникает сначала в тканях десны, и постепенно в него вовлекаются подлежащие структуры пародонта: зубодесневая связка и альвеолярная кость.
В настоящее время установлены основные местные патогенетические факторы, лежащие в основе воспалительных заболеваний пародонта. Это скопление зубного налета (микробный фактор), нарушение строения преддверия полости рта, зубочелюстные аномалии и супраконтакты.
Воспалительный процесс в тканях десны изначально возникает из-за массивных микробных скоплений и выделяемых ими ферментов и токсинов. Пока воспаление ограничивается только десной, а подлежащие ткани не затронуты, мы имеем дело с гингивитом, который протекает с периодами обострения и ремиссии, с различной степенью активности у разных пациентов.
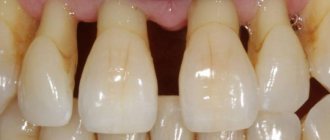
| Рисунок 1. Хронический гингивит. |
Различие в характере течения гингивита определяется состоянием защитных механизмов общего характера у пациентов. Именно поэтому, при абсолютном признании микробного фактора в качестве причинного, никогда не подвергалась сомнению «заинтересованность» всего организма в развитии и течении этого, казалось бы, сугубо местного процесса.
Какие жалобы предъявляют пациенты при гингивите?
Чаще всего это жалобы на кровоточивость десен.
Кровоточивость десен во время чистки зубов отмечают практически все пациенты с гингивитом. Могут быть жалобы также на боль и кровоточивость десен во время приема пищи. Общее состояние за редким исключением не нарушено.
При осмотре пациентов, как правило, определяется большое количество мягкого зубного налета, особенно в области шеек зубов. Десневой край обычно гиперемирован, отечен, десна легко кровоточит при зондировании.
Поскольку при гингивите воспалены только поверхностные, хорошо доступные для обзора и направленных лечебных вмешательств ткани, лечение этого заболевания очень эффективно.
Основным методом лечения и профилактики гингивита является удаление микробных скоплений, то есть гигиенические мероприятия.
Гигиенические средства — пасты и зубные щетки — основное оружие против воспалительных заболеваний пародонта. Более того, они одинаково эффективно действуют как против воспаления в пародонте, так и против кариеса, так как микробный фактор и в том и в другом случае является основным.
Однако, несмотря на наличие столь действенного и доступного профилактического и лечебного средства, проблема воспалительных заболеваний пародонта остается очень актуальной. Уже в детском возрасте в 30-80% случаев диагностируется начальная стадия заболевания в виде поверхностного воспаления — гингивита, для течения которого характерно чередование периодов интенсивной воспалительной реакции и относительно благополучного состояния пародонта. С возрастом интенсивность и распространенность воспалительной реакции в пародонте нарастает: у подростков с гингивитом в 2-6% случаев отмечаются деструктивные изменения в пародонте. Позже частота поверхностных воспалительных изменений, проявляющихся в виде гингивита, уменьшается, и значительно увеличивается распространенность более глубоких деструктивных явлений в пародонте различных степеней тяжести.
| Рисунок 2. Хронический пародонтит. |
Проблема адекватного гигиенического ухода за полостью рта, привития необходимых гигиенических навыков детям крайне сложна. На сегодняшний день на отечественном рынке представлены гигиенические средства (пасты и щетки) довольно высокого качества. Вопрос в другом: чтобы добиться необходимой очистки зубов и десен, необходимо не менее 20 раз провести щеткой по одной поверхности зуба, общее время чистки зубов — с наружной и внутренней сторон — должно составлять не менее трех минут, иначе микробная бляшка сохраняется. Кроме того нужно обязательно обрабатывать межзубные промежутки с помощью флоссов (зубных нитей). К этому необходимо приучать детей с самого раннего возраста, чтобы сформировать у них потребность в такой чистке зубов не менее двух раз в день.
Пока ребенок не будет устойчиво мотивирован к такого рода уходу, трудно ожидать ощутимых результатов в отношении состояния десен и зубов. Следует помнить, что качество очистки зубов в большей степени зависит от индивидуальных мануальных навыков. Многие дети при всем желании просто не могут хорошо вычистить зубы, даже если очень стараются. Сказанное впрямую относится к детям с нарушениями общего развития.
Какой же из этой ситуации может быть выход? Врач должен регулярно проводить соответствующую обработку или назначать препараты, эффективно подавляющие активность микроорганизмов и замедляющие формирование микробных скоплений. В этих целях на сегодня наиболее эффективен препарат хлоргексидина биглюконат, резко ингибирующий жизнедеятельность всех микробных скоплений, которые вызывают повреждение тканей пародонта и твердых тканей зуба. Кроме того, он активно подавляет вирусы герпеса, грибов, оказывает слабый обезболивающий эффект. Недостаток этого средства — устойчивый горький вкус, что ограничивает применение данного препарата, особенно у детей. Недавно появившийся на нашем рынке препарат корсодил лишен указанного недостатка. В силу этого он получил широкое распространение во многих странах мира. Окрашивание поверхностей языка и пломб — свойство хлоргексидина — явление временное, которое достаточно быстро проходит. Зато эффект от применения хлоргексидина и в качестве лечебного, и в качестве профилактического средства очень высок и стабилен. Пациенты применяют препарат самостоятельно, курс лечения составляет 5-7 дней.
Как только воспаление преодолевает основной барьер — зубодесенное соединение, — оно устремляется в подлежащие ткани — на периодонт и альвеолярную кость. Являясь логическим продолжением гингивита, эта форма обретает абсолютно новые черты. Во-первых, формируется пародонтальный карман, в котором микробные скопления оказываются надежно скрыты и не удаляются во время чистки зубов. Во-вторых, в глубине пародонтальных карманов активно размножаются наиболее агрессивные микробные виды — анаэробы, спирохеты, повреждающий потенциал которых чрезвычайно высок. В-третьих, из карманов и сами микроорганизмы, и их ферменты и токсины с легкостью проникают в подлежащие структуры, растворяя их. Как следствие, снижается устойчивость зубов, они становятся подвижными, а механическая нагрузка на зубы при жевании оказывается травматичной. Вследствие этой травмы разрушение опорного аппарата зуба идет особенно быстро, что, в свою очередь, еще больше способствует распространению микробных скоплений. Формируется пародонтит.
| Рисунок 3. Быстропрогрессирующий пародонтит. |
Жалобы, которые обычно предъявляют пациенты, — подвижность зубов, кровоточивость десен, неприятный запах изо рта, веерообразное расхождение верхних фронтальных зубов, оголение шеек зубов.
При осмотре отмечается гиперемия десневого края, часто с цианотичным оттенком, десна неплотно прилегает к шейке зубов.
При зондировании определяются пародонтальные карманы различной глубины, в зависимости от степени тяжести процесса. Имеются над-и поддесневые зубные отложения. При выраженном процессе могут иметь место гнойные выделения из пародонтальных карманов и значительная подвижность зубов. Рентгенологически при пародонтите отмечается снижение высоты альвеолярного отростка за счет резорбции костной ткани межальвеолярных перегородок.
Лечение пародонтита направлено в первую очередь на удаление микробных скоплений, зубного камня и грануляций из пародонтальных карманов. При значительной глубине пародонтальных карманов их тщательная обработка возможна только хирургическим путем. А после проведения операции основная задача — не допустить вновь активного проникновения микробных масс вглубь. Этого добиться уже сложнее, но опять-таки главным методом профилактики в этом случае является качественная контролируемая гигиена полости рта, назначение эффективных антимикробных полосканий, среди которых корсодил сегодня признан наиболее эффективным.
Есть ряд форм воспалительных заболеваний пародонта, отличающихся повышенной агрессивностью. Основное их отличие — в присутствии специфических микроорганизмов и их сочетаний.
Препубертатный пародонтит. Процесс возникает в детском возрасте, в него вовлекаются зубы постоянного и даже молочного прикуса. Раннее развитие и агрессивное течение обусловлено тем, что у таких пациентов имеются дефекты общей защиты — моноцитов и полиморфноядерных лейкоцитов. В таких случаях тактика специалистов сводится к более тщательному антимикробному контролю. Но результат может быть обеспечен только усилиями специалистов общего профиля — в случае, если удается устранить дефекты клеток крови с помощью направленного медикаментозного воздействия.
Очаговый ювенильный пародонтит. При этой форме парадонтита происходит избирательное поражение опорного аппарата первых постоянных зубов. Заболевание вызывается видом Actinobacillus Actinomycetes comitans. В большинстве случаев возникает у детей, родители которых являются носителями микроорганизма. Процесс протекает при минимальной воспалительной реакции. Быстрое его распространение обусловлено тем, что данный вид микроорганизмов обладает способностью подавлять хемотаксис лейкоцитов, а антитела в таких условиях не успевают образовываться. Поэтому последующие постоянные зубы повреждаются редко, так как позднее успевают сформироваться и проявить свое защитное действие специфические антитела. Лечение включает активную антибиотикотерапию — на протяжении не менее 3 недель — в сочетании с местными вмешательствами. Длительность и необходимость общей антибиотикотерапии обусловлены тем, что микроорганизмы не только населяют зубодесневую бороздку, а в последующем — пародонтальный карман, но еще и проникают вглубь тканей и костных структур, где достаточно стойко сохраняются.
Быстропрогрессирующий пародонтит, а также пародонтит, устойчивый к лечебным вмешательствам, — вызывается специфической микрофлорой: Porphyromonas gingivalis (ранее — бактериоиды) Actinobacillus Actinomycetes comitans и Prevotella intermedia. Причем обычно имеет место именно их сочетание. В этом случае указанные микроорганизмы проявляют резко положительное синергическое взаимовлияние, и микробный состав не только обусловливает резкое деструктивное влияние на ткани, но и подавляет эффект защитных клеток. Кроме того, характерна инвазия этих микроорганизмов вглубь тканей.
| Рисунок 4. Пародонтоз. |
Врачебная тактика состоит в тщательной механической обработке пародонтальных карманов и интенсивной антимикробной терапии. Эффективно местное применение метронидазола или тетрациклина внутрь. Лоскутные операции целесообразно проводить не ранее чем через 3-4 недели после начала антимикробной терапии, иначе — при сохранении жизнеспособности перечисленных микроорганизмов — хирургическое лечение окажется неэффективным. Хороший эффект после хирургического лечения оказывает корсодил. Учитывая относительную местную ареактивность, самым надежным критерием эффективности лечения является микробиологический анализ содержимого пародонтальных карманов и тканевых биоптатов. Из этого следует, что в ряде случаев лечение таких пациентов целесообразно проводить только в специализированных учреждениях, имеющих необходимую базу. И конечно же, никакое лечение не может оказаться результативным, тем более когда речь идет об отдаленном прогнозе, если отсутствует надлежащий уход за полостью рта.
Одно из заболеваний, в основе которых лежит дистрофический процесс, — пародонтоз. Пародонтоз представляет собой атрофически-дистрофический процесс в тканях пародонта. Это заболевание имеет довольно скудную симптоматику. Что же приводит пациентов к врачу?
В основном это косметический дефект, выражающийся в том, что происходит обнажение корней зубов и увеличение их клинической коронки. Пациенты жалуются на то, что «десна оседает, а зубы становятся длинными», особенно это беспокоит их во фронтальном отделе. В ряде случаев больных беспокоит зуд в деснах, а также болевые ощущения со стороны обнаженных шеек зубов.
При осмотре чаще всего наблюдается равномерность атрофических проявлений в области всех зубов и вовлечение в процесс непосредственно зубных тканей — это выражается в наличии так называемых клиновидных дефектов. Данная патология отличается медленным течением и относительной асимптоматичностью.
Причина этой патологии неясна, ее рассматривают либо как преждевременное развитие инволюционных процессов, либо как проявление общих нарушений в пародонте, то есть синдрома или симптома общих нарушений. Однако очень конкретная и четко выраженная клиника позволяет выделять данную форму заболевания.
Адекватного лечения пародонтоза не существует, поскольку не установлена причина заболевания. Врач проводит только симптоматическое лечение — устраняет повышенную чувствительность зубов, назначает массаж или аутомассаж десен с целью коррекции трофических нарушений, а также проводит пломбирование клиновидных дефектов. Стремясь пойти навстречу пожеланиям пациентов, некоторые хирурги проводят вестибулопластические операции. Однако этого делать не следует, поскольку эффект от таких вмешательств оказывается очень кратковременным.
Что на самом деле эффективно, так это применение средств, устраняющих болевую чувствительность обнаженных щеек зубов. Для этого используют фтор-лак, флюогель, порошок питьевой соды. В настоящее время на рынке появилась паста сенсодин, которая успешно снимает повышенную чувствительность зубов, и пациент может использовать ее самостоятельно. Врач должен предупредить пациентов с таким заболеванием о том, что им нельзя пользоваться жесткой щеткой и проводить горизонтальные движения, чтобы не усиливать глубину клиновидных дефектов.
Опухолевые и опухолеподобные поражения также относятся к числу заболеваний, которые трудно прогнозировать, так как они развиваются только у лиц, имеющих склонность к данному процессу. А толчком к началу развития процесса могут быть гормональные сдвиги, в частности накопление соматотропного гормона в периоды полового созревания или беременности, наличие хронического травматического фактора, предшествующее воспаление. Однако все это лишь дополнительные факторы риска, провоцирующие развитие подобных поражений у лиц, предрасположенных к данному процессу.
Меры лечения и профилактики состоят в устранении травмы, воспаления и, при необходимости, в хирургическом удалении разросшихся тканей (при фиброматозе десен, гипертрофическом гингивите, эпулисе, межкорневой гранулеме). В настоящее время появился еще один достаточно серьезный фактор, провоцирующий развитие подобного рода патологии: использование молодыми людьми анаболиков при занятиях культуризмом и профессиональными силовыми видами спорта. Возможности врача здесь скромны: разъяснение и совет.
Что реально приводит в таких случаях к положительному результату? Максимально тщательная гигиена полости рта, использование самими пациентами эффективных антисептических и антибактериальных полосканий после активного лечебного курса.
Этиология и патогенез (причины и развитие) заболеваний пародонта
Калькулюс
Основным моментом в развитии таких заболеваний десен, как гингивит и пародонтит является зубной налет (бляшка), превращающийся в зубной камень (калькулюс).
Фото 3. Мягкий зубной налет (бляшка). Краевой пародонтит.
Считается, что органическая мягкая зубная бляшка, которая образуется из остатков пищи при плохой гигиене, постепенно пропитывается кальцием из слюны и сывороточного экссудата десневых карманов и преобразуется в твердый зубной камень.
Последний может быть разной твердости и цвета, что определяется его составом. На 18-25% он состоит из органики (микробы и омертвевшие клетки) и на 75-82% из неорганики (кальций, фосфор, соли металлов).
Зубной камень оказывает травмирующее сдавление десны и препятствует очищению зубодесневого кармана, способствуя развитию микробных агентов.
Микроорганизмы диффундируют вглубь тканей пародонта, задерживаясь на поверхности базальной мембраны и далее в костную ткань альвеолярого отростка.
Травматическое смыкание зубов
При отсутствии части зубов, при нарушении положения зубов, при частичном разрушении зубов и при других травматических факторах, оставшиеся зубы подвергаются чрезмерной неадекватной нагрузке. Последняя, в свою очередь, разрушает пародонт зубов.
Неправильное функционирование височно-нижнечелюстного сустава (ВНС).
ВНС может быть существенным фактором в развитии заболеваний десен.
Медицинские интернет-конференции
Потребность в ортодонтическом лечении существенно увеличивается в последнее время. Но вместе с этим растет и количество стоматологических заболеваний, которые напрямую связаны с наличием конструкций в полости рта [3]. Это объясняется тем, что ортодонтические аппараты не являются индифферентными для организма человека и при воздействии на слизистую оболочку полости рта изменяют активность ферментов слюны, становясь причиной возникновения стоматологических заболеваний. Эти осложнения ортодонтического лечения приводят к изменениям гомеостаза: уничтожению нормальной микрофлоры или к непропорциональному изменению количества компонентов микробиоценоза полости рта, что в результате приводит к развитию дисбиоза и возникновению как воспалительных процессов в тканях пародонта, так и процессов деминерализации твердых тканей зуба [2, 7, 10, 12, 13].
Основным этиологическим фактором, вызывающим воспаление в тканях пародонта, а также кариес зубов, является зубной налет. У пациентов, находящихся на ортодонтическом лечении возрастает кариесогенная ситуация в полости рта по причине того, что вокруг элементов ортодонтической конструкции, в промежутках между зубами и пришеечных областях вследствие затруднения гигиены накапливаются остатки продуктов питания, в которых размножаются микроорганизмы, вырабатывающие в процессе своей жизнедеятельности кислоты, приводящие к снижению рН ротовой жидкости, повышению проницаемости эмали и ее деминерализации [5, 9, 11, 14–16].
Зубной налет способствует развитию не только кариеса, но и болезней пародонта. Начинаются патологические процессы в пародонте с гингивита, который проявляется покраснением и кровоточивостью. Кровоточивость десен во время ортодонтического лечения наблюдается достаточно часто при чистке зубов, а также во время еды при приеме твердой пищи. При отсутствии лечения гингивит прогрессирует в пародонтит. При пародонтите появляется подвижность зубов, образуются патологические пародонтальные карманы, пациентов может беспокоить неприятный запах изо рта.
Чтобы избежать осложнений в период ортодонтического лечения, необходимо соблюдать правила гигиены и режим рационального питания. Очень важно обучить пациента правилам гигиены и проконтролировать ее проведение еще до установки аппарата. Следует объяснить пациенту, что одной только пасты и зубной щетки будет недостаточно для поддержания полости рта в хорошем состоянии. Необходимо использовать мягкую зубную щетку и специальную пасту для очищения поверхности съемного аппарата от налета, гель или ополаскиватель для ежедневного применения, растворяющий загрязнения и уничтожающий бактерии, аккумулирующиеся на аппарате. Раз в неделю нужно замачивать аппарат в чистящем концентрате для более тщательного ухода. Неотъемлемой частью является использование следующих дополнительных средств гигиены: ершики – для очищения межзубных промежутков и съемного ортодонтического аппарата; флосс – позволит очистить межзубные промежутки и десневые карманы; ирригатор – для тщательной очистки зубных промежутков, очищения поверхности зубов от свежеобразованного налета и для улучшения кровообращения в мягких тканях; таблетки для индикации зубного налета – позволяют оценить качество проведения гигиены.
Во время приема пищи необходимо снимать ортодонтический аппарат и надевать уже после проведения гигиенических мероприятий [1, 6].
Общеизвестно, что после прорезывания зуба в течение 2–3 лет происходит активная минерализация эмали. Поэтому целесообразно именно в этот период проводить местные профилактические мероприятия. Одним из наиболее эффективных современных методов профилактики кариеса зубов, стимулирующим процесс «созревания» эмали, является герметизация фиссур. Для этой цели используются специальные материалы — герметики. В составе большинства герметиков содержатся силаны — фторсодержащие вещества, отщепляющие ионы фтора на протяжении длительного времени, которые диффундируют в прилегающие к герметикам слои твердых тканей зуба, стимулируя их минерализацию. Применение герметиков приводит к стабилизации кариозного процесса в течение 1–9 лет.
Следующим важным моментом является коррекция диеты. Необходимо снизить потребление легкоусвояемых углеводов (шоколад, конфеты, мучные изделия), и напротив, повысить употребление продуктов с содержанием легкоусвояемого Са2+ (молоко, обезжиренный творог) с целью увеличения минерализующей функции слюны. Вместе с этим, полезно употреблять продукты, способствующие смещению рН в слабощелочную сторону, например, сыр [4, 8, 16].
Такой комплексный подход к профилактике будет способствовать повышению гигиенического состояния полости рта и снижению показателей прироста кариеса зубов и заболеваний пародонта у пациентов в процессе ортодонтического лечения.