Одним из самых распространенных заболеваний полости рта является стоматит. Это патология, которая чаще всего принимает инфекционно-воспалительное течение и является результатом повышенной активности лимфоцитов в ответ на попадание патогенных молекул, которые организм ребенка не может распознать. Снижение иммунитета – главный фактор, провоцирующий воспалительные процессы в слизистых оболочках полости рта. У новорожденных и младенцев первого года жизни иммунная система продолжает свое совершенствование и не может справляться со всеми негативными факторами, поэтому дети до года считаются наиболее уязвимой группой пациентов по развитию различных форм стоматита.
Стоматит у младенцев
Лечение стоматита у грудничков отличается от терапии, которая может быть рекомендована взрослому человеку, поэтому назначать лекарства самостоятельно нельзя. Это связано еще и с тем, что стоматит имеет несколько разновидностей, каждая из которых отличается клиническим течением, симптомами и особенностями проводимой терапии. Чтобы правильно определить тип заболевания, может потребоваться лабораторная диагностика (взятие соскоба с языка и десен), поэтому при обнаружении симптомов стоматита у младенца необходимо сразу обращаться в больницу. Лечением патологии занимается участковый педиатр или детский стоматолог.
Детский стоматит — как помочь малышу?
Почему появляется болезнь?
Чтобы быстрее справиться с заболеванием и не допустить повторного инфицирования, необходимо выяснить причину, которая спровоцировала рост патогенной флоры на слизистых оболочках полости рта. Основным фактором, приводящим к развитию инфекционных форм стоматита, является несоблюдение санитарно-гигиенических норм по обработке игрушек, помещения и предметов, окружающих ребенка. Бактерии и микробы могут попадать в детский организм с погремушек, поверхности пеленального столика, соски-пустышки. К развитию грибковой флоры часто приводит недостаточная стерилизация бутылочек (у детей, находящихся на искусственном или смешанном вскармливании).
Афтозный стоматит у детей
Если ребенок переболел конъюнктивитом или другими инфекционными заболеваниями, необходимо тщательно обработать всю мебель и игрушки в детской комнате, а также постирать постельное белье, на котором спал младенец, при высоких температурах. Если позволяет тип ткани, лучше всего провести стирку при температуре не ниже +90°С, после чего прогладить его со всех сторон, используя режим отпаривания.
Несоблюдение гигиены – не единственная причина развития инфекционных процессов в полости рта. Специалисты считают, что основная роль в механизме появления стоматита принадлежит иммунологическому фактору. Если у ребенка крепкий иммунитет, его организм самостоятельно справится с инфекционными агентами и другими провоцирующими факторами.
Кандидозный стоматит у детей
К плохой работе иммунной системы у младенцев приводят следующие причины:
- рождение раньше 32 недели гестации и связанная с этим глубокая недоношенность (низкая масса тела при рождении);
- ранний перевод с грудного вскармливания на кормление искусственными заменителями молока;
- раннее введение прикорма и связанные с этим нарушения в работе пищеварительной системы, а также аллергические реакции;
- проживание в плохих социально-бытовых условиях;
- скудное питание матери (у детей, находящихся на грудном вскармливании), при котором ребенок не получает необходимого количества полезных и питательных элементов;
- короткие прогулки и несоблюдение гигиенического режима.
Грудное вскармливание
Если стоматит у младенца на первом году жизни повторяется больше 3-4 раз, необходимо провести комплексное обследование. Такая картина может наблюдаться у детей, страдающих вялотекущими инфекционными заболеваниями, например, туберкулезом.
Важно! Болезни сердца и эндокринные нарушения также могут привести к нарушению иммунной активности. Снижение местных защитных функций часто возникает после приема антибактериальных препаратов, поэтому после антибиотиков ребенку рекомендуется давать препараты, содержащие бифидобактерии или лактобациллы («Бифидумбактерин», «Аципол», «Бифиформ Бэби»).
«Бифиформ Бэби»
Симптомы и лечение стоматита у детей
С воспалением слизистой оболочки полости рта знаком каждый взрослый. Малышей эта беда может настигнуть уже на первых днях жизни. Зачастую причиной стоматита у новорожденных становится недолеченная молочница у мамы. Проходя по родовым путям, ребенок тут же подхватывает грибок. В целом же, стоматит обычно диагностируют у малышей постарше — от 6 месяцев до 3–4 лет.
Выделяют три основных вида заболевания:
Афтозный стоматит
Название связано с понятием «афта» — повреждение слизистой оболочки, язвочка. Афта часто окружена ярко-красным ободком и имеет желтый или серый налет. Такой стоматит поражает почти 20 % населения и может периодически повторяться в течение жизни (у детей чаще, чем у взрослых). Конкретной причины такого вида стоматита до сих пор не установлено (это может быть обычная травма острым углом какого-нибудь предмета), проходит он обычно бесследно, за пару недель.
Герпетический стоматит
Заболевание вызвано вирусом герпеса. Его всегда сопровождают недомогание, головные боли и боли во рту. Такой стоматит заразный и часто передается от ребенка к ребенку, к примеру, через общие игрушки. Чаще всего он поражает малышей от 1 до 3 лет.
Ангулярный стоматит
В быту этот вид заболевания называют «заеды». Это сильное раздражение в уголках рта. Его причиной могут стать стрептококк, кандидоз или, чаще всего, дефицит железа в организме ребенка. Если вы заметили у малыша такие симптомы, обязательно сдайте кровь на железо.
Поддерживать необходимый уровень элемента можно при помощи определенных продуктов в рационе, а вот восполнять нехватку придется, только принимая медицинские препараты, которые назначит доктор.
Как понять, что у ребенка стоматит?
Если малыш капризничает, плачет, отказываете от еды, плохо спит, у него, возможно, повышена температура, непременно проведите осмотр его ротовой полости. Чаще всего поражения (в частности, афты) находятся на внутренней стороне нижней губы. Даже если нет язвочек, вас должна насторожить любая неоднородность слизистой оболочки полости рта, а также налет на ней. У здорового ребенка она розовая, гладкая, хорошо увлаженная. Если слизистая не такая и ребенок плохо себя чувствует, обратитесь к врачу. Только он может назначить грамотное лечение, с учетом причины возникновения стоматита. Педиатру для этого может быть достаточно простого осмотра, при необходимости он попросит сдать на анализ кровь.
Лечение стоматита
Оно обычно состоит из нескольких важных пунктов:
- Исключение из меню малыша твердых продуктов и блюд с ярко выраженными вкусами, а также горячей пищи.
- Особенно тщательная гигиена полости рта: полоскания с использованием антисептических средств, смена щетки на более мягкую.
- Использование жаропонижающих средств, если температура малыша вышла за рамки нормы.
Профилактика стоматита
Главная защита от подобных неприятностей — хороший иммунитет. Больше гуляйте, организуйте ребенку комфортный сон, внимательно следите за его питанием (сбалансированно питайтесь сами, если кормите грудью, либо очень внимательно отнеситесь к выбору молочной смеси). Если у вашего малыша будет крепкое здоровье, возможно, он никогда и не узнает, что такое стоматит, или перенесет его легко.
#PROMO_BLOCK#
Признаки и симптомы в младенческом возрасте
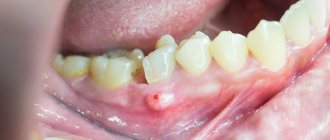
Главным симптомом стоматита являются афтозные высыпания на поверхности слизистых оболочек, которые могут быть единичными или иметь множественное течение. Если количество язвочек превышает 20 штук, у ребенка диагностируется тяжелая форма стоматита, требующая лечения в условиях стационара. Почти у всех младенцев наблюдается повышение активности слюнных желез и увеличение выработки слюнного секрета – гиперсаливация. Слюнотечение может возникать в любое время суток и не зависит от приема пищи. Если осмотреть полость рта, можно увидеть признаки острого воспалительного процесса: покраснение мягких тканей, скопление жидкости, опухание и кровоточивость десен.
Грибковый стоматит
К другим признакам стоматита относятся:
- От чего бывает стоматит
- зуд и болезненность десен (ребенок все тянет в рот, делая жевательные движения, помогающие облегчить болезненность);
- повышение температуры до +38°С;
- плотный налет молочного или грязно-желтого цвета, имеющий кремовую или творожистую консистенцию;
- неприятный запах изо рта.
Стоматит у ребенка
Если попробовать удалить налет с поверхности десен или языка при помощи марли или салфетки, под ним останется травмированная слизистая, которая будет кровоточить и болеть. В очень редких случаях на слизистых может появляться мелкоточечная сыпь бледно-розового цвета – такая картина указывает на аллергическую природу заболевания.
Белый язык у ребенка
ЛАКТОСТАЗ ИЛИ МАСТИТ — ЧТО ДЕЛАТЬ И КАК ИЗБЕЖАТЬ?
Болезненное уплотнение в груди, краснота, температура – эти слова пугают практически каждую будущую маму. И именно с этими жалобами кормящие мамы очень часто обращаются к специалистам. Диагноз, который они слышат: «лактостаз» или «мастит». Эти два диагноза часто путают и даже считают синонимами. Путаница существует и в специальной литературе и тем более в рассказах кормящих и кормивших женщин.
Лактостаз – застой молока, вызванный закупоркой протока. Молоко накапливается, не выходит, распирает «запертую» дольку, вызывая болевые ощущения. Обратное всасывание молока может провоцировать подъем температуры. Наполненная долька сдавливает окружающие ткани, это вызывает отеки, еще больше затрудняющие выход молока.
Мастит – воспаление тканей молочной железы. Характерные признаки воспаления – боль, краснота и температура, хотя нередко картина может быть смазанной, например, температура незначительная. Мастит у кормящей мамы чаще всего бывает следствием затянувшегося лактостаза (отекшие травмированные ткани легко воспаляются), но может возникнуть и без предшествующего застоя, вследствие попадания инфекции (например, через трещины соска или из очагов инфекции внутри организма, как следствие острого или хронического заболевания).
Понять, что же именно происходит с грудью, не так просто, как кажется. Это трудно сделать «на глазок». Лактостаз может протекать с сильной болью и высокой температурой, а мастит – без температуры. Уплотнение, особенно глубинное, прощупать удается не всегда, да и дифференцировать, что это за уплотнение – долька, полная молока, или отечные ткани, или абсцесс – и специалист не всегда может наверняка. На помощь сегодня приходит УЗИ, поэтому при малейших сомнениях желательно пройти ультразвуковое обследование. Тем более, что помимо диагностической роли оно может помочь и терапевтически – нередко ультразвук «разбивает» пробочку и помогает справиться с лактостазом.
Что делать?
Но самой кормящей маме обычно не интересны сложности диагностики. Ей важнее, что делать в конкретной ситуации. Так ли важно, что же именно произошло? Да. Потому что тактика лечения отличается. И если с лактостазом чаще всего можно за сутки-двое справиться самостоятельно, то мастит обычно требует помощи специалиста и нередко — приема антибиотиков.
Итак, первые сутки после возникновения симптомов (боль, покраснение, уплотнение, подъем температуры) чаще всего предполагают лактостаз. Можно пробовать справляться с ним следующими мерами:
- первое и самое главное – хорошо опорожнять больную грудь.
Нередко думают, что для этого нужен супер-мастер расцеживания или мега-крутой молокоотсос. Однако самый лучший помощник в опорожнении груди – правильно сосущий младенец. Поэтому первым нашим лекарством будут частые кормления из больной груди
Если малыш сосет неэффективно (неправильно приложен к груди, слаб), редко (например, ребенок второго полугодия или старше года может довольно редко прикладываться), могут пригодиться дополнительные сцеживания. Если молока много и сосания ребенка недостаточно для решения ситуации, лучше сцеживать молоко перед кормлением, а ребенку оставить трудную работу высасывать молочко из проблемных протоков.
- может помочь тепло перед кормлением/сцеживанием (теплый душ, теплая пеленка на грудь);
- хорошо зарекомендовал себя холод после кормления/сцеживания (завернутый в пеленку пакет замороженных ягод, намоченная в холодной воде ткань);
- массировать уплотнение можно, но осторожно – жесткий массаж усиливает отек и ухудшает ситуацию;
- пить по жажде, лучше простую прохладную воду (горячее питье может усиливать приток молока) Ограничение питья не поможет, наоборот, при обезвоживании молоко может стать густым, и вытекать оно начнет еще хуже;
- если в течение суток нет улучшения, следует обратиться за помощью.
Чего не надо делать при застое молока?
- Нельзя прекращать кормления
- Может быть рискованно делать водочные, спиртовые, камфорные компрессы (может ухудшить выделение молока, бывают ожоги кожи груди)
- Не нужно прибегать к жесткому, травматичному «разминанию» груди – чревато травмами и ухудшением ситуации
- Не стоит ждать самопроизвольного улучшения. Если за сутки – двое прогресса не видно, тем более – если становится хуже, нужно обратиться за помощью.
К кому обратиться за помощью?
- При мастите женщине нужно обратиться к врачу, маммологу или гинекологу, для постановки диагноза и при необходимости назначении антибиотиков. Антибиотики назначаются совместимые с грудным вскармливанием (то есть действующее вещество либо не проникает в молоко, либо проникает в столь малых дозах, что не оказывает влияния на ребенка).
- Следует обязательно продолжать кормление пораженной грудью. Исключение делается в случае гнойного мастита – на период выделения гноя из протоков необходимо прекратить кормление больной грудью и сцеживать молоко, после окончания выделения гноя кормление возобновляется. Здоровой грудью кормление не прерывают.
Минимизировать риск
Будущих мам очень волнует, как можно предотвратить эту ситуацию. Гарантированных способов нет. Бывает, что несмотря на все усилия, застои молока все же случаются. Но попытаться минимизировать риски можно.
- Прикладывайте ребенка к груди часто ( в первый месяц нежелательны перерывы более 2 часов).
- Следите за правильным прикладыванием ребенка к груди. Неправильно сосущий младенец плохое ее опорожняет. Если у вас не получается приложить малыша к груди, если застои появились в первый месяц – есть смысл обратиться за помощью к консультантам по грудному вскармливанию.
- Старайтесь пить достаточно воды.
- Избегайте сдавливания груди (тесное белье, бюстгалтер с косточками, давление плечевой лямки сумки, рюкзака или приспособления для ношения ребенка, сон на животе могут приводить к застоям).
- Не давайте ребенку сосать ничего, кроме груди (сосание сосок, пустышек увеличивает риск лактостаза).
Пусть все эти советы останутся лишь информацией «к общему сведению» и кормление сложится легко и беспроблемно. Но и при первых признаках неполадок не нужно паниковать – при грамотных действиях и своевременном обращении за квалифицированной помощью большинство сложностей быстро разрешаются.
Здоровья всем кормящим мамам и их замечательным малышам!
Анастасия Втулова, консультант по грудному вскармливанию и уходу за ребенком (Центр Естественного Развития и Здоровья Ребенка)
Проконсультироваться можно по телефону нашей «горячей линии» по грудному вскармливанию:
+7 (ежедневно с 7.00 до 23.00 ).
Предыдущая
Следующая
Виды и формы заболевания
Чтобы назначить правильное лечение, необходимо выяснить, какая именно разновидность стоматита появилась у младенца. Для этого необходимо показать ребенка врачу: он осмотрит полость рта, оценит состояние слизистых, количество и размер язвочек и эрозий. В неосложненных случаях визуального осмотра достаточно для диагностирования патологии, но иногда врач может назначить дополнительные исследования, например, бактериальный посев на питательные среды. Это необходимо для подбора лечебной тактики и назначения лечения.
Таблица. Разновидности стоматита и их проявления.
| Тип заболевания | Причина возникновения | Симптомы и признаки |
| Грибковый | Инфицирование одноклеточными микроскопическими микроорганизмами – грибами. В 80% случаев возбудителем инфекции становится грибок семейства Candida. | Творожистый налет на поверхности десен и языка, имеющий плотную консистенцию, неприятный запах изо рта, повышение температуры в пределах субфебрилитета. |
| Афтозный (другое название – язвенный) | Системные заболевания, имеющие хроническое течение и оказывающие отрицательное влияние на активность иммунной системы. | Образование афт – язвочек круглого размера, покрытых мутным пленочным слоем белого цвета. Афты всегда болезненные, а их количество может доходить до 30 штук. |
| Катаральный | Плохая гигиена полости рта и несоблюдение санитарных норм по обработке игрушек и помещения. | Покраснение слизистой, отекание мягких тканей, повышенное выделение слюны. |
| Бактериальный | Грамположительные и грамотрицательные микроорганизмы (преимущественно стафилококк, хламидии, стрептококк, клебсиелла). | Желтый налет, повышенная температура, признаки воспалительного процесса в слизистых, боль во время кормления. |
| Вирусный | Вирусы семейства герпес (герпетический стоматит) и вирусы рода Vesiculorus (везикулярный стоматит). | Гиперемия слизистых, высокая температура, повышенное слюнотечение, волдыри, заполненные мутной жидкостью, которые через 2-3 дня прорываются. |
Обратите внимание! Существует еще одна разновидность стоматита – аллергическая форма. Аллергический стоматит развивается в результате взаимодействия с раздражающими веществами. Это могут быть ароматизаторы и красители, входящие в состав детских зубных паст, или средства, используемые для обработки игрушек и других предметов (антисептики). Лечением данной формы заболевания занимается врач-аллерголог.
Аллергический стоматит
Молочница на груди
Грудное вскармливание – очень важный процесс, который иногда сопряжен с трудностям. Одной из возможных проблем является кандидоз сосков, способный причинить дискомфорт маме и малышу.
Причина кандидоза
Возбудителем молочницы является грибок Candida albicans. После того как, он проникает на поврежденную кожу сосков, начинается воспаление. Одной из наиболее частых причин развития кандидоза является реакция женского либо детского организма на прием антибиотиков. Такие препараты помимо патогенной микрофлоры уничтожают и полезные бактерии, в результате чего создаются благоприятные условия для активного размножения грибов. Часто молочница сосков протекает параллельно с кандидозом ротовой полости у младенцев.
Как лечить
Перед тем, как назначить кормящей матери медикаментозный курс терапии, врач может взять мазок для подтверждения инфекции. Если диагноз кандидоз будет подтвержден, то женщине назначат противогрибковое лечение. Параллельно медикаменты придется давать и ребенку, так как патогенные микроорганизмы стремительно размножаются, и молочница легко распространяется при прикосновениях.
Несмотря на то, что женщине необходимо применять лекарственные препараты, грудное вскармливание можно и нужно продолжать. Это связано с тем, что в легких случаях достаточно использования наружных лекарственных средств для очагов поражения, которое проводится после кормления. При запущенной форме кандидоза матери могут прописать медикаменты для системного приема (таблетки). В этом случае вопрос грудного вскармливания нужно обсуждать с врачом.
Чтобы во время лечения предотвратить распространение грибковой инфекции, необходимо придерживаться следующих правил:
1. Мама должна тщательным образом мыть руки после любого контакта с молочными железами, смены подгузников, нанесения на грудь лекарства.
2. Все члены семьи должны использовать личные полотенца.
3. Прокладки для груди необходимо менять как можно чаще.
4. Все игрушки, пустышки, соски, предметы, которые малыш может взять в рот, нужно стерилизовать либо тщательно промывать.
5. Постельное белье необходимо стирать при максимально высокой температуре, а после высушивания его следует проглаживать.
6. Если мать, имеющая молочницу сосков, сцеживает молоко, то его нельзя давать малышу до полного завершения курса терапии, так как существует риск повторного инфицирования. Низкая температура не способна уничтожить грибок, поэтому молоко не стоит замораживать.
Основные симптомы кандидоза
Заподозрить развитие молочницы можно по характерной симптоматике. Ощущается боль в сосках или в груди, которая длительное время не проходит после кормления. Визуально выявляется покраснение кожи в области сосков, сыпь и шелушение, беспокоит зуд.
У детей кандидоз проявляется в виде беловатого творожистого налета на слизистых ротовой полости, который не снимается салфеткой. На губах может появляться белая пленка, усиливается беспокойство во время грудного кормления. В некоторых случаях молочнице сопутствует пеленочный дерматит.
Если у женщины возникла боль в одной груди или соске, повысилась температура тела, появилось красное пятно на одной из молочных желез, незамедлительно нужно обратиться в больницу для обследования, так как данная симптоматика не характерна для кандидоза.
Чем лечить: медикаментозная терапия
Лечение стоматита всегда должно начинаться с выяснения причины и возбудителя заболевания. Если у младенца диагностирована вирусная форма стоматита, врач может назначить применение противовирусных средств в виде мазей, гелей или кремов. Их необходимо наносить от 2 до 4 раз в день на предварительно очищенные слизистые. Для очищения и дезинфекции полости рта можно протирать десны, язык и поверхность щек легкой тканью, смоченной отваром календулы или дубовой коры либо раствором антисептика, например, «Хлоргексидина».
«Хлоргексидин»
Мази, которые можно использовать для лечения грудных детей:
- «Оксолиновая мазь»;
- «Теброфеновая мазь»;
- «Виферон»;
- «Герпферон»;
- «Ацикловир».
«Оксолиновая мазь»
«Виферон»
При сильно выраженных симптомах вирусного стоматита специалист может рекомендовать комбинированные схемы. Включающие местное использование противовирусных мазей и применение ректальных свечей на основе интерферона («Виферон»).
Для лечения бактериального и грибкового стоматита необходимы средства широкого спектра противомикробной активности. Они могут применяться в форме растворов, мазей или суспензии. Хорошим лечебным эффектом обладают суспензии «Леворин» и «Нистатин». Для уничтожения грибка семейства Candida препаратом выбора является раствор «Кандид» — он быстро справляется с патогенной флорой и уменьшает интенсивность болезненных ощущений уже через 2-3 дня использования.
«Нистатин»
При бактериальном стоматите необходимо 3-4 раза в день обрабатывать слизистые оболочки любым антисептическим раствором. Это может быть «Мирамистин», «Хлоргексидин», «Фурацилин» (для приготовления раствора нужно 1 таблетку «Фурацилина» растворить в 140 мл горячей воды). Для заживления и увлажнения мягких тканей можно использовать следующие препараты:
- Какой врач лечит стоматит
- «Винилин»;
- «Бура»;
- Витамин A в желатиновой оболочке.
«Винилин»
Если у ребенка повышается температура, лучше использовать средства на основе парацетамола. Детям старше трех месяцев лучше давать препарат в форме сиропа с апельсиновым или клубничным вкусом. Хорошо снижают температуру и облегчают боль ректальные свечи «Цефекон», но применять их до трех месяцев нельзя. Если необходимо сбить температуру у новорожденного, лучше использовать средства, в состав которых входит ибупрофен — «Нурофен» или «Ибупрофен».
«Ибупрофен»
Важно! Антибиотики для лечения стоматита назначаются крайне редко. Если лечение начато на начальной стадии патологии, в большинстве случаев удается обойтись без использования сильнодействующих антибактериальных препаратов. Назначать и подбирать дозировку лекарств данной группы должен только врач.
У стоматолога
Стоматит: как его лечить?
Что такое стоматит?
Стоматит – воспаление полости рта, которое сопровождается образованием маленьких белых язв на слизистой, отеком, болью и общим ухудшением состояния. Обычно встречается у детей, однако взрослые тоже подвержены этому заболеванию.
Какие существуют виды?
Афтозный – также известный как язвенный, представляет собой единичную бледную или желтую язву с красным наружным кольцом или скоплением таких язв во рту, обычно на щеках, языке или внутри губы. Причинами является заболевания желудка, кишечника, а также слабый иммунитет.
Герпетический – вызывается вирусом герпеса, это заполненные жидкостью язвы, которые возникают на губах или вокруг них. Редко образуются на деснах или на небе рта, в основном на внутренних сторонах щек и губ. Очень важно не запускать лечение, так как часто переходит в хроническое состояние. Герпесные язвы позже покрываются коркой струпьев и обычно сопровождаются покалыванием, болезненностью или жжением до появления настоящих язв.
Аллергический – Возникает из-за индивидуальной непереносимости человека различных аллергенов, которые вызывают гиперчувствительность. Сопровождается также образованием язвочек в полости рта, губах, языке и деснах.
Катаральный — Самый часто встречающийся тип, возникает из-за несоблюдения гигиены полости рта, различных травм, болезней зубов. Очень часто к основным симптомам добавляется отечность нёба, повышение температуры.
Симптомы и откуда появляется?
Стоматит может быть вызван местной инфекцией, системным заболеванием, физическим или химическим раздражителем, либо аллергической реакцией на различные аллергены.
Также очень часто появляется из-за неправильной гигиены рта, употребление немытых фруктов и овощей.
Основными симптомами являются:
- Белые язвы во рту
- Волдыри
- Шелушение лица
- Припухлость
- Оральная дизестезия (онемение)
- Синдром жжения во рту – болезненность, несмотря на нормальный внешний вид.
Как выявить?
Несмотря на большое количество видов стоматита, он очень легко лечится, но первым делом нужно обратиться к врачу-стоматологу, чтобы он определил, какой именно вид у пациента. Это достигается различными лабораторными тестами:
- Бактериальные мазки
- Вирусные мазки
- Соскобы тканей для микологии
- Биопсия для гистологии и прямой иммунофлуоресценции
- Анализы крови
- Патч — тесты для выявления контактной аллергии
На основании результатов, опытный специалист подберет правильное лечение, и вы обязательно покончите с этим заболеванием.
Как вылечить?
Лечение стоматита зависит от причины и сложности заболевания.
В основном это антибактериальные/противовирусные препараты, в комбинации с антисептическими средствами. Иногда врачи назначают различные гели и мази, в состав которых входят противоспалительные и анастезирующие вещества, которые нужно наносить непосредственно на зараженный участок.
Также очень распространены ополаскиватели, основанные на растениях, таких как: ромашка, шалфей, календула. Они не только хорошо справляются с заболеванием, но и являются недорогим заменителем других лекарств.
Источники
«Stomatitis», Всемирный медицинский справочник «The Merck Manuals»,
https://www.msdmanuals.com/professional/dental-disorders/symptoms-of-dental-and-oral-disorders/stomatitis#v1145780
«Herpetic stomatitis», Американская национальная медицинская библиотека
https://medlineplus.gov/ency/article/001383.htm
«Denture Stomatitis», Кливлендская клиника
https://my.clevelandclinic.org/health/diseases/21702-denture-stomatitis
Рекомендации в период лечения
Очень важно во время лечения обеспечить правильный гигиенический уход за младенцем. Все игрушки необходимо тщательно мыть горячей водой с детским или хозяйственным мылом. Влажная уборка должна проводиться ежедневно. Лучше всего мыть полы в детском помещении обычной водой, без добавления дезинфицирующих средств, так как они часто вызывают аллергические реакции. Проветривать помещение, в котором большую часть времени проводит ребенок, нужно не реже 6 раз в день. Последнее проветривание должно проводиться перед сном и длиться не менее 30 минут.
Детская посуда и бутылочки, а также соски и пустышки должны стерилизоваться. Для ухода за кожей у младенца должно быть свое полотенце – нельзя использовать для этих целей полотенца, которыми пользуются другие члены семьи, потому что бактериальная флора взрослого человека и грудного ребенка сильно отличается.
Средства от стоматита у детей
Чтобы ускорить заживление язвочек и выздоровление ребенка, необходимо:
- соблюдать обильный питьевой режим (детям, находящимся на грудном вскармливании, давать грудь «по требованию»);
- если ребенок получает прикорм, следить, чтобы вся пища была в жидком или пюреобразном состоянии (введение в рацион сухариков и детского печенья отложить до полного выздоровления);
- увеличить продолжительность дневного сна – это позволит быстрее восстановить силы и избежать перенапряжения, которое противопоказано болеющим младенцам.
Кормление грудничка
Если, несмотря на все принятые меры, состояние ребенка не улучшится через три дня лечения, необходимо повторно посетить врача, чтобы исключить другие заболевания. После выздоровления следует обеспечить профилактический режим и мероприятия, направленные на укрепление иммунной системы: закаливание, гимнастика, частые прогулки, водные процедуры. Они должны соответствовать возрасту и физиологическим особенностям ребенка, поэтому перед началом любых оздоровительных процедур лучше консультироваться со специалистом.
Кандидозный стоматит (молочница)
Лечение кандидозного стоматита включает в себя устранение причины болезни, обеспечение рационального питание, стимуляцию работы иммунной системы и улучшение гигиены полости рта. Этих мероприятий может быть достаточно, чтобы вылечить стоматит у взрослых и детей. Чтобы лечить молочницу у новорожденных следует обрабатывать полость рта следующими препаратами: содовый раствор, йодинол, 1% анилиновые красители.
При средней и тяжёлой степени в лечение кандидозного стоматита включают лекарственные препараты для приёма внутрь, а также противогрибковые мази. Внутрь для лечения молочницы используют противогрибковые препараты, которые назначает лечащий врач с учётом возраста пациента. Лечение продолжают до полного устранения симптомов молочницы в полости рта, чтобы не было рецидивов.
Курс лечения и тип медицинских препаратов зависит от здоровья Вашего ребенка, а также от формы заболевания.
Лечение младенцев почти всегда происходит при помощи наружных противогрибковых препаратов. Такого рода препараты не используются для лечения взрослых, поскольку у них ротовая полость больше и трудно нанести лекарство на все пораженные участки.
Легкая форма кандидозного стоматита Лечение легкой формы кандидозного стоматита у взрослых происходит в домашних условиях и не представляет никакой трудности. Терапия заболевания предполагает использование противогрибковых эликсиров и леденцов. Курс лечения обычно длится не больше двух недель.
Легкую форму кандидозного стоматита у младенцев лечат при помощи наружных препаратов не менее двое суток после исчезновения симптомов.
Умеренная и тяжелая форма кандидозного стоматита Более тяжелую форму инфекции, которая попала в пищевод, лечат при помощи оральных противогрибковых препаратов. Возможно также наружное использование аналогичных препаратов.
При тяжелой форме заболевания, курс лечения длиться более двух недель.
Оральные противогрибковые препараты практически никогда не используют для лечения беременных, поскольку существует вероятность нанесения ребенку вреда. Но в очень редких случаях, а именно при тяжелой форме заболевание такие препараты могут использовать для лечения, поскольку инфекция может попасть в кровь. В таком случае мать и ребенок подвергаются большому риску.
Стойкая и рецидивная форма кандидозного стоматита Стойкая и рецидивная форма кандидозного стоматита требуют: • Вдвое больше времени лечения до тех пор, пока не исчезнут симптомы. • Лечения как оральными, так и наружными противогрибковыми медицинскими препаратами.
Люди с ослабленной иммунной системой могут принимать противогрибковые препараты на постоянной основе с целью профилактики кандидозного стоматита.
Очень важно устранить все источники инфекции, поскольку заболевание может возвратиться.
Чтобы этого не допустить тщательно продезинфицируйте игрушки, пустышки, бутылки и другие предметы, которые ребенок берет в рот или может дать другому малышу. Для более детальной информации читайте соответствующий раздел по предотвращению кандидозного стоматита.
Такие заболевания как диабет и ВИЧ (вирус иммунодефицита) увеличивают шансы развития кандидозного стоматита.
Если у ребенка мягкая форма этого заболевания, то необходимо всего лишь тщательно мыть бутылки и пустышки, а также регулярно вытирать полость рта ребенка влажной салфеткой. Если Вы кормите грудью, следует протирать соски противогрибковым препаратом, например, нистатином (микостатин). После кормления высушите грудь и нанесите ланолин для снятия болезненных ощущений.
Если Вы носите протезы, и Вам врач поставил диагноз кандидозный стоматит, нужно ежедневно снимать и мыть протезы каждый вечер и протирать полость рта. • Снимайте зубные протезы перед сном. • Тщательно их промойте с помощью чистой зубной щетки и воды. • Оставьте их на ночь в растворе хрогексидина глюконат, который можно купить в аптеке. Альтернативой является очищающее средство для зубов и полости рта (Polident или Efferdent). • Утром хорошенько промойте протезы. Если Вы их вымачивали в растворе хрогексидина глюконате, нельзя использовать фторсодержащую зубную пасту на протяжении 30 минут после того, как поставили назад протезы (фтор ослабляет действие хрогексидина глюконата).
Иногда при кандидозном стоматите используют 1% раствор генциан виолета – красящего вещества, которое убивает бактерии и является противогрибковым средством. Это вещество можно использовать только взрослым, поэтому нужно проконсультироваться с врачом, если собираетесь его применить своему ребенку. При неэффективности генциан виолета, лечащий врач назначит другое средство.
Не отчаивайтесь! Если кандидозный стоматит вызывает дискомфорт, воспользуйтесь следующими рекомендациями: • пейте холодные напитки, например, воду, чай со льдом или замороженные соки; • кушайте мягкие продукты, которые легко глотать, например, мороженое или сладкий крем; • если белый налет вызывает болезненные ощущения, пейте с соломинки; • полощите рот несколько раз в день теплой подселенной водой (1 чайная ложка соли на стакан воды).
Как помочь при ветрянке?
Лекарства от ветряной оспы на сегодняшний день не существует. Обычно болезнь проходит сама, а терапия ограничивается смазыванием сыпи анилиновыми красителями с бактерицидными свойствами. Обычно используется раствор бриллиантового зеленого («зеленка»). Можно принять жаропонижающее для облегчения общего состояния.
Для снятия зуда используют:
- раствор йодной настойки (2-3%);
- раствор марганцовки (1:5000);
- перекись водорода (3%);
- глицерин.
В некоторых случаях ослабить зуд помогают антигистамины. Но не следует принимать их бесконтрольно: лучше вызвать врача на дом и определить допустимые медикаменты. Принимать душ разрешается, но без мочалки во избежание повреждения пузырьков. То же самое касается использования полотенец – после водных процедур нужно аккуратно промокать тело тканью.