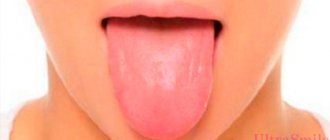
Глоссит – заболеваний, поражающее язык и появляющееся в виде пятен, воспалительных процессов и отечности, сильного зуда. Причинами являются неполноценный рацион, раздражающие внешние факторы, например, курение, спиртное, некоторые зубные пасты или привычка постоянно рассасывать леденцы.
Заболевание принимает такие формы, как:
- срединная ромбовидная;
- складчатая;
- интерстициальная;
- черная волосатая;
- гунтеровская;
- десквамативная.
По длительности и выраженности различают острую и хроническую формы. В первом случае наблюдаются отечность, воспаление поверхности, изменения цвета и структуры языка. При хроническом глоссите могут развиваться папилломы, грибковые наросты, резкие боли.
Причины возникновения
К факторам, провоцирующим развитие воспалительных процессов, относятся:
- Диарея и пищевые отравления – вредные вещества, выходящие в процессе испражнения, негативно воздействуют на папиллы;
- Малоактивный образ жизни – это способствует появлению застойных процессов в малом тазу;
- Запоры, при которых происходит травмирование сосочков во время дефекации;
- Злоупотребление клизмами – при частом проведении процедур повреждается слизистая оболочка заднепроходного канала;
- Употребление спиртных напитков;
- Аллергия на средства личной гигиены, материал нижнего белья;
- Проктологические заболевания: критпит, проктит.
О чем могут говорить изменения состояния языка?
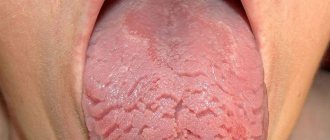
- Белый, серовато-белый или желтый налет. В норме небольшой налет отмечается у большинства людей, преимущественно по утрам, но он настолько тонкий, что сквозь него хорошо просматриваются сосочки языка. Уплотненный стойкий налет почти всегда свидетельствует о хронической патологии пищеварительного тракта. При заболеваниях желудка обкладывается середина языка, при патологиях кишечника — его корень. Во время обострений налет становится более выраженным, а в периоды ремиссий может полностью исчезать. Изначально налет имеет сероватый цвет, затем под действием красителей пищи или из-за приема медикаментов постепенно желтеет.
- Бурый или черный налет. Указывает на проблемы со стороны печени или желчного пузыря (камни, холецистит, дискинезию).
- Отек языка. Является характерным признаком воспалительных заболеваний кишечника (колита, энтероколита). Сам по себе отек не доставляет никаких неудобств пациенту и определяется лишь по отпечаткам зубов на кончике и боковых поверхностях языка.
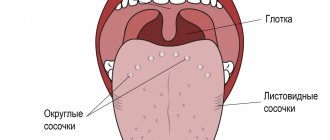
- Изменения сосочков языка. Гипертрофия (увеличение) сосочков, которые выступают над поверхностью языка, может указывать на развитие язвенной болезни желудка или 12-перстной кишки. Гладкий «лакированный» язык говорит о гастрите с пониженной кислотностью, воспалении желчного пузыря или дискинезии желчевыводящих путей.
Диагностика
При подозрениях на папиллит врач-проктолог проводит:
- Визуальный осмотр;
- Пальпацию;
- Сбор анамнеза.
Если узелки расположены внутри анального отверстия, то пациенту придётся поднатужиться, чтобы они вышли наружу.
Для получения информации о состоянии прямой кишки, больного направляют на:
- Аноскопию – для обследования используется аноскоп, позволяющий изучить участок прямой кишки длиной 10-12 см от анального отверстия и диагностировать различные проктологические патологии: полипы, кровотечения и прочее.
- Ректороманоскопию – позволяет не только обследовать прямую кишку на расстоянии до 25 см, но и взять образцы для гистологии, провести иссечение обнаруженных новообразований.
Обязательным диагностическим мероприятием являются лабораторные исследования: анализ кала, крови и мазка, посев на флору и прочее.
Необходимость проведения дифференциальной диагностики обусловлена тем, что по симптоматике папиллит схож с некоторыми другими проктологическими заболеваниями. Поэтому, чтобы точно установить диагноз, важно исключить развитие прочих патологий. У гипертрофированных сосочков появляется ножка, поэтому они во многом напоминают полип. Иногда нужно убедиться, что это не сторожевые бугорки, образующиеся при трещинах заднепроходного отверстия.
Глоссит у детей
В детском возрасте заболевание развивается в 1-5 лет, при этом причины до сих пор точно не изучены. Чаще всего – это наследственные факторы, плохое, неполноценное питание или инфекционные поражения тканей.
Внешне болезнь проявляется в виде высыпаний и пятен на языке, что сопровождается зудом и отечностью. Это приводит к тому, что ребенок начинает расчесывать поверхность. На тканях образуются микротрещины, признаки развития инфекции. Серьезной опасности глоссит не несет, часто его симптомы у ребенка проходят, если откорректировать питание, обеспечить покой и благоприятную обстановку в семье. Надо начинать давать поливитамины, включить в меню фрукты и овощи, но только те, которые не оказывают раздражающего влияния.
Проявления при беременности
Глоссит при вынашивании ребенка обычно развивается на фоне ослабления иммунитета, нехватки минералов и витаминов. У беременных обычно диагностируется гунтеровская или десквамативная формы, симптомами которых выступают:
- изменение цвета поверхности языка, появление белых пятен, которые чередуются с насыщенными красными;
- слюноотделение усиливается, становится больше, чем обычно;
- появляется эффект лакированного языка, что говорит о В12-дефицитной анемии;
- потеря аппетита;
- резкие боли в области пораженных тканей при разговоре или жевании.
Терапия во время беременности проводится при обязательном контроле со стороны гинеколога. В большинстве случаев требует откорректировать рацион, использовать полоскания и спреи, устранение раздражающих факторов. Но и затягивать с лечением нельзя, так как инфекционное поражение может негативно сказаться на состоянии здоровья плода.
Диагностика и лечение
Для того, чтобы начать терапию, врач предварительно проводит первичный осмотр и назначает следующие диагностические меры:
- визуальный осмотр, который в 95% случаев позволяет сразу поставить диагноз;
- прохождение RPR тестирования для выявления антител к кардиолипиновому антигену;
- соскоб с поверхности для исключения таких заболеваний, как сифилис, имеющих сходство с глосситом;
- проведение исследования ПЦР для выявления возбудителей инфекции.
Лечение назначается после получения и анализа данных исследований. Обычно назначаются следующие меры:
- усиленная гигиена полости рта, использование специальных ополаскивателей;
- проведение укрепляющей терапии, восстановления иммунитета;
- лечение при помощи антисептиков;
- соблюдение строго рациона;
- прием медикаментов направленного действия, например, препаратов с противогрибковым эффектом.
При появлении первых симптомов необходимо обратиться к врачу. Использовать средства народной медицины не рекомендуется, так как они могут стать причиной серьезного ухудшения и развития осложнений. Только комплексная терапия под контролем специалиста поможет справиться с проблемой и исключить дальнейшие проблемы.
Лечение
Если сосочки находятся в обычном состоянии и не беспокоят человека, то они не требуют врачебного вмешательства. Терапия нужна в случае развития воспалительных процессов. Для лечения папиллита могут применяться:
- Консервативные методики;
- Оперативные способы.
Но изначально следует устранить причину возникновения заболевания. Без этого можно добиться только временных результатов. Если пройти курс медикаментозного или оперативного лечения, но при этом не ликвидировать первопричину образования сосочков, то по прошествии какого-то времени опять произойдёт их воспаление.
Консервативное лечение
В этом случае врач назначает лекарственные препараты с противовоспалительным, обезболивающим, антимикробным и иммуномодулирующим действием. Если пациент страдает запорами, то в схему лечения включают слабительные средства, а при диарее – лекарства для нормализации стула. Также могут назначаться коллоидные растворы, облегчающие акт испражнения.
Немаловажное значение имеет питание. Диета при папиллите должна включать лёгкую пищу, направленную на улучшение кишечной деятельности. Поэтому рекомендуется потреблять побольше овощей, фруктов, кисломолочных продуктов. Из рациона следует исключить сладости, жаренную, острую и солёную пищу. Категорически запрещено употребление алкогольных напитков. Также пациент должен отказаться от курения.
Оперативные способы
Оперативное лечение заключается в иссечении новообразования. Для этого применяется:
- Радиоволновая методика – удаление сосочков с помощью аппарата «Сургитрон», действие которого основано на генерации высокочастотных радиоволн в тепловую энергию. Тепло, воздействуя на клетки, стимулирует их испарение;
- Лигирование латексными кольцами – суть методики заключается в набрасывании кольца на ножку гипертрофированного сосочка с целью пережимания сосудов, питающих клетки новообразования. После этого происходит уменьшение папиллы и в результате она отпадает.
Виды и причины
В зависимости от характера и распространенности изменений различают следующие основные виды глоссита:
- Катаральный, сопровождающийся отечностью, покраснением, появлением поверхностного налета белого цвета. причины – кандидоз, ожоги или травмы языка, инфекции бактериальной или вирусной природы. Также может развиваться на фоне гиповитаминоза, болезней ЖКТ, анемии, при нарушении обмена веществ.
- Язвенный, характеризующийся развитием афт, то есть множественных или единичных язв. Могут сопровождаться выраженной отечностью, кровоточивостью, резкими, сильными болями.
- Гнойно-флегмонный глоссит затрагивает глубокие ткани, поражает ротовую полость и лимфоузлы. Состояние Пациента тяжелое, появляются признаки общей интоксикации.
- Десквамативная форма характеризуется пестрой поверхностью языка. При этом пятна быстро меняют расположение, что стало причиной названия «блуждающий глоссит». Лечение стандартное, причины – болезни ЖКТ, диатез, глистная инвазия.
Профилактика папиллита
Чтобы избежать воспаления анальных сосочков, рекомендуется:
- Соблюдать гигиенические процедуры: промывать анальное отверстие после каждого акта испражнения;
- При выявлении заболеваний ЖКТ, своевременно проходить лечение;
- Побольше двигаться, чтобы исключить застойные процессы в области малого таза;
- Избавиться от вредных привычек (курения, употребления алкоголя);
- Отказаться от «тяжёлой» пищи;
- В случае запоров использовать слабительные средства.
Заботимся о вашем здоровье
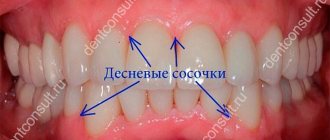
Анальные сосочки (папиллит)
Анальными сосочками называют новообразования тканей, которые находятся на зубчатой линии — границе анального канала и нижнего отдела прямой кишки. У детей это вариант нормы, но по мере взросления они должны или рассосаться совсем, или уменьшиться до размеров не более 1 см — тогда никаких неудобств такие новообразования не доставляют. Но иногда сосочки начинают воспаляться, увеличиваться в размерах, а иногда и «выпадать» в отверстие заднего прохода. Так возникает папиллит — воспалительное заболевание гипертрофированных анальных сосочков.
Причины появления болезни и ее симптомы
Вот что может спровоцировать папиллит::
- малоподвижный и сидячий образ жизни, вызывающий застойные явления в области малого таза;
- злоупотребление клизмами;
- физические и химические травмы анального отверстия;
- частые диареи и запоры;
- неправильное питание: много жирной и жареной пищи, сладостей, алкогольных напитков;
- заболевания анального канала: геморрой, криптит, сфинктерит, трещины.
Папиллит сложно увидеть самостоятельно, но есть и другие явные симптомы. Стоит записаться к проктологу, если появились слизистые, гнойные или кровянистые выделения и вы чувствуете:
- зуд и боль в анальном отверстии;
- ощущение неполного опорожнения кишечника после дефекации;
- ощущение инородного тела в заднем проходе.
Любой из этих симптомов нельзя игнорировать: они могут указывать не только на папиллит, но и на более серьезное заболевание — полипоза, чреватый злокачественными опухолями кишечника.
Диагностика
Чтобы поставить диагноз, проктолог проводит пальцевое исследование прямой кишки: так можно нащупать гипертрофированные анальные сосочки вручную. Но для назначения терапии этого недостаточно: необходимо знать точное количество сосочков и степень их воспаления. Для этого пациенту назначаются инструментальные обследования — аноскопия или ректороманоскопия, иногда потребуется и рентгенография.
Как проводится аноскопия? В ней используется аноскоп — инструмент, похожий на гинекологическое зеркало. Его вводят в задний проход, чтобы увидеть прямую кишку на глубину до 12 см. Сегодня этот метод считается устаревшим и назначается редко.
Более точный и современный способ диагностики — ректороманоскопия. Проктолог осматривает кишку (на глубину до 35 см) с помощью прибора, внешне напоминающего металлическую трубку. В нее вмонтирован осветительный прибор, устройство для нагнетания воздуха и окуляр. Один из плюсов ректороманоскопии в том, что доктор сможет взять образец новообразования для цитологии.
Перед аноскопией и ректороманоскопией пациенту назначается очистительная клизма. Оба обследования безболезненны, и неприятные ощущения сведены к минимуму. Пациентам с повышенной чувствительностью врач предлагает местную анестезию.
Лечение
Папиллит нужно лечить, только если анальные сосочки мешают нормальной жизни: часто воспаляются, кровоточат, выпадают из прямой кишки, препятствуют опорожнению кишечника. Избавиться от неприятной болезни можно консервативным или хирургическим путем.
В первом случае больному назначается антибактериальная и противовоспалительная терапия. Если лечение не дает результатов, проктолог может настаивать на удалении образований. Это не полостная операция, и бояться ее не стоит, поскольку она проводится под местной анестезией и риск осложнений минимален. Чаще всего больного выписывают из стационара уже через сутки. Также можно удалить сосок током (диатермокоагуляция) или заморозить жидким азотом (криодеструкция).
Профилактика
Чтобы избежать воспаления анальных сосочков, важно следовать простым правилам здорового образа жизни:
Больше двигаться, особенно людям, работа которых связана с работой за компьютером. Спортзал, вечерние или утренние пробежки, прогулки по парку, посещение бассейна — все это поможет избежать застойных явлений в области малого таза.
Есть здоровую пищу, богатую клетчаткой. Это необходимо для нормального пищеварения, а значит, профилактики запоров и диареи. Полезнее всего — фрукты, овощи, ягоды, зелень, бобовые и орехи. Макароны и пасты можно есть только из твердых сортов пшеницы, а хлебобулочные изделия — из муки грубого помола. Животные жиры стоит заменить нерафинированными растительными маслами. Мясо должно быть нежирным, а кисломолочные продукты — со средним показателем жирности. В рационе должны присутствовать отруби и сухофрукты, а вот от консервированных, маринованных продуктов, жареного, копченого, острого и соленого придется отказаться. Принимать пищу следует небольшими порциями пять раз в день.
Соблюдать питьевой режим. Недостаток жидкости в организме ухудшает метаболизм и может привести к запорам. Отказаться от алкоголя и сигарет: они тоже нару
Заботиться о тщательной гигиене заднего прохода. Лучше перестать пользоваться туалетной бумагой и после каждой дефекации подмываться чистой проточной водой: это снизит риск травмирования прямой кишки и занесения инфекции.
Профилактика папиллита особенно необходима людям, однажды уже пережившим воспаление анальных сосочков: к сожалению, эта болезнь может возвращаться.