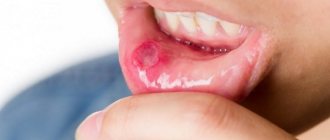
Губы являются самой уязвимой частью тела человека. Из-за отсутствия рогового слоя, губы слишком восприимчивы к влиянию внешней среды, поэтому болезнетворные микроорганизмы появляются и размножаются чаще всего в этой области.
Кандидоз на губах довольно сложно диагностировать на ранних стадиях развития, так как симптомы долгое время отсутствуют, и болезнь приобретает латентный характер. В этом и состоит опасность молочницы: грибок развивается в организме без каких либо клинических проявлений, а в итоге он может стать причиной онкологии.
Общие сведения о кандидозе
Грибок является инфекционным заболеванием и активно развивается в зимний и осенний период. Это обусловлено сильным снижением иммунитета и переохлаждением организма в эти поры года.
Внешне грибок проявляется в виде ранок, похожих на заеды, которые спровоцированы активным размножением патогенных микроорганизмов. Среди клинических проявлений выделяют: снижение аппетита, боль и жжение в поврежденной области.
Болезнь может проявляться как у взрослого, так и у ребенка. Иногда она приобретает хроническую форму. Для лечения используют комплексную терапию, основанную на использовании противогрибковых препаратов.
Классификация заболевания
По глубине поражения кандидозы делится на поверхностные и системные формы. Первые проявляются на видимых участках тела: на слизистых, коже и ее придатках. Вторые, системные ― это комбинированные формы заболевания, затрагивающие внутренние органы. Без должного лечения системный (висцеральный) кандидоз может привести к развитию кандидозного сепсиса. Чаще всего грибок поражает:
- желудочно-кишечный тракт (пищевод, желудок, кишечник);
- органы мочевыделения (мочевой пузырь, мочевые пути, почки);
- нижние дыхательные пути (трахея, бронхи, легкие).
Заболевание также классифицируют исходя скорости распространения инфекции и наличия рецидивов. Хроническую форму часто принимают кандидозы печени и селезенки. Острая, генерализованная форма ― это бессимптомная кандидемия, кандидная септицемия, кандидный тромбофлебит, миозит, артрит, кандидоз головного мозга и иные формы.
Классификация кандидных поражений по МКБ–10
- Кандидоз.
- Кандидозный стоматит.
- Легочный кандидоз.
- Кандидоз кожи и ногтей.
- Кандидоз вульвы и вагины.
- Кандидоз других урогенитальных локаций.
- Кандидозный менингит.
- Кандидозный эндокардит.
- Кандидозная септицемия.
- Кандидоз других локаций.
- Кандидоз неуточненный.
Официально диагноз ставится в соответствии с МКБ-10. В практическом здравоохранении такая классификации не совсем удобна, поэтому используют классификацию глубоких кандидозов, представляющую собой более глубокий список. При постановке диагноза сначала указывают название и форму инфекции с описанием всех точек локализации.
Лечение кожных покровов проводит у детей педиатр, у взрослых ― дерматолог. Также терапией занимаются врачи других специализации, в зависимости от органа поражения. Например, это может быть стоматолог, невролог, гинеколог, пульмонолог.
Основные клинические проявления кандидоза
Симптомы болезни проявляются достаточно поздно, и, поначалу, напоминают ОРВИ. Но распознать кандидоз можно по таким клиническим проявлениям: местное покраснение и шелушение, появление язв возле уголков рта, сыпь, ощущение стянутости в губах, эмоциональная неустойчивость, покраснение каймы губ, увеличение чувствительности, налёт, опухлость.
Такие симптомы чаще всего наблюдаются на запущенных стадиях болезни, поэтому необходимо срочно обратиться к врачу, чтобы не заразить грибком внутренние органы.
Причины возникновения грибка
Провокаторами грибковой инфекции являются: эмоциональное перенапряжение, переохлаждение, резкая смена климата, слишком жаркая погода, нарушение работы гормональной системы, болезни эндокринной системы, длительное лечение антибиотиками, несоблюдение правил гигиены, злоупотребление сладкой пищей.
Также, кандидоз может развиваться если не вытирать губы после еды. В уголках рта скапливаются болезнетворные организмы и поражают мягкие ткани и слизистые оболочки.
Ещё одним «фактором риска» являются вредные привычки и неправильное питание, так как они ослабляют иммунитет. Только иммунитет начинает ослабевать — грибковые бактерии сразу же начинают проникать в глубокие слои мягких тканей и активно там развиваются.
После приема иммуностимулирующих, язвы на губах сразу же пропадают, и болезнь переходит в латентное состояние, но при первой же возможности появиться вновь и доставит много дискомфорта.
Причины возникновения кандидоза
- Частые повреждения кожи и слизистых, например, из-за заболевания, работы с агрессивными химическими средствами, сухости кожных покровов, возрастных изменений.
- Длительное пребывание в воде, влажной и теплой среде. Сюда стоит отнести не подходящий под ваш тип кожи климат, так и профессиональные вредности.
- Механически повреждения кожи и слизистых: инъекционная наркомания, длительные операционные вмешательства, катетеры, шунты, интубационные трубки.
После проникновения в организм грибок может долгое время не проявлять себя, так как его размножение будет подавлять иммунная система. В ряде случаев естественная защита ослабевает, приводя к заболеванию кандидоз (молочница). Среди факторов, способствующих размножению Candida:
- Хронические, эндокринные заболевания и болезни иммунной системы (диабет, ВИЧ).
- Нарушение обмена веществ или прием препаратов, нарушающих естественную микрофлору (антибиотики, гормональные контрацептивы).
- Несбалансированное питание, недостаток сна, стресс и депрессия.
Грибок может находится в сыром мясе, непастеризованных молочных продуктах, в более редких случаях на свежих овощах и фруктах. Заразится кандидозом можно от животных: собак, телят, домашней птицы.
Разновидности грибка
Для эффективного лечения необходимо определить характер грибковой патологии. Кандидоз бывает:
- Псевдомембранозный. Сопровождается белым налетом на слизистой оболочке, зудом и жжением. Затем появляются прыщики. Ощущается дискомфорт и боль во время разговоров и приема пищи.
- Острый атрофический. Характеризуется повышением сухости ротовой полости. Также ощущается жжение и болезненность при передвижении языка. Повышается раздражительность и больной становится нервным.
- Гиперпластический. Этот тип кандидозной инфекции самый болезненный, так как характеризуется появлением бляшек на губах и ротовой полости. Они затрудняют процесс пережёвывания пищи. Пациент ощущает острую боль, возникает отечность слизистой рта.
- Хронический атрофический. Имеет рецидивирующий характер и проявляется такими симптомами: вязкая консистенция слюны, сухость ротовой полости, покраснение кожи губ.
Симптомы кандидоза
Симптоматика заболевания напрямую связана с пораженным органом. Поверхностные формы имеют явно выраженные признаки, системные могут протекать бессимптомно или быть схожими с другими болезнями. При наличии хронических заболеваний (сахарного диабета, ВИЧ, СПИД, лейкоз и другие виды онкологии) кандидоз может быть вовсе не обнаружен. Поскольку его симптомы будут восприниматься пациентом за нездоровое состояние в связи с имеющемся заболеванием. Усугубляет ситуацию то, что тесты на чувствительность к грибкам рода Candida не считаются рутинной процедурой во многих клинических больницах и лабораториях.
Кандидоз кожи и ногтей
Инфекция выражается в виде аллергических высыпаний (кандидамикиды), эритематозно-сквамозных пятен, высыпаний уртикарного и буллезного типа. Патологии ногтей делятся на:
- парохинию ― гнойное воспаление околоногтевого и подногтевого пространства, отсутствие эпонихиума (кожи у основания ногтевой пластины);
- онихию ― гнойное воспаление ногтевой складки, деформация ногтя с изменением цвета и ломкостью.
Кандидозные поражения кожи могут сопровождаться повышением температуры, воспалением и отечностью очагов поражения.
Кандидоз (молочница) слизистой оболочки рта
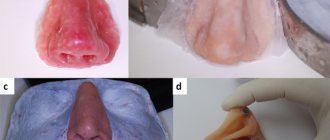
Грибок может поразить как отдельные участки ротовой полости, так и полностью все слизистые: губы, десна, щеки, нёбо, язык, миндалины, язычок и зев. Это выражается в наличие белого налета, сравниваемого с творожной массой. Может появиться отечность, покраснения. Часто присутствует болевой синдром при глотании, разговоре, пальпации. Слюна становится вязкой, появляется неприятный запах изо рта.
Молочница может сопровождаться кандидозным хейлитом ― поражением губ и углов рта. Появляются болезненные трещины, покрытые белым налетом, с губ слезают частички кожи. Заболевание характеризуется длительным течением с возможным присоединением бактериальных инфекций.
Кандидоз кишечника
Поражение кишечника грибками рода Candida может быть самостоятельным заболеванием, так и развиться вследствие поражения ротовой полости. Выражается в виде тяжелого дисбактериоза со следующими симптомами:
- понос;
- избыточное газообразование;
- тянущие боли в прямой кишке;
- примесь белых хлопьев в каловых массах.
В большинстве случаев симптоматика вялотекущая или вовсе отсутствует. Заболевание опасно тем, что организм недополучает витамины и микроэлементы, что особенно опасно для растущего организма ребенка.
Кандидоз мочеполовой системы (урогенитальный кандидоз)
В отличие от венерических заболеваний, кандидоз мочеполовой системы часто протекает скрыто, бессимптомно. Грибок обнаруживают при плановой инфекции либо на фоне других болезней. Симптоматика начинает проявляться на фоне снижающегося иммунитета, протекающих патологических процессов дестабилизации микрофлоры и повторном инфицировании. У женщин кандидоз проявляется следующим образом:
- зуд и жжение наружных половых органов;
- отечность и покраснение;
- белые, творожистые выделения;
- болевые ощущения при половом акте.
У мужчин симптомы схожи:
- зуд и жжение головки полового члена;
- белый налет и выделения:
- боль при половом акте и мочеиспускании.
Грибковые инфекции мочевого пузыря, выводящих путей и почек характеризуется частым мочеиспусканием, в том числе ложными позывами, болью в надлобковой области. Кандидоз может сопровождаться бактериальными инфекциями. Среди осложнений: цистит, пиелонефрит, некрозы сосочков, абсцессы, образование мицел в почечной лоханке. Без должного лечения, на фоне хронических заболеваний есть риск развития почечной недостаточности.
Опасность заболевания
Трещины на губах свидетельствуют о грибковой инфекции, которая в скором времени может сказаться на других органах. При отсутствии лечения кандида проникает в кровеносные сосуды, в результате чего возникают кровотечения.
Кандидоз очень быстро распространяется, поэтому высокая вероятность попадания грибка с области губ в слизистую оболочку рта и перерасти в опухоль, а затем и в онкообразование
Курящие люди больше всего подвержены риску, так как они ежедневно подвергают губы негативному влиянию дыма. В результате может измениться форма губ и возникнут раковые опухоли.
Грибок под ногтями на руках. Лечение
Диагностика грибка на губах
Диагностика грибковой инфекции при ее клинических проявлениях не составит труда. Но, для точного определения вида микоза необходимо сдать такие анализы:
- Посев грибковой инфекции.
- Соскоб кожи с уголков рта для дальнейшего микроскопического исследования.
- Биохимический анализ крови, который помогает распознать причины заболевания кандидозной инфекцией.
В некоторых случаях могут назначить дополнительные исследования (мазок горла, осмотр слизистых глотки с помощью видеокамеры, рентген). Такие случаи встречаются редко, но если есть угроза попадания грибка на область пищевода, то специалист немедленно даст вам направление.
Такие процедуры проводятся с целью исключения таких болезней, как: плоский лишай, стоматит, сифилитические папулы.
Лечение кандидоза
Лечение грибковой инфекции подразумевает прием противогрибковых и антисептических средств. Для начальной стадии болезни используют местные препараты: различные мази, спреи и крема. На запущенных стадиях рекомендуется системное лечение.
Медикаментозное
Для эффективного лечения грибка специалисты назначают местные антисептики (Орасепт, Фукорцин, Хлоргексидин), поливитаминные комплексы (Пиковит, Витрум, пивные дрожжи), противогрибковые препараты (Флуконазол, Итраконазол).
Системная терапия
Также, для эффективного лечения назначают медикаменты, которые оказывают системное действие на весь организм. Такими препаратами являются:
- Кетоконазол. Противопоказан при нарушениях работы печени и почек. Запрещено употреблять более 1 таблетки в день.
- Дифлюкан. Обладает сильным противогрибковым эффектом, отлично бороться с грибком. Имеет ряд побочных эффектов и противопоказаний, поэтому необходимо посоветоваться с врачом.
Местная терапия(мазь от грибка на губах)
Включает в себя мази и гели, которые способны ускорить регенерацию тканей. При довольно высокой эффективности препараты местного действия почти не имеют противопоказаний и побочных эффектов. Чаще всего специалисты выписывают такие средства:
- Амфотерицин. Мазь противогрибкового действия, которой необходимо смазывать заезды в уголках рта утром и вечером.
- Канестен. Препарат такого же действия, только смазывать можно и язвы на губах.
Диагностика кандидоза
Исследование базируется на выделении и идентификации вида грибка рода Candida. В настоящее время насчитывается около 150 видов, отличающихся морфологическим и биохимическим свойствам. Наиболее распространенный грибок С. albicans, на его долю приходится до 80% случаев кандидоза пищеварительного тракта и до 70% генитальных инфекций. Перед назначением лечения также необходимо определить чувствительность выделенного штамма к антимикотикам (противогрибковым медикаментам): амфотерицину В, вориконазолу, итраконазолу, флуконазолу, флуцитозину.
Микроскопическая диагностика
1. Микроскопия мазка берется с участка пораженной слизистой. Позволяет провести сравнительную характеристику бластоспор и псевдомицелий. При исследовании используют фиксированные и нативные препараты, окрашивающие микроорганизмы. Для повышения информативности псевдомицелий клеток обрабатывают красящими веществами. Контрастность окрашивания микроорганизмов позволяет легко отличить под микроскопом кандиды от других форм, в том числе от бактерий.
2. Бактериальный посев позволяет выявить возбудитель инфекции и определить его концентрацию. Анализ используется для контроля за эффективностью лечения, а также для выявления чувствительности кандидозных грибов к различным антимикотикам.
Диагностика методом ИФА и ПЦП
1. Иммуноферментный анализ (ИФА) основывается на определение антител, которые вырабатываются иммунной системой в ответ на чужеродных веществ в крови. Данная методика позволяет выявить возбудитель и степень его развития, установив, протекает заболевание в острой или хронической стадии.
2. Полимеразная цепная реакция (ПЦР) ― анализ высокой чувствительности, позволяющий напрямую обнаружить возбудителя инфекции. Благодаря ему можно дифференцировать грибы Candida с псевдомицелием от тех, которые его не имеют. Эти данные важны для последующего толкования результатов и более глубокого диагностирования.
Рекомендации специалистов
Чтобы ускорить процесс выздоровления необходимо придерживаться рекомендаций. Также эти советы отлично подойдут для профилактики грибка, обладающего рецидивирующим характером:
Питание
Рацион должен быть обогащён белком и клетчаткой, а об употреблении сладостей, кислых и сильно соленых блюд не может быть и речи, потому что они являются благоприятной средой для размножения бактерий. Употребляйте больше кисломолочных продуктов, они уничтожают патогенные бактерии.
Консультация
Нельзя самостоятельно выписывать себе лекарства, так как они имеют много противопоказаний и будут эффективны не для всех. Также, следует забыть о лечении народными методами от бабы Нюры. Нужна консультация специалиста.
Наиболее эффективно лечение в комплексе с медикаментами и мазями.
Курение
Для скорейшего выздоровления необходимо будет искоренить эту привычку, так как пагубное воздействие никотинового дыма на поверхность губ только усугубит течение заболевания.
Гигиенические средства
Категорически запрещено использовать зубные пасты с агрессивным составом (антисептические, отбеливающие средства). Они раздражают слизистую оболочку рта и провоцируют грибок.
Помимо этих рекомендаций необходимо следить за собой и не облизывать губы на морозе, стараться их мазать вазелином или специальным увлажняющих средством. Не целоваться с людьми, у которых ярко выражена грибковая инфекция на губах, а также регулярно посещать стоматологическую клинику.
Липофильные дрожжи рода Malassezia
являются представителями нормальной микобиоты кожи человека и теплокровных животных. В то же время
Malassezia
spp. могут вызывать развитие разноцветного лишая (синонимы: отрубевидный лишай,
pityriasis versicolor
) или
Malassezia
-фолликулита у лиц, которые предрасположены к этим заболеваниям, а также при иммунодефицитных состояниях, декомпенсации эндокринных заболеваний и т.д. В настоящее время доказана ключевая роль
Malassezia
spp. в развитии себорейного дерматита. Установлено, что грибы рода
Malassezia
spp. влияют на характер течения атопического дерматита и себорейного псориаза. К эндогенным факторам, способствующим колонизации на коже этих липофильных дрожжеподобных грибов, относят гипергидроз, вегетососудистые нарушения, эндокринные заболевания, метаболический синдром, иммунодефицитные состояния. Экзогенными факторами, способствующими обсеменению кожи и развитию малассезия-ассоциированных заболеваний, являются климатические факторы, такие как высокая температура окружающей среды и повышенная влажность. Поэтому отрубевидный лишай наиболее широко распространен в странах с субтропическим и тропическим климатом [1].
Несмотря на характерную клиническую картину отрубевидного лишая, относительную простоту лабораторной диагностики заболевания и наличие широкого спектра современных антифунгальных препаратов как системного, так и местного действия, не всегда удается достичь 100% эффективности в его терапии. Некоторые из традиционных методов лечения, все еще часто применяемых отечественными дерматологами (обработка по Демьяновичу, серосодержащие препараты), являются недостаточно эффективными и не всегда хорошо переносятся пациентами, так как используемые средства обладают неприятным запахом и могут вызывать зуд, жжение и раздражение кожи [2]. В то же время современные топические антимикотики (аллиламины, производные азолов), благодаря фунгицидному дествию являются высокоэффективными препаратами. Такие лекарственные основы, как спрей (аэрозоль) и гель, в отличие от крема, имеют высокую гигроскопичность, обладают выраженным противовоспалительным действием, что делает их приемлемыми в ситуациях, когда течение отрубевидного лишая сопровождается выраженной воспалительной реакцией и жалобами больных на зуд, жжение. Хотя последние нетипичны для отрубевидного лишая, они могут встречаться у больных сахарным диабетом, с ожирением, при синдроме Иценко—Кушинга, у пациентов с гипотериозом, гипергидрозом и при присоединении кокковой биоты. Применение лекарственных средств для наружной терапии с тербинафином
в комплексной терапии дерматозов, ассоциированных с
Malassezia
spp. (атопического дерматита, себорейного дерматита, псориаза), позволяет добиться стойкой ремиссии этих заболеваний или уменьшить остроту их проявлений.
В НИИ медицинской микологии им. П.Н. Кашкина в дерматологическом и консультативно-диагностическом отделениях было проведено динамическое проспективное (когортное) пассивное клиническое исследование по оценке эффективности тербинафина
в терапии дерматозов, вызванных и ассоциированных с
Malassezia
spp.
Цель исследования: оценить эффективность и безопасность Ламизил Спрей
и
Ламизил Дермгель
в терапии дерматозов, вызванных и ассоциированных с
Malassezia
spp.
Материал и методы
Критериями включения больных в исследование были возраст 12 лет и старше; наличие одного из дерматозов, вызванных или ассоциированных с Malassezia
spp. (отрубевидный лишай, малассезия-фолликулит, себорейный дерматит, атопический дерматит, псориаз); обнаружение грибов рода
Malassezia
при микроскопии кожных чешуек с раствором КОН (гроздья округлых двухконтурных почкующихся клеток до 5—8 мкм и короткие септированные, слегка изогнутые, иногда ветвящиеся гифы шириной 3—4 мкм) и/или посеве.
Критериями исключения были возраст младше 12 лет; беременность; лактация; применение системных антимикотиков менее чем за месяц до начала исследования, применение антимикотиков для местной терапии менее чем за 2 нед до начала исследования, повышенная чувствительность к тербинафину
.
Под наблюдением находился 261 больной с заболеваниями, вызванными или ассоциированными с Malassezia
spp.: 159 (60,9%) мужчин и 102 (39,1%) женщин в возрасте от 11 до 78 лет (медиана 38,5 года). У 169 (64,8%) больных грибы
Malassezia
spp. были обнаружены при микроскопическом исследовании, а у 92 (35,2%) — выделены в результате посева.
Монотерапия препаратами, содержащими тербинафин
—
Ламизил Спрей
или
Ламизил Дермгель
, была назначена 90 больным отрубевидным лишаем (рис. 1),
Рисунок 1. Отрубевидный лишай у девушки 18 лет. а — до применения Геля Ламизил; б — после применения Геля Ламизил в течение 7 дней. 19 больным наружным отитом и 15 больным с малассезия-фолликулитом (рис. 2).
Рисунок 2. Малассезия-фолликулит у больной вульгарной пузырчаткой 52 лет, развившийся на фоне приема преднизолона 100 мг/сут в течение 4 нед. а — до лечения Ламизил Кремом; б — после применения Ламизил Кремом в течение 7 дней. В составе комбинированной терапии антифунгальные препараты Ламизил Крем
и
Ламизил Дермгель
назначили 49 больным атопическим дерматитом, 32 больным псориазом, 56 больным себорейным дерматитом.
Ламизил Спрей
и
Ламизил Дермгель
наносили на кожу 2 раза в день с 12-часовым промежутком в течение 7 дней.
Эффективность терапии у больных отрубевидным лишаем, малассезия-фолликулитом, наружным отитом оценивали непосредственно после ее окончания. Критериями клинической излеченности были отсутствие гиперпигментированных пятен или фолликулитов, шелушения; отрицательная проба с йодом. При этом наличие депигментированных пятен на гиперпигментированной коже после ультрафиолетового облучения (вторичная лейкодерма) во внимание не принималось. Критерием микологической излеченности было отсутствие как дрожжевых, так и мицелиальной форм Malassezia
spp., а критерием полной излеченности — отсутствие клинической симптоматики и грибов
Malassezia
spp. в кожных чешуйках, полученных с поверхности кожи на месте разрешившихся очагов поражения. Эффективность терапии у больных псориазом, атопическим дерматитом и себорейным дерматитом оценивали по степени разрешения основных симптомов заболевания (зуда, гиперемии, инфильтрации, шелушения), а также по результатам микологического исследования.
Результаты
Отрубевидный лишай был диагностирован у 90 больных: у 61 (67,8%) мужчины и 29 (32,2%) женщин в возрасте от 12 до 68 лет (медиана 39 лет). Средняя продолжительность заболевания составила 5,7±1,2 года. У 20% больных отмечалось рецидивирующее течение заболевания. Факторами риска развития отрубевидного лишая служили гипергидроз, сахарный диабет, прием пероральных контрацептивов, занятия спортом, особенности трудовой деятельности (работа в горячих цехах). У большинства больных отрубевидным лишаем заболевание проявлялось классической клинической картиной. Высыпания были представлены одиночными рассеянными или сливающимися множественными пятнами коричневатого цвета с выраженным отрубевидным шелушением на поверхности. Большая часть высыпаний располагалась на шее, передней поверхности груди, в межлопаточной области. У 15 пациентов высыпания образовывали крупные очаги с мелкофестончатыми краями и локализацией в крупных складках кожи: под молочными железами, в пахово-бедренных складках, межъягодичной складке, в подмышечных впадинах. Характерным являлось наличие сахарного диабета 2-го типа. У 2 пациентов высыпания охватывали более 50% кожного покрова, причем все высыпания у них сливались, напоминая по своему виду географическую карту. У этих пациентов были выявлены также кандидоз слизистых оболочек рта, языка и кандидозный эзофагит. Как впоследствии оказалось, причиной распространенного микотического процесса у этих пациентов был вирус иммунодефицита человека. Они не были включены в исследование, так как их состояние требовало назначения системной антифунгальной терапии.
Себорейный дерматит наблюдали у 56 человек: 42 (75%) мужчин и 14 (25%) мужчин в возрасте от 18 до 65 лет (медиана 41 год). Продолжительность заболевания себорейным дерматитом составила 3,7±0,9 года. У 18% больных отмечалось рецидивирующее течение. Факторами риска развития себорейного дерматита явились расстройства вегетативной нервной системы, гипергидроз, патология органов пищеварительной системы, патология щитовидной железы. Была выявлена связь рецидивов заболевания с эмоциональными стрессами и обострением хронических соматических заболеваний.
Грибы рода Malassezia
выделены у 49 больных атопическим дерматитом: 24 (49,0%) мужчин и 25 (51,0%) женщин в возрасте от 21 года до 56 лет (медиана 38 лет). Особенностями течения атопического дерматита у этой группы больных явились выраженный постоянный сильный зуд, преимущественная локализация очагов воспаления на волосистой части головы, лице, шее, передней стенке грудной клетки, в межлопаточной области, экссудация и мокнутие. У всех больных выявлен высокий уровень общего IgE ≥1000 Ед/л. Обнаружена связь обострения атопического дерматита с повышением уровня колонизации
Malassezia
spp. Отмечено значительное стихание атопического дерматита после применения антифунгальных препаратов в его комплексной терапии.
У 32 больных псориазом выделены грибы Malassezia
spp.: у 17 (53,1%) мужчин и 15 (46,95) женщин в возрасте от 16 до 72 лет (медиана 49 лет). Средняя продолжительность заболевания составила 19,4±1,8 года. Течение псориаза у этой группы больных отличалось от обычного. Появление высыпаний сопровождалось сильным зудом, жжением, очаги поражения чаще всего располагались в себорейных зонах и в складках кожи. Псориатические высыпания были покрыты чешуйками, пропитанными экссудатом. После комплексной терапии псориаза с применением антифунгальных препаратов у всех больных, как правило, отмечалось стихание псориатического процесса.
Наружный отит, обусловленный Malassezia
spp., наблюдали у 19 больных. Он развивался остро, в среднем в течение 3,6±0,3 дня. Начало заболевания характеризовалось появлением сильного зуда, жжения, а иногда и боли в наружном слуховом проходе. Отмечалось появление гиперемии, шелушения, экссудата на поверхности кожи наружного слухового прохода и мокнутия. Нами были определены факторы риска развития наружного отита: себорейный дерматит, псориаз, атопический дерматит, хроническая травма кожи наружного слухового прохода, занятия водными видами спорта.
Малассезия-фолликулит был диагностирован у 15 больных. Для него были характерны острое начало, появление большого числа мелких фолликулитов с тонким венчиком гиперемии на передней стенке грудной клетки, спине, реже на лице волосистой части головы. Появлению высыпаний предшествовали прием высоких доз или длительный прием средних и низких доз глюкокортикостероидов, массивная антибактериальная терапия, развитие иммунодефицитных состояний.
В результате лечения в группе 76 больных, которые получали монотерапию препаратами Ламизил
(
тербинафин
), клиническое выздоровление наблюдалось у 74 (97,4%), микологическое — у 73 (96,1%), полное — у 71 (93,4%).
Среди тех, кто получал препараты Ламизил
(
тербинафин
) в составе комплексной терапии, улучшение было отмечено у 19 больных атопическим дерматитом, у 15 больных псориазом и у 15 больных себорейным дерматитом. Положительной динамики не отметили только у 2 больных атопическим дерматитом и у одного больного себорейным дерматитом. Ухудшения в течении процесса не было ни у одного из больных, получивших лечение препаратами
тербинафина
.
При применении препаратов Ламизил
(
тербинафин
) ни у одного из пациентов не отмечено нежелательных явлений.
Все больные, получавшие препараты Ламизил
(
тербинафин
), отмечали при нанесении на кожу хорошую впитываемость средства, отсутствие жирного блеска кожи и ощущения сальности. Применение препаратов
Ламизил
, благодаря своему выраженному противовоспалительному и охлаждающему эффекту, позволяло в короткие сроки (24—48 ч) уменьшить зуд и жжение при локализации очагов в складках.
Обсуждение
Роль грибов рода Malassezia
в развитии отрубевидного лишая и
Malassezia
-ассоциированных заболеваний кожи известна давно. Однако особое внимание микологов эти микромицеты стали привлекать в связи с тем, что при длительном применении иммуносупрессивных препаратов у онкологических, гематологических больных и пациентов, перенесших трансплантацию костного мозга и солидных органов, стали развиваться септические состояния, обусловленные
Malassezia
spp. [3].
Для диагностики заболеваний, вызванных Malassezia
spp., в большинстве микологических лабораторий применяют прямую микроскопию патологического материала после его обработки КОН. Определение родовой принадлежности возбудителя не представляет трудности, если тканевые формы гриба имеют характерный вид. Однако в последнее время установлено, что морфология тканевой формы гриба вариабельна. Так как культуральная диагностика для
Malassezia
spp. является длительным и трудоемким процессом, то существуют проблемы определения видовой принадлежности этого микромицета [3]. Поэтому данный метод диагностики используется редко. Однако за последние годы ситуация изменилась. Были разработаны новые среды для культуральной диагностики и методы определения чувствительности
Malassezia
spp. к антимикотикам. Это позволило установить существование 13 видов грибов рода
Malassezia
—
M. globosa, M. sympodialis, M. furfur, M. obtusa, M. dermatis, M. restricta, M. slooffiae, M. pachydermatis, M. japonica, M. yamatoonsin, M. пana, M. coprae, M. eguina
[1, 4, 5]. Кроме того, было установлено, что разные виды
Malassezia
spp. обладают вариабельной чувствительностью к антимикотикам.
В настоящее время продолжаются исследовательские работы по изучению влияния разных видов Malassezia
на развитие и характер течения малассезия-ассоциированных заболеваний [6]. Так, установлено, что
M. globosa, M. sympodialis
вызывают развитие отрубевидного лишая у больных, проживающих в зонах с умеренным климатом (Западная и Восточная Европа), в то время как
M. furfur, M. obtusa
— у больных, проживающих в условиях жаркого и влажного климата (Таиланд, Малайзия, Иран и т.д.). Развитию наружного отита способствует
M.sympodialis
, себорейного дерматита —
M. globosa, M. restricta
. На течение атопического дерматита влияет
M. dermatis
. При этом было установлено, что виды
Malassezia
обладают разной чувствительностью к антимикотикам [6—8]. Это необходимо учитывать при выборе антифунгального препарата для лечения заболеваний, вызванных грибами рода
Malassezia
, и назначать их в соответствии с нозологической формой заболевания.
Для большей части Российской Федерации характерен умеренный климат. Можно предположить, что основными возбудителями отрубевидного лишая на этой территории являются M. sympodialis, M. globosa
, которые обладают высокой чувствительностью к
тербинафину
. Результаты нашего исследования показали высокую эффективность препаратов
тербинафина
(
Ламизил
— 93,4% и 93,8%) в терапии отрубевидного лишая, малассезия-фолликулита и наружного отита, а также в комплексной терапии себорейного дерматита, псориаза, атопического дерматита, течение которых было осложнено присоединением грибов
Malassezia
spp. Однако для небольшого числа пациентов стандартных схем лечения было недостаточно. Одним из факторов неэффективности терапии у этих больных может быть низкая чувствительность к
тербинафину
видов и штаммов
Malassezia
spp. Следовательно, можно сделать вывод, что в случаях упорного, рецидивирующего течения отрубевидного лишая необходимо проводить дополнительные диагностические мероприятия, направленные на определение вида возбудителя и его чувствительности к антифунгальным препаратам.
Выводы
1. Препараты Ламизил
являются высокоэффективными и безопасными в терапии дерматозов, вызванных и ассоциированных с
Malassezia
spp.
2. В случаях торпидного к антифунгальной терапии течения дерматозов, вызванных и ассоциированных с Malassezia
spp., необходимо определение чувствительности микромицетов
Malassezia
spp. к антимикотикам.
Молочница на губах и в полости рта — лечение народными средствами
Народная медицина может быть довольно эффективной и увеличивать действие медикаментов. Для лечения грибка используют такие рецепты:
- Масло зверобоя. Смочить ватный тампон в масле и приложить к язвам на 15 минут. Смыть отваром ромашки и нанести увлажняющий крем. Повторять процедуру необходимо 3-4 раза в день.
- Сода. Грибок не может существовать в щелочной среде. Поэтому для его устранения необходимо сделать содовый раствор (чайная ложка соды на стакан воды) и полоскать им рот. Также рекомендуется промакивать им уголки губ и губы.
- Нистатин. Измельчить одну таблетку в порошок и залить свежевыжатым соком алоэ. Нанести смесь на губы на 20 минут и смыть теплой водой.
- Эфирные масла. Приобрести в аптеке масло чайного дерева, масляный раствор витамина А и Е, масло бергамота и лаванды. Смешать ингредиенты в равных пропорциях и смазать им губы.
- Травы. Необходимо сделать отвар из трав. Смешать сухую траву ромашки, шалфея и календулы в пропорции 2:1:1. Залить травы кипятком и настаивать 3 часа. Делать примочки 3-4 раза в день.
- Лимон. Выжать сок лимона и смешать с чайной ложкой меда и несколькими каплями сока алоэ. Приложить к губам на 10 минут. Также можно использовать свежесрезанные лимонные корочки. Они отлично обеззаразят кожу губ.
- Отвар. Для приготовления отвара понадобится: семена укропа, дубовая кора и зверобой. Смешать ингредиенты в равных пропорциях и залить кипятком. Настоять 2 часа. По истечении этого времени отвар можно употреблять как внутрь (столовая ложка натощак), так и местно (протирать язвы и полоскать рот после еды).
- Сок. Чтобы сделать лечебный сок, который будет убивать патогенные микроорганизмы, необходимо взять ягоды клюквы, калины и морковь. Измельчить все в блендере и добавить ложку мёда. Употреблять до еды. Отлично снимает налёт и болезненные ощущения.
- Календула. Это растение богато природными антибиотиками, которые отлично снимают воспаление и ускоряют регенерацию тканей. Рецепт: заварить цветки календулы и листья смородины, подождать пока настойка остынет и выпить. Можно добавить немного меда для вкуса.
- Примочки с луком. Выдавить луковый сок и смешать с таким же количеством измельчённого чеснока. Пропитать марлю этой смесью и приложить к губам на час. Процедуру делать три раза в день.
- Алоэ. Срезать два листа алое и ошпарить их кипятком. Аккуратно срезать кожуру, а сок выдавить в ёмкость. К соку алоэ добавить половину чайной ложки меда и протереть смесью губы. Также сок алоэ с медом можно употреблять внутрь. Это обезболит и обеззаразят язвочки, расположенные в ротовой полости.
Белый налет во рту у ребенка
Врач общей практики, реабилитолог Волкова А.В.