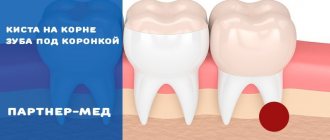
Экструзия зуба – что это за процедура? Суть метода и показания к его применению
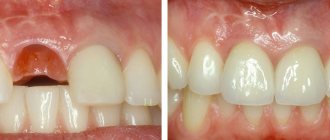
Экструзия зуба – это самостоятельная стоматологическая процедура. Сейчас ее проводят достаточно редко, но в некоторых клинических случаях именно она позволяет сохранить корень при сильном разрушении видимой части зуба и впоследствии на его основе восстановить коронку с помощью современных методов реставрации и протезирования. Экструзия впервые была представлена миру в 1973 году. Автором методики стал доктор G.S. Heithersay, который предложил данную процедуру в качестве альтернативы удалению корней с переломами1. Подробнее о том, в чем суть данного метода и как проводится такое лечение, читайте далее в этой статье.
Почему может начаться развитие экструзии
Экструзия диска может начаться, если при протрузии длительное время не было необходимого лечения. Основными причинами такой болезни обычно бывают остеохондроз и связанные с ним заболевания. Но этот список ими не исчерпывается. Вот и другие возможные причины экструзии:
- полнота;
- регулярные сильные физнагрузки;
- возраст;
- проблемы с метаболизмом;
- травмы позвоночника;
- недостаток движения.
Сильные физические нагрузки могут привести к развитию экструзии
В чем суть процедуры
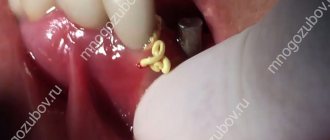
Экструзия зуба – это процедура вытягивания зуба или оставшегося корня из десны в вертикальном направлении. Согласно этому определению, экструзия позволяет немного приподнять корень и создать более подходящие условия для надежной и долговечной реставрации коронки. В рамках такой процедуры зуб обычно вытягивают на 3-4 мм. Но для ее проведения важно, чтобы сохранился хотя бы дентинный ободок. Его толщина должна быть не менее 1 мм, а высота – не менее 2 мм. При отсутствии такого ободка специалист может попробовать вытянуть его из-под десны.
Экструзия зуба – это процедура вытягивания зуба или оставшегося корня из десны
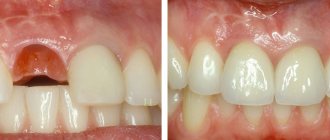
Данная процедура в некоторых случаях позволяет избежать удаления корня и впоследствии восстановить на нем коронку. Однако если корень поврежден, его полная экстракция с последующей заменой имплантом будет самым верным решением. Кстати, экструзия способствуют образованию костной ткани, поэтому процедура также может проводиться в качестве альтернативы искусственному наращиванию челюстной кости для последующей установки имплантов.
Советы по предупреждению заболевания
В рейтинге важности медицинских действий по отношению к экструзии одно из первых мест занимает профилактика этого заболевания.
Для действенного предупреждения экструзии либо ее осложнений можно принимать определенные меры:
- регулярно делать физические упражнения. Переутомляться вредно, однако для того, чтобы позвоночник был здоров, необходимы достаточно тренированные мышцы спины;
- отказаться от табакокурения и употребления алкоголя;
- при работе, вредной для позвоночника, лучше сменить профессию;
- заботиться об осанке, избегать ношения обуви с высокими (более 40 мм) каблуками;
- разумно организовать рабочее место;
- вовремя принимать меры против инфекций и воспалений в организме;
- при малейшем дискомфорте незамедлительно обращаться к врачу.
Чтобы заболевание не возникло, важно проводить профилактику
Пытаться лечить себя самостоятельно опасно: это может привести к сильным осложнениям, вследствие чего человек утратит работоспособность и может даже остаться инвалидом. При первых же проявлениях дискомфорта необходимо незамедлительно обратиться к специалисту.
Показания к проведению экструзии
Как уже было сказано выше, данный метод показан при сильном разрушении и переломе коронковой части зуба, а также при переломе корня, но только в том случае, если излом находится в десне. Для справки: согласно МКБ-10, перелому корня присвоен номер S02.5. Среди других показаний к применению данного метода эксперты в области стоматологии выделяют ретенцию. Этот диагноз ставят, когда коронковая часть прорезается не полностью или остается в десне. Такая ситуация особенно характерна для зубов мудрости.
«Мне экструзию проводили. Был зуб, постоянно разрушался. Врачи несколько раз его наращивали, но он же так потемнел, все время скалывался. Когда как-то в очередной раз пришла на прием, мне опять убрали весь композит, что-то там вычищали долго, ну а потом сказали все, больше уже наращивать нельзя. Вместо того, чтоб удалять, предложили вытянуть корень немного. Я согласилась. Процедура прошла нормально, больно не было. В итоге поставили коронку, пока держится».
Ira, отзыв на сайте www.32top.ru
Такая процедура может стать спасительной в случае, если кариозная полость локализуется ниже десневого уровня. За счет выведения пораженной поверхности можно предупредить влияние вредоносных микроорганизмов на слизистую и ее воспаление.
Вытягивание также назначается при ретенции
Другое показание, о котором уже упоминалось выше, – недостаточная толщина и высота челюстной кости для надежного закрепления импланта. Экструзия корня зуба позволяет освободить немного пространства между ним и альвеолой, что будет способствовать росту клеток костной ткани и соединительного эпителия.
Ортодонтическая экструзия при комплексной реабилитации улыбки
Ортодонтическая экструзия позволяет добиться значительной оптимизации процесса в ходе пародонтологического или ортопедического лечения пациентов. В отдельных случаях ортодонтическая экструзия даже позволяет избежать процедур мягкотканной и костной аугментации.
В данной статье мы опишем случай, в котором ортодонтическое вмешательство позволило сформировать необходимый функциональный и эстетический контур для дальнейшей реабилитации с помощью дентальных имплантатов в зоне центральных резцов верхней челюсти. Весь процесс лечения предусматривал реализацию ортодонтической и пародонтологической фазы, экстракцию, установку имплантатов и фиксацию сначала временных, а после – и финишных реставраций. Таким образом, нам удалось добиться не только эстетически приемлемого результата, но и стабилизировать положение десен, не компрометировав при этом качества поддерживающей костной ткани, и улучшив общий окклюзионный паттерн.
Обзор клинического случая
28-летняя пациентка обратилась за стоматологической помощь из-за проблем с центральными резцами верхней челюсти (фото 1). После падения с велосипеда ей было проведено эндодонтическое лечение с дальнейшей фиксацией коронок на зубы 8 и 9. В конце концов, она осталась недовольна видом своих фронтальных зубов и хотела провести реабилитацию с использованием дентальных имплантатов. В ходе диагностики было обнаружено, что данные зубы действительно являются безнадёжными для терапевтического лечения, однако для установки имплантатов было необходимо провести дополнительное ортодонтическое вмешательство. Кроме того, ортодонтическое лечение позволило бы снизить уровень ассоциированных с лечением осложнений и оптимизировать достижение наиболее приемлемых эстетических результатов. Таким же образом, врачу бы удалось и уменьшить общую длительность лечения.
Фото 1. Вид улыбки пациентки до лечения.
Общесоматический и стоматологический анамнез
Общесоматический анамнез пациентки не был отягощен, кроме наличия в нем ранее факта курения. Согласно классификации Американского общества анестезиологов (ASA), ее можно было отнести к I классу. Как минимум одно исследование указывает на наличие корреляции между курением и пародонтитом, что следует учитывать в ходе диагностики. Пациентка также очень боялась каких-либо стоматологических вмешательств, особенно процедуры анестезии. Субъективно она отмечала чувствительность на температурные раздражители и возможность определенной миграции нижней челюсти для достижения положения максимального контакта между зубами-антагонистами.
Диагностика, оценка риска и прогноз
Пародонтальная оценка: Ранее пациентка не посещала стоматолога регулярно, у нее были отмечены признаки пародонтальных нарушений. Так, в области некоторых зубов была зарегистрирована незначительная потеря пародонтального прикрепления, рецессии в области зубов № 3, 6, 10, 13–15, 24 и 29; пародонтальный карман глубиной 4 мм около 18 зуба и кровотечение при зондировании 11 зубов. Имеющаяся ранее у пациентки привычка курения была рассмотрена как потенциальный фактор риска.
Риск пародонтальных осложнений: низкий (Американская академия пародонтологии [AAP] II) Прогноз: от умеренного до хорошего.
Биомеханическая оценка: У пациентки отмечался активный кариес в области зубов 13 и 29. Коронки в области 8 и 9 зубов были дефектными с признаками вторичного кариеса в их области и следами сколов керамики (фото 2). В области 2-4 и 13 отмечались проблемные амальгамные пломбы. Структурно-компромиссное состояние было характерно для 18 и 31 зубов, учитывая слишком большой размер зафиксированных на них керамических вкладок. В области 8 и 9 зубов на рентгенограмме также была отмечена потеря костной ткани и формирование периапикальных участков поражения. Корни зубов 7 и 10 были наклонены мезиально.
Риск биомеханических осложнений: высокий. Прогноз: плохой для кариозно-пораженных зубов 8, 9, 18 и 31; удовлетворительный для зубов 2 — 4 и 13.
Фото 2. Рентгенограмма области 8 и 9 до лечения.
Функциональная оценка: Признаки стираемости были отмечены в области передних зубов. В области 8 и 9 зубов были зарегистрированы факты скола керамики. Пациентка сообщала о наличие проблем с височно-нижнечелюстным суставом. В ходе осмотра было проведено исследование диапазона движений, тесты на нагрузку и иммобилизацию. Кроме того, пациентка также отмечала миграцию положений нижней челюсти для достижения состояния максимального контакта между зубами. Все это указывало на наличие у больной окклюзионной дисфункции.
Риск функциональных осложнений: умеренный. Прогноз: удовлетворительный.
Оценка челюстно-лицевых параметров: Положение линии губ даже в состояние расслабленной улыбки провоцировало значительно обнажение десневого профиля. При полной улыбке полностью визуализировали зубы и десны верхней и нижней челюсти (фото 3). Пациентка была недовольна внешним видом коронок на 8 и 9 зубах, учитывая признаки сколов керамики. Также ее беспокоили признаки скученности нижних передних зубов. Кроме того, пациентка была проинформирована о наклонённой линии улыбки справа налево, что также было заметно, когда она улыбалась. Однако данное нарушение эстетики ее не слишком беспокоило.
Риск челюстно-лицевых осложнений: высокий. Прогноз: плохой.
Фото 3. Вид внешнего профиля пациентки при полной улыбке: чрезмерное обнажение области десен.
Цели лечения
Основная цель лечения состояла в том, чтобы сформировать адекватное пространство и оптимизированный эстетический профиль для установки дентальных имплантатов в области 8 и 9 зубов. Поскольку корни латеральных резцов были наклонены мезиально, было принято решение исправить данное состояние ортодонтически. Учитывая, что после удаления 8 и 9 зубов возможна заметная потеря поддерживающей их костной ткани, было спланировано провести ортодонтическую экструзию этих зубов, которая позволила бы модифицировать вид десневого контура во фронтальном участке. Кроме того, контролируемое ортодонтическое лечение также позволило бы нормализировать и окклюзионную схему пациентки, снижая риск развития окклюзионной дисфункции.
Последовательность лечения
Этап 1: ортодонтическое и пародонтологическое лечение.
Пациентке были проведены процедуры скейлинга и околокорневой чистки с дальнейшим контролем состояния пародонта через 2 месяца. Повторный контрольный визит также был назначен через 4 месяца. Коронки зубов 8 и 9 были удалены, а на их место зафиксировали временные коронки (Luxatemp, DMG America) посредством универсального композитного цемента (RelyX Unicem, 3M ESPE). Ортодонтический этап лечения (экструзия 8 и 9 зубов) занял приблизительно 12 месяцев (фото 4). В ходе экструзии проводилась коррекция временных коронок для поддержки адекватных окклюзионных соотношений. Одновременно проводилась коррекция наклона зубов 7 и 10 для формирования как минимум 1,5 мм костного пространства между корнями и запланированным положением имплантатов.
Фото 4. Фиксация брекетов на провизорные коронки для обеспечения экструзии.
Этап 2: экстракция и установка имплантатов
После достижения необходимого уровня экструзии (фото 5-6) была произведена минимально травматическая экстракция зубов 8 и 9. Проведенное ортодонтическое лечение позволило добиться формирования идеального альвеолярного контура (фото 7). В качестве имплантатов были использованы конструкции Astra Tech OsteoSpeed TX 4.0 SX 11 мм (Dentsply Sirona), установка которых проводилась с минимальной костной аугментацией лунки посредством костного трансплантата (Puros Cortico-Cancellous Particulate Allograft, Zimmer Biomet). Благодаря модифицированному ретейнеру Essix, удалось обеспечить установку имплантатов на 4 мм ниже свободного края десен. Данные рентгенограмм указывали на отличное состояния качестве костной ткани в области вмешательства. Корни удаленных зубов были укорочены и модифицированы до яйцевидной формы – они фиксировались вместе с временными коронками над областью имплантации для поддержки адекватного уровня мягких тканей (фото 8).
Фото 5. Завершение процесса экструзии.
Фото 6. Динамическое контурирование лингвальной поверхности зубов в ходе экструзии.
Фото 7. Минимально инвазивное удаление зубов 8 и 9.
Фото 8. Модификация провизорных конструкций над областью установленных имплантатов.
Этап 3: временные и окончательные реставрации
Через 8 недель после заживления временные конструкции, фиксированные на ретейнере, были удалены. Слизистая успешно мигрировала в области между имплантатами и нависающими коронками (фото 9). Далее была проведена процедура фиксации временных реставраций с винтовой фиксацией к имплантатам (фото 10) на период 4 недель. Таким образом, удалось более точно модифицировать эстетический профиль десен, после чего врач приступил к получению оттисков. В качестве абатментов использовали фрезерованные литий-дисиликатные конструкции (фото 11), которые перекрывали литий-дисилкатными коронками (e.max, Ivoclar Vivadent) (RelyX Unicem).
Фото 9. Миграция области мягких тканей вокруг провизорных реставраций.
Фото 10. Провизорные коронки с винтовой фиксацией.
Фото 11. Вид литий-дисиликатных абатментов на модели.
Обсуждение
Несмотря на результат предварительного лечения, благодаря комплексному вмешательству врачу удалось достичь не только эстетического приемлемого вида фронтального участка верхней челюсти, но и нормализации функции и окклюзионных соотношений (фото 12), не компрометировав при этом ни состояния десен, ни качества поддерживающей костной ткани. Благодаря поэтапному протоколу экструзии и аугментации лунок, врач смог обеспечить установку имплантатов в достаточно плотную окружающую костную ткань. Процедура экструзии также позволила воссоздать адекватный профиль мягких тканей и необходимую высоту сосочка (фото 13). Данный протокол реабилитации также позволил снизить риск развития биомеханических осложнений за счет удаления двух проблемных зубов, однако пациентке необходимо было еще как минимум пролечить кариес в области зубов 13 и 29. Дополнительно ей было предписано использование фторидного геля (CTx4, Carifree). На момент написания этой статьи в области 18 и 31 зубов отмечались большие сомнительные реставрации, хотя все амальгамные пломбы были заменены. Таким образом также удалось улучшить биомеханический прогноз. Риск функциональных осложнений был снижен за счет нормализации окклюзионных соотношений благодаря проведенному ортодонтическому лечению. Субъективно пациентка отметила исчезновение симптома миграции нижней челюсти при достижении состояния максимального контакта зубов верхней и нижней челюсти. Что же касается эстетических параметров, то они останутся несколько компрометированными, учитывая высокую позицию верхней губы. Реставрации с опорой на имплантатах обеспечивали надлежащий внешний контур с визуализацией здорового состояния окружающих мягких тканей.
Фото 12. Вид окончательных реставраций.
Фото 13. Вид улыбки пациентки после лечения.
Заключение
В заключение важно отметить, что реализация трех этапов описанного протокола лечения была обеспечена за счет совместной работы трех разных специалистов в одной клинике (пародонтолога, ортодонта и ортопеда). Таким образом, количество необходимых посещений удалось свести к минимуму, повышая при этом общую эффективность лечения. Следует также учесть и финансовую выгоду от подобного алгоритма реабилитации, исключающего потребность в проведении мягкотканной и костной аугментации.
Авторы: Scott L. Rice, DDS Taylor S. Rice, DDS Nicolas A. Ravon, DDS, MSD
Противопоказания к применению метода
Как и любая другая стоматологическая процедура, экструзия имеет свои противопоказания. Например, ее можно проводить только в том случае, если соседние мягкие ткани и зубы в удовлетворительном состоянии, поскольку именно они будут выполнять роль опор для фиксации вытягивающей конструкции.
Провести процедуру не получится, если корни слишком короткие или сильно искривлены, а состояние каналов и коронки не позволяет установить хотя бы один из элементов корректирующей системы: лигатуры, кнопку или штифт с крючком.
Поэтому перед тем, как назначить экструзию, врач обязательно оценивает состояние и длину корней, их расположение. Если у пациента диагностирована патология прикуса, при которой отсутствует свободное пространство для вытягивания, процедуру провести не получится. И еще: метод показан исключительно для депульпированных зубов, поэтому сперва придется удалить нервы, если это не было сделано ранее.
Как распознать болезнь
Симптомы данного заболевания определяются тем, какой именно из отделов позвоночника начал страдать от него. Экструзия подразумевает неполное выпадение центрального ядра диска, однако нервных корешков это не касается. Так что болезнь обычно не вызывает заметных симптомов вроде болей. А «сообщит» о наличии проблем и о необходимости обратиться к специалисту лишь защемление нерва.
В случае шейной экструзии, если защемлен нерв, у человека начнет болеть голова, особенно затылок. При повороте головы могут возникнуть судороги. Однако чаще всего экструзия развивается в пояснице. В таком случае у заболевания симптомы следующие:
- онемение нижних конечностей;
- покалывание в пальцах нижних конечностей;
- немеют ягодицы либо бедра;
- боли локализуются в месте, «подведомственному» пострадавшему нерву.
При данном заболевании резкие болезненные приступы случаются достаточно редко. Врач проводит диагностику по совсем другим проявлениям и симптомам. Например, проверяя коленный рефлекс пациента.
Боль в спине, сопровождающаяся такими же ощущениями в ногах, является явным симптомом экструзии
Цены на ортопедические корсеты и корректоры осанки
В большинстве случаев диск в поясничном отделе выпадает у достаточно пожилых людей. В этом возрасте ткани становятся тоньше, так что у людей старше 60 лет экструзия встречается нередко. Попутно может болеть и бедро по ходу седалищного нерва. Последний отличается чрезвычайно большой чувствительностью к боли, так что в коленях и ногах боль может появляться очень сильная.
У молодежи нередко встречается экструзия шеи, вызванная неправильной осанкой при сидении за столом. В этом случае часто встречаются следующие симптомы:
Способы проведения процедуры
Существует два основных метода проведения экструзии. Рассмотрим каждый вид чуть подробнее:
- ортодонтический – более щадящий способ, который нередко сочетают с коррекцией брекет-системой. Данный метод показан для ретинированных зубов, однако для получения результата требуется больше времени и терпения. Вытягивание осуществляется за счет установки соответствующей конструкции,
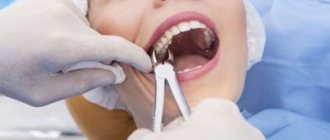
- хирургический – довольно радикальный метод, который чреват серьезными осложнениями в случае допущения ошибок со стороны врача. Зато если все сделать правильно, результат можно получить значительно быстрее. Метод не предусматривает длительного ношения вытягивающей системы. О том, как проводится экструзия в таком случае, поговорим далее.
А пока следует заметить, что после хирургического вытягивания на период восстановления тканей и связок пациенту проводят временную реставрацию. Она позволяет быстро восстановить эстетику.
Виды экструзии
Врачи проводят два вида экструзии – ортодонтическую и хирургическую.
Ортодонтический метод более щадящий и может совмещаться с ношением брекетов, он часто применяется если есть ретинированные элементы, но требует от пациента больше времени и терпения, а также большего количества визитов в клинику.
Хирургический метод более радикальный, и при его неправильном исполнении можно столкнуться с осложнениями. Но зато при технически чисто проведенной операции результата можно достигнуть быстрее. При этом не приходится носить ортодонтических приспособлений, которые на период лечения нарушают эстетику улыбки и доставляют определенный дискомфорт.
На период заживления тканей и восстановления связок после хирургической экструзии пациенту устанавливают временную реставрацию, которая делает улыбку привлекательной – это невозможно при реализации ортодонтического метода.
Подготовительный этап
Перед процедурой, независимо от выбранного способа, важно пройти полноценное диагностическое обследование, убедиться в отсутствии у пациента противопоказаний. Нужно будет сделать рентген-снимок или пройти компьютерную томографию, провести процедуру проф. гигиены, чтобы удалить налет и отложения, а также удалить из причинного зуба нерв, если коронка сохранилась и депульпация не была проведена ранее.
Перед процедурой пациенту следует пройти компьютерную томографию
Как проводится экструзия ортодонтическим методом
В данном случае вытягивание проводится с применением специальной ортодонтической системы. Ее конструкция включает в себя следующие компоненты:
- дуга или скоба – одна из этих деталей фиксируется на соседних от причинного зуба элементах с помощью композита или специальных ортодонтических колец. Если у пациента уже стоят брекеты, скобу не устанавливают,
- винт или специальный штифт с крючками – крепится к причинному зубу, то есть к оставшейся коронке. Если твердых тканей для этого недостаточно, штифт фиксируют в корневом канале с помощью стоматологического цемента,
- тяги – объединяют между собой выше описанные элементы конструкции и создают силовое воздействие.
На фото показан хирургический способ
Систему фиксируют под местной анестезии, поскольку для ее установки врачу приходится рассекать волокна, которые соединяют десну с корнем. Данная манипуляция называется фибротомией. За счет этого специалист придает корню подвижность, чтобы ускорить процесс вытягивания и исключить его возвращение в изначальное положение.
Диагностика
Врач может предположить экструзию, если у больного окажутся описанные ранее симптомы. При невралгическом осмотре он может распознать патологические рефлексы. Боль нередко появляется, когда пациент выполняет тест Ласега, при котором следует поднимать прямую ногу. Тогда результат называют положительным. Еще у больного иногда изменяется или вовсе отсутствует чувствительность в ноге, а также в стопе.
В некоторых случаях врач может назначить анализы крови, чтобы вовремя распознать воспалительные процессы либо инфекцию.
Обыкновенная рентгенография помогает определить, в какой степени находится патология позвоночника. И все же она никогда не помогает распознать состояние межпозвонковых дисков на данный момент. Для выяснения того, что происходит с дисками, следует провести МРТ (магнитно-резонансную томографию) больного отдела позвоночника. А чтобы свести вероятность ошибки к минимуму, МРТ-исследование делают на высокопольном оборудовании с напряженностью магнитного потока от 1 Тесла, а лучше — от 1,5. Использование при помощи этих приборов не несет абсолютно никакого вреда для организма пациента.
Если вы хотите более подробно узнать, как проходит процедура МРТ позвоночника, а также рассмотреть, когда показано магнитно-резонансное исследование, вы можете прочитать статью об этом на нашем портале.
МРТ является одним из наиболее информативных методов диагностики
А определить, какой из нервов сдавлен, можно, воспользовавшись ЭМГ (электромиографией).
Как долго длится лечение
После процедуры пациенту придется посещать ортодонта раз в неделю, чтобы тот имел возможность контролировать процесс и корректировать натяжение тяг. Обычно за одну неделю таким способом удается вытянуть корень примерно на 1 мм. Поэтому чтобы вытянуть его на 3-4 мм, нужно посетить врача около 3-4 раз, а сам процесс может растянуться на срок до месяца.
Но на этом лечение не заканчивается. Потребуется некоторое время, чтобы корень и связки восстановились. Обычно этот процесс занимает пару месяцев. Пока же пациенту проводят временную реставрацию с выводом причинного элемента из прикуса и его шинированием – это необходимо, чтобы снять с него жевательную нагрузку.
Рекомендации экспертов на время лечения
На период вытягивания эксперты в области ортодонтии рекомендуют усилить уход за полостью рта. Чистить зубы следует не только утром и вечером, но и каждый раз после приема пищи. Также рекомендуется жевать на противоположной стороне и постараться исключить любые механические факторы, способные помешать лечебному процессу. Если элементы конструкции будут натирать слизистую, следует прибегнуть к помощи ортодонтического воска.
Ортодонтический воск поможет защитить слизистую от повреждений
Корпусное горизонтальное перемещение зуба. Устранение трем, диастем, выпирающих зубов.
Часть 4.
Полную информацию по исправлению прикуса см. здесь, на основной обзорной странице по применению элайнеров. Данная статья описывает решение отдельных клинических ситуаций в полости рта, в частности, устранению трем и диастем (щели между зубами). Страница является выдержкой из работы Ряховского А.Н. и Аревадзе Т.Ю., для полного ознакомления просьба смотреть первоисточник.
Большинство проблем можно решить разными путями, главное- выбрать оптимальный.
Для закрытия диастем и трем (фото 13) следует также использовать рельсовый аттачмент.
Фото 13
Особенности проведения процедуры хирургическим методом
К данному методу чаще прибегают в тех случаях, когда коронковая часть зуба настолько разрушена, что ее уже невозможно восстановить классическим способом, или если необходимо провести перепротезирование/заменить старый реставрационный материал. Такая процедура также может быть проведена, если пациент хочет получить результат быстрее и без необходимости временной «эстетической потери».
Такая операция не относится к категории сложных, однако она требует соответствующего опыта и сноровки от специалиста. Для вытягивания врач использует специальный скальпель, элеватор и щипцы. Можно сказать, он создает вывих, а затем не полностью удаляет корень, после чего фиксирует его с помощью швов.
На фото показан хирургический метод процедуры
Формирование грыжи
Позвоночная грыжа развивается по четырем основным фазам. У каждой из них можно выделить свои особенности. Разное у них и лечение, причем чем позднее фаза заболевания, тем сложнее его вылечить.
Фаза номер один. Пролабирование межпозвоночного диска
Дегенеративная фаза. Сейчас у межпозвоночного диска появляется дефицит жидкости — это ведет к падению давления в диске, потере им упругости, размягчению, большей податливости. Хотя жидкости и мало, объем тканей диска, разумеется, никуда не девается, как и осевая нагрузка. Более того, нагрузка позже может и вовсе вырасти, например, при склонности организма к полноте или если человек неправильно питается. Из-за этого начинается постепенное выпячивание стенки диска, и та выступает за отведенные природой пределы позвоночника. Это всего лишь первая стадия развития заболевания.
Пролабирование межпозвоночного диска – первый этап формирования грыжи
Значимых симптомов все еще не наблюдается. Заметны лишь чуть более высокая усталость спины и ускоренная утомляемость от физических нагрузок. Болей пока еще нет, так что больные обычно не обращают на эту фазу никакого внимания. Им кажется, что незачем прибегать к помощи специалиста.
Фаза номер два. Протрузия межпозвоночного диска
У пульпозного ядра уже почти нет прежних амортизационных свойств, фиброзное кольцо тоже ослаблено, и все по одним причинам — из-за недостаточного количества жидкости, а также питательных веществ. Однако остались прежними и плотность ядра, и нагрузки на позвоночник. Так что теперь начинается смещение ядра из предписанного ему природой положения, и оно оказывает давление на фиброзное кольцо. Затем все идет по принципу отбойного молотка: при любой, даже самой малой нагрузке, ядро «бьет» фиброзное кольцо. До полноценного удара тут, разумеется, далеко, это всего лишь повышение давления, однако постепенно это приносит свои результаты. Однажды фиброзное кольцо начинает отступать. Это приводит к увеличению выпячивания межпозвоночного диска.
Протрузия — второй этап развития межпозвоночной грыжи
До появления боли единственный симптом, который можно заметить, — быстрая утомляемость. Нередко люди, желая помочь больному, могут порекомендовать ему для восстановления спины занятия спортом. Однако в большинстве спортзалов тренеры под «восстановлением спины» понимают нечто совсем другое. В результате больной сильно ускоряет развитие заболевания неправильно подобранными упражнениями.
В конце концов ядро находит слабину в уже сильно поврежденном фиброзном кольце, а затем «вклинивается» в нее. Из-за этого начинается вторая стадия заболевания — протрузия межпозвоночного диска. Особенно отметим: фиброзное кольцо пока цело, и пульпозное ядро все еще находится в его пределах. Пока еще есть только сильное выпячивание диска.
Каким образом можно распознать протрузию?
В случаях, когда выпятившийся диск не соприкасается с нервными корешками, эта фаза проходит абсолютно без симптомов. Если соприкасается, характер боли, а также место, где она станет чувствоваться, будет определяться местом, где произошло выпячивание. Болеть может спина, шея, конечности. Иногда ныть могут промежутки между ребрами либо затылок. Могут стать чуть слабее мышцы в местах, «подведомственных» прищемленному корешку, и это сопровождается проблемами с чувствительностью данных участков.
Основным симптомом протрузии является сильная боль
У протрузии есть и другие симптомы:
Рекомендации после операции
Как уже было сказано выше, после проведения операции зуб закрывают временной реставрацией. Спустя примерно неделю после хирургического вмешательства швы снимают. В течение ближайших 2-3 недель пациент должен придерживаться особой диеты – кушать рекомендуется исключительно мягкую теплую пищу, не слишком холодную или горячую. Также потребуется усилить гигиену полости рта и проводить обработку мягких тканей с применением антисептического раствора, например, «Хлоргексидина» – по назначению врача.
Для обработки слизистой можно использовать «Хлоргексидина
Спустя 1,5-3 месяца после операции корень приобретает достаточную устойчивость, что позволяет начать эндодонтическое лечение и протезирование. Некоторые эксперты настаивают на том, что постоянный протез лучше устанавливать только через 1-2 года после вытягивания, чтобы предупредить развитие осложнений. Потребуется достаточно много времени, чтобы периодонтальные связки полностью восстановились.
Как вытягивают ретинированные элементы
Экструзия в данном случае имеет свои особенности. Она может проводиться двумя разными способами, но каждый из них обязательно предусматривает как хирургический, так и ортодонтической этапы. Вот эти два метода:
- отсроченный – сначала врач выполняет рассечение десны и обнажает коронку. На следующем приеме через 2-3 дня он закрепляет на ретинированном элементе специальную ортодонтическую кнопку и тяги, после чего на соседние опорные элементы устанавливает скобы (если есть брекеты, в скобах нет необходимости),
- одномоментный – в рамках одного приема врач разрезает десну, фиксирует ортодонтическую систему и накладывает швы.
При одномоментном способе установка конструкции ставится сразу
На время реабилитации специалист прописывает пациенту антибиотики и антисептическое средства. Опять же, придется придерживаться специальной диеты и исключить любые травмирующие факторы. Вытягивание таким способом может растянуться на срок до 1 года и даже дольше.
Как лечить экструзию диска
Достаточно малые, до 0,5 см, дефекты можно вылечить, используя вытяжение позвоночного столба и выполняя лечебные упражнения. При экструзии свыше 0,8 см врач может прописать комплексное лечение, в которое входит массаж, физиопроцедуры, иглотерапия. Не исключено применение ЛФК в щадящем режиме. В операции сейчас нет необходимости.
Если выпячивание достигает свыше 1,2 см, требуются особенные методики лечения. Чтобы правильно выбрать, чем и как лечить такого больного, обязательно следует провести стационарное обследование. Это единственный способ не ошибиться с подбором лечения. Сначала делают попытку вылечить болезнь при помощи консервативной терапии, однако, если не будет улучшения состояния больного, могут осуществить хирургическое вмешательство. Операцию обычно делают, когда у пациента можно заметить синдром «конского хвоста». То есть если от компрессии нервных окончаний пациенту очень больно, у него нарушены функции ног и таза. Столь крупные экструзии представляют собой большую угрозу: они могут привести к параличам. Лечить такого пациента при помощи амбулаторных методов не стоит.
Консервативными методами получится избавиться лишь от небольших экструзий
В случае локализации экструзии в районе поясницы лечить больного человека можно по-разному. При подборе лечения следует смотреть на то, насколько выражена болезнь. При размере выпячивания меньше или равного 0,2 см и полном отсутствии синдрома «конского хвоста» используют консервативные методики. Если же выпячивание имеет размер от 0,6 см, требуется операция.
Обычные методики лечения заболевания
Первым делом следует остановить воспалительные процессы в тканях. Если надо — то и унять боль. После этого следует укрепить спинные мышцы, чтобы образовался крепкий мышечный корсет. Для того чтобы добиться этого, назначают физиопроцедуры и лечебные упражнения.
Если возникла компрессия нервов, весьма популярны нестероидные препараты, снимающие воспаление. С их помощью можно без больших затрат времени снять воспаление и унять болевые ощущения.
Преимущества и недостатки метода
Главным преимуществом метода является возможность сохранить корень и впоследствии провести протезирование на его основе. Вот перечень других явных плюсов данной процедуры:
- возможность избежать дорогостоящего лечения, например, протезирования мостовидными конструкциями или имплантации,
- возможность продлить срок службы живого зуба на срок до 5-10 лет и даже больше,
- возможность избежать травматичной операции по наращиванию костной ткани перед установкой имплантов.
Главное, чтобы за лечение взялся опытный высококвалифицированный врач, поскольку многое здесь зависит от качества и точности проводимых манипуляций. Если специалист допустит ошибки, они могут обернуться резорбцией и снижением устойчивости корня, развитием анкилоза.
Из минусов пациенты выделяют длительность лечения и неудобства, с этим связанные. В частичности, тот факт, что на вытягивание уходит довольно много времени, в течение которого приходится придерживаться строгих ограничений в питания и внимательно следить за тем, чтобы случайно не повредить систему. Зато итогом такой коррекции можно считать сохранение живого корня, возможность избежать более дорогостоящей и, кстати, не менее продолжительной имплантации.
1Персии Л.С. Ортодонтия. Диагностика и лечение зубочелюстных аномалий: руководство для врачей, 2004.
Виды ортодонтического перемещения зубов
В зависимости от направления действующей силы перемещение зубов может быть наклонно-вращательным (см. рис. 149,150), корпусным (см. рис. 152), к которому относят и вертикальное, т.е. зубо-альвеолярное удлинение или укорочение (см. рис. 153—156) и ротационным (вращение вокруг продольной оси, см. рис. 157).
Одним из самых распространённых видов ортодонтического перемещения является наклонно-вращательное. При этом движении зуб перемещается не корпусно, когда сохраняется параллельность со своей исходной продольной осью, а коронка с частью корня накло-няется в направлении действующей силы, в то время как апикальная часть корня смещается в противоположном направлении. Таким образом, образуются 4 зоны тканевых преобразований: две зоны давления (см. рис. 149,6 — зоны 1 и 4) и две зоны тяги (см. рис. 149,6 — зоны 2 и 3). К указанному виду движений относится вестибулооральный наклон (торк или инклинация) и мезиодистальный (ангуляция).
При таком виде движения определённое место в корне зуба не перемещается и вокруг него происходит вращение (см. рис. 150, а — 0). Расположение оси вращения зависит от ряда обстоятельств: места приложения силы к коронке, её клинической высоты, величины действующей силы, анатомического строения лунки. Но чаще всего ось вращения находится между средней и апикальной третью корня (см. рис. 149, б, в и 150, а). В этой точке периодонтальная щель сохраняет свою исходную величину, ткани периодонта не сдавливаются и, следовательно, не происходит перемещения. Если проследить от этой точки «0» (см. рис. 150, а) в сторону шейки и верхушки зуба до точек соприкосновения корня со стенкой лунки, то отчётливо видно, что степень сдавливания периодонта постепенно увеличивается (см. рис. 150, а — 2 и 6).
При изучении топографических взаимоотношений зуба в альвеоле на поперечном разрезе в области шейки (см. рис. 150, б) видно, что корень соприкасается со стенкой лишь на небольшом участке (см. рис. 150, б — 1). На рядом расположенных участках (рис. 150, б — 2) прослеживается весьма незначительное сдавливание периодонта, а в точке 0, которая является центром сопротивления или вращения, оно вообще отсутствует.
Для корпусного перемещения зуба необходимо создать такое усилие, чтобы его равнодействующая проходила через центр вращения или, по крайней мере, в непосредственной близости от него (рис. 142,152). Решение этого вопроса может быть двояким: первое — пе-реместить точку приложения силы ближе к центру вращения, что трудно сделать непосредственно в отношении корня, но можно удлинить жёсткое крепление с вестибулярной стороны применяемого аппарата по направлению к верхушке корня, создав пару сил; второе — создать путём сочетания двух аппаратов пару противоположно действующих сил, равных по величине. Например, если при ретрузии переднего зуба прилагается усилие какого-либо съёмного аппарата в области шейки к перемещению его лабиально, то можно создать второе усилие ближе к режущему краю с вестибулярной стороны, направив действие силы в оральную сторону.
Тканевые изменения при вертикальных перемещениях зубов подчинены общим закономерностям, а именно при нагрузке по оси зуба в направлении верхушки корня на дне лунки происходит резорбция костной ткани, а при обратном действии — вытяжении зуба — образование новой кости там же. Следует отметить, что при интрузии нежелательно проводить одновременно и экструзию соседнего, так как последняя будет преобладать.
Зубоальвеолярное удлинение («вытяжение», экструзия) под действием ортодонтических аппаратов планируется чаще всего в отношении боковых зубов при лечении глубокого прикуса или в отношении фронтальных зубов при лечении открытого прикуса, а также при устранении супра- или инфраокклюзии отдельных зубов. Под действием силы тяги происходит построение новой кости в области гребня альвеолярного отростка (т.е. у краёв лунки), дна альвеолы (см. рис. 153, 154) и всей её внутренней поверхности.
Экструзия одно-, дву- и многокорневых зубов происходит по одним и тем же законам, только у двух последних групп зубов наглядно обнаруживается образование новой кости у купола межкорневой перегородки (см. рис. 153, б — IV). Во всех случаях кость образуется и на краях альвеолы. Тканевые преобразования идентичны как при вытяжении зубов механически действующими аппаратами, так и при функционально направляющих; отличие может быть только в количественном отношении. После экструзии, как правило, требуется небольшая коррекция контуров десны, а иногда и костной лунки.
Зубоальвеолярное укорочение (погружение, вколачивание, интрузия) может быть прямым, чисто вертикальным или с наклоном в зависимости от точки приложения силы. Практическое применение этого вида перемещения зубов имеет место в отношении передних зубов при лечении глубокого прикуса и в отношении боковых зубов при исправлении открытого прикуса. При увеличенном давлении (действие ортодонтического аппарата) периодонт сдавливается в основном в области верхушки корня (зона давления) и меньше по остальной внутренней поверхности лунки и согласно этому происходит резорбция костной ткани (рис. 156).
Особое положение создаётся в межкорневых перегородках, на поверхности которых возникает широкая зона давления и резорбируется не только их купол, но и вся поверхность (см. рис. 156, IV). На фронтальном гистологическом срезе в области двух резцов, один из которых подвергался интрузии (рис. 155), перегородка вблизи последнего была сдавлена. На балочках губчатой кости, лежащих сразу под циркулярной связкой, изменений не отмечено, а на более глубоких заметно небольшое количество остеокластов. Соответственно перемещению перегородки периодонтальное пространство смещаемого зуба на стороне тяги было на треть шире, чем у соседнего. Пришеечная связка у перемещаемого зуба опущена, а у симметричного зуба — приподнята.