Корневые кисты или десневые гранулемы — распространенная проблема на сегодняшний день. Пренебрежение регулярными осмотрами, правилами гигиены, развитие кариеса или пародонтита способствуют развитию кистозных образований. Заболеванию подвержены все слои населения, независимо от пола, возраста. На самом деле не важно, на какой челюсти возникает радикулярная киста, потому что процесс появления, лечения, а также последствия развиваются по одинаковому сценарию. Для устранения патологии существует ряд новейших методик, способных полностью устранить заболевание с гарантией отсутствия рецидивов.
Содержание:
- Классификация патологии
- Причины заболевания
- Симптомы заболевания
- Диагностические мероприятия
- Как лечат
- Что будет, если не лечить
- Что можно сделать, чтобы избежать болезни
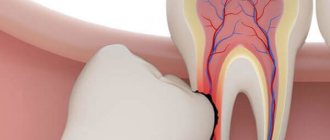
Киста челюсти представляет собой полое доброкачественное образование, локализующееся в челюстной кости. Внутри нее находится жидкое содержимое. Очень часто структура долгое время развивается незаметно для человека и ее случайно обнаруживают во время проведения рентген-диагностики по другому поводу.
Если киста в челюсти воспаляется, больной это сразу ощущает. Нагноение может спровоцировать возникновение периостита, гайморита, остеомиелита, свища.
К сожалению, чаще всего удалять образование приходится хирургическим путем. Врач производит резекцию верхушки зубного корня и параллельно заполняет очищенное от экссудата углубление специальным биологическим композитным составом.
Какие методы лечения кисты челюсти существуют?
Выбор метода лечения одонтогенной кисты напрямую зависит от вызванных ею симптомов, а также результатов, полученных в ходе инструментальной и лабораторной диагностики.
В случае выбора хирургического лечения (цистотомия или цистэктомия), челюстно-лицевой хирург производит полное удаление кисты. В некоторых случаях требуется удалить кисту вместе с пораженными частями корня зуба. Лечение проводят в условиях стационара.
Если выбор пал на терапевтическое лечение, то врач будет проводить процедуры, направленные на уменьшение воспаления. Это длительный процесс, занимающий не менее полугода.
Первым этапом врач осуществляет отток содержимого кисты при помощи специальной дренажной трубки, которую вставляют в небольшой надрез в опухоли. По мере оттока содержимого и уменьшения новообразования, размер трубки корректируется в сторону уменьшения.
После выведения содержимого кисты, стоматолог очищает корневые каналы и вводит лекарства, которые разрушают опухолевую ткань. По окончании всех процедур, врач использует специальный раствор, направленный на ускорение заживления.
Контроль лечения осуществляется рентгенологически.
Как после хирургического, так и после терапевтического лечения пациенту требуется проведение профилактических мероприятий, которые помогут избежать повторного образования одонтогенной кисты.
Классификация патологии
Кисты, локализующиеся в тканях верхнего либо нижнего ряда зубов, очень распространены. При их развитии возникает полость, стеночки которой устланы фиброзной тканью, а внутренняя поверхность состоит из эпителиального слоя. Капсула удерживает прозрачную либо мутную жидкость.
Доктора выделяют такие виды патологии:
- Примордиальная. Это киста нижней челюсти. Она появляется в зоне третьего моляра. У нее совсем тонкие фиброзные стенки. Изнутри капсула выстлана плоским эпителием. По своему строению опухоль может содержать одну или несколько небольших камер.
- Фолликулярная. Образуется до прорезывания зуба. Может прорастать в области альвеолярного края. Включает в себя клетки, усиленно вырабатывающие вязкую слизь. Из-за этого внутреннее содержимое аномальной структуры является достаточно вязким. Формируется фолликулярное образование из эмалевых органов непрорезавшейся единицы. Внутри него обнаруживаются один или сразу несколько зубов. Это могут быть сформировавшиеся коронки или зубные зачатки.
- Радикулярная. Встречается чаще остальных — в восьмидесяти процентах случаев. Обычно вырастает над верхними зубами. Диаметр достигает от половины до двух сантиметров. Часто воспаляется. Тогда клетки начинают гиперплазироваться, образуются сетевидные отростки, идущие в толщу стенок. Жидкостное содержимое радикулярных структур богато нейтрофильными лейкоцитами. Нередко при данном виде патологии у больного развивается гайморит. Это связано с особенностями локализации воспалительного участка.
- Ретромолярная. Формируется из-за длительного воспалительного процесса, протекающего в толще мягких тканей. Является следствием осложненного прорезывания зубов.
- Носоальвеолярная. Возникает недалеко от носонебного канала (граница между верхним рядом и крылом носа).
- Аневризмальная. Очень редко встречается в стоматологической практике. Появляется только на нижней челюсти. Этот вид новообразования еще плохо изучен. Известно, что внутри него присутствует кровь или жидкость красно-розового цвета. Многие ученые сходятся во мнение, что симптомы аневризмальной полости являются следствием гормонального сбоя.
- Травматическая. Возникает из-за недавно полученной травмы лица.
- Резидуальная. Итог ошибок, допущенных врачом в ходе удаления зуба, или следствие игнорирования пациентом назначений хирурга.
Как лечить зубную кисту, доктор решает с учетом причины ее развития. Это очень важно — понять, почему возникала опухоль. Если не установить первопричину, будет сохраняться высокая вероятность рецидива.
Что такое киста? Киста челюсти
Киста – это полость, которая выстлана эпителием и заполнена жидкостью или мягким материалом.
Формирование зубов (одонтогенез) – сложный процесс, в котором участвуют соединительные ткани и эпителий (эмалевый орган, зубной фолликул и зубной сосочек).
Эмалевый орган относится к эпителиальной структуре, происходящей из ротовой эктодермы. Зубной фолликул и зубной сосочек – это эктомезенхимные структуры, т.к. они частично происходят из клеток нервного гребня.
Для каждого зуба одонтогенез начинается с апикального (затрагивающего верхушку корня зуба) разрастания эпителия слизистой оболочки полости рта, известного как зубная пластинка. Зубная пластинка дает начало эмалевому органу – колпачковидной структуре, которая впоследствии принимает форму колокола. После формирования эмалевого органа шнур зубной пластинки обычно фрагментируется и дегенерирует. Однако небольшие островки зубной пластинки могут оставаться после образования зуба. Считается, что именно они ответственны за развитие некоторых одонтогенных кист и опухолей.
Эмалевый орган имеет четыре типа эпителия. Внутренняя выстилка эмалевого органа называется внутренним эпителием эмали и становится амелобластическим слоем, образующим зубную эмаль. Второй слой клеток, прилегающий к внутреннему эпителию эмали, представляет собой промежуточный слой. К этому слою примыкает звездчатый ретикулум, за которым следует внешний эмалевый эпителий. Эмалевый орган окружает рыхлая соединительная ткань, известная как зубной сосочек. Контакт с эпителием эмалевого органа заставляет зубной сосочек вырабатывать одонтобласты, которые образуют дентин. По мере того, как одонтобласты откладывают дентин, они побуждают амелобласты к формированию эмали.
После первоначального формирования коронки тонкий слой эпителия эмалевого органа, известный как корневое влагалище Хертвига, разрастается у верхушки корня зуба. Это эпителиальное расширение позже становится фрагментированным, но оставляет после себя небольшие гнезда эпителиальных клеток, известные как остатки Малассеза в пространстве периодонтальной связки. Они явлляются источником эпителия для большинства периапикальных (радикулярных) кист, но не вызывают какие-либо одонтогенные новообразования, за исключением плоскоклеточной одонтогенной опухоли.
Причины заболевания
Уже исходя из классификации становится понятно, что опухоли появляются в тканях ротовой полости по самым разным причинам. Среди основных провоцирующих факторов:
- Поражение твердых зубных тканей. Невылеченный кариес, пародонтит, пульпит — все это болезни, при которых болезнетворные агенты проникают в пародонт через незапломбированные корневые ходы.
- Воспаление зоны, примыкающей к области локализации кисты. Достаточно часто выясняется, что доброкачественная опухоль сформировалась после гайморита, воспаления десен. Это происходит потому, что с током крови инфекция проникает в костные ткани из гайморовых и носовых пазух.
- Травмы, ушибы, удары. Первое время после них человек может ничего не замечать. Но позже появляется ноющая боль, указывающая на наличие проблемы.
Очень редко врачам приходится проводить лечение врожденных кист. Не установлено, почему они возникают.
Причины возникновения радикулярной кисты
Развитие радикулярной кисты в большинстве случаев вызвано инфекционно-воспалительным процессом. Организм формирует кистозное образование, чтобы изолировать очаг инфекции. Воспалительный процесс начинается по причине:
- застарелого невылеченного кариеса;
- пульпита;
- гранулематозного периодонтита (через время гранулемы преобразуются в кисты);
- травмы зуба или челюсти;
- перенесенного инфекционного заболевания (ангины, отита, гайморита);
- сниженного иммунитета;
- неправильного прикуса;
- осложнений при прорезывании зубов мудрости.
Симптомы заболевания
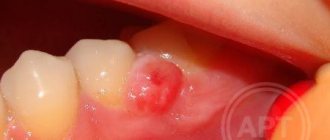
В первые дни развития патологии субъективная симптоматика отсутствует. Но, чем больше становится киста, тем сильнее и ярче она о себе заявляет. Тогда в районе десны может сформироваться подобие флюса. На первых порах выпячивание не болит во время пальпации и почти не беспокоит пациента.
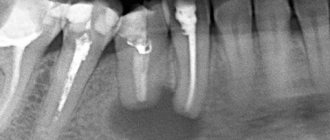
На ортопантомограмме доктор наблюдает полость сферической формы с четко очерченными контурами. На рентген-снимке можно разглядеть корень пораженного зуба с воспаленным периодонтом.
В запущенных случаях, когда внутри полости скапливается большое количество гнойных масс, у пациента возникают такие же симптомы, как при остеомиелите. Тогда объем опухоли увеличивается. Десна отекает, становится очень болезненной. Периодически в ее стенке появляется небольшое отверстие, через которое выделяется гной.
Лечение
Лечение радикулярной кисты исключительно хирургическое. Тактику оперативного вмешательства выбирают в зависимости от стадии и особенностей течения заболевания.
Первая методика — это цистотомия. Такое лечение целесообразно в случаях, когда патологический очаг имеет внушительные размеры, либо имеет место деструкция гайморовой пазухи. В проекции кисты делается разрез слизистой полости рта и надкостницы, в кости делается отверстие. Это позволяет получить доступ в полость. Извлекается все содержимое кисты, производится антисептическая обработка и укладывается тампон, пропитанный йодоформом. Успех операции зависит от качества ревизии кистозной полости. Если содержимое и некротизированные ткани были полностью удалены, рецидива не наблюдается. К недостаткам такого лечения можно отнести длительный реабилитационный период после операции. Тампон, установленный во время операции через неделю нужно сменить на новый, а к стоматологу придется регулярно ходить на перевязки.
Вторая тактика, которая успешно используется при лечении радикулярных кист — это цистэктомия. Если при цистотомии оболочка не затрагивается, при этой методике образование радикально удаляется вместе с капсулой. Данная тактика используется для лечения небольших кист, при незначительном разрушении костной ткани. В послеоперационном периоде необходимо полоскание ротовой полости растворами антисептиков и профилактические визиты к стоматологу для контроля за состоянием.
В ряде случаев хирургическое лечение радикулярной кисты сочетает обе методики. Грамотный стоматолог-хирург после обследования пациента всегда выберет оптимальную для конкретного пациента тактику лечения.
В процессе операции важно соблюдение правил асептики и антисептики. Это позволяет снизить риск послеоперационных осложнений. Цель хирургического вмешательства — удалить очаг инфекции из организма. От того, насколько тщательно будет удалено патологическое содержимое кисты, зависит дальнейшее состояние пациента. Стоматолог учитывает эти нюансы и проводит лечение радикулярной кисты, которое не дает заболеванию ни единого шанса на рецидив.
Как лечат
В большинстве случаев при кисте не обойтись без хирургической операции. Только в незапущенных случаях удается избавиться от опухоли путем ее вскрытия и дренирования.
Операции, проводимые при заболевании, называются цистэктомия и цистотомия. Они обе заключаются в удалении образования. Но в первом случае его убирают полностью, а во втором – иссекают только переднюю стенку.
Главная цель стоматолога-хирурга, сохранить зуб, растущий в области нахождения новообразования. К сожалению, удается это не всегда. Так, если зубной корень погружен в полость кисты более чем на 60% своей длины, показано экстренное удаление. Такая единица уже не может быть функциональной. Вскоре после иссечения опухоли она все равно расшатается и выпадет.
Поэтому очень важно не запускать заболевание. Учитывая, что оно долгое время может никак себя не проявлять, важно ежегодно проходить профильный осмотр в стоматологическом кабинете. Это увеличит шансы на успешную раннюю диагностику.
Как диагностируют одонтогенные кисты?
Ведущим методом выявления одонтогенных кист служит рентгенография, которая способна визуализировать кисты челюсти на ранней стадии их развития. На рентгенологическом снимке кисту выделяет наличие четких границ, а само образование дает характерную тень круглой или овальной формы, погруженную в пазуху корня зуба.
Также помогает распознать одонтогенные кисты ультразвуковое исследование.
Как уже говорилось, ярко выраженные симптомы характерны для поздней стадии развития патологического образования, поэтому диагностировать кисту на начальной стадии, опираясь только на симптомы, сложно.
Окончательный диагноз устанавливают на основании гистологического исследования. Важно дифференцировать одонтогенную кисту от других патологий (аденоматоидной одонтогенной опухоли, амелобластной фиброодонтомы и кальцифицирующей эпителиальной одонтогенной опухоли).
Метод компьютерной томографии в диагностике кист челюсти широко используется для подтверждения наличия кальцификатов вдоль стенки кисты, также крошечных пятен, которые обычно не находят при рентгенографии. Кроме того, компьютерная томография необходима на этапе хирургического планирования.
Что будет, если не лечить
Несмотря на то, что острая симптоматика при описываемом диагнозе у большинства пациентов отсутствует, разрастание полости может приводить к очень неприятным и даже опасным для здоровья последствиям. Имеются в виду:
- сепсис;
- флегмона;
- преждевременное расшатывание и выпадение одного или нескольких зубов;
- воспалительное поражение тканей надкостницы;
- формирование злокачественного опухолевого новообразования по причине перерождения клеток;
- остеомиелит;
- частое появление свищей;
- высокий риск перелома.
Все эти последствия являются небезобидными, поэтому так важно обнаружить патологию в самом начале ее развития.
Что можно сделать, чтобы избежать болезни
Снизить вероятность развития заболевания можно, следуя несложным правилам:
- Чистить зубы дважды в день. Использовать во время проведения гигиенических процедур качественную щетку и пасту. Не забывать о роли стоматологических ополаскивателей и зубной нити.
- Раз в год удалять зубной камень в стоматологическом кабинете с помощью ультразвукового скалера. Профессиональная гигиена является лучшей профилактикой большинства стоматологических недугов.
- Сбалансированно и правильно питаться. Кушать меньше сладостей. Употреблять много свежих фруктов и овощей.
- Раз в год проверять здоровье зубов. Посещать врача нужно, даже если ничего не беспокоит.
- Всегда выполнять назначения врача-стоматолога.
- Избегать травматических поражений лица. В случае занятия потенциально опасными видам спорта, всегда надевать специальную защитную экипировку.
Киста челюсти — это опасная опухоль. Изначально она является доброкачественной, но при создании определенных условий может становиться злокачественной. Благо, происходит это крайне редко.
Если новообразование будет расти очень быстро, возможен даже перелом челюсти. Не стоит доводить до такого. Лечение обязательно должно быть своевременным и грамотным.
Реабилитационный период и профилактика кисты зуба
Ввиду того, что киста представляет собой воспалительный инфекционный процесс, лекарственная терапия в обязательном порядке включает в себя приём антибиотиков, которые подбираются лечащим врачом. В роли компенсирующих медикаментов выступают витаминные комплексы и иммуномодуляторы. Лечение кисты зуба лекарственными препаратами проводится одновременно с удалением кисты.
Основные способы избежать возникновения заболевания – регулярно посещать стоматолога и тщательно следить за гигиеной полости рта. В профилактических целях можно периодически делать полоскания настоями и отварами – к примеру, алоэ, календулой, шалфеем. В сочетании со строгим следованием рекомендациям врача-стоматолога и своевременным избавлением от хронических заболеваний носоглотки это обеспечит здоровье зубов на годы.
Также надо ясно понимать, что киста на корне зуба относится к числу серьёзных и сложных заболеваний, для лечения которого требуется время и высокая квалификация хирурга. Только это гарантирует отсутствие осложнений: повторного инфицирования, возникновения абсцесса, пульпита или свища, повреждения соседних тканей и зубов.