Бородавки – это кожные новообразования в виде узелков или сосочков. Это самая распространённая патология кожи, которая встречается более чем у 90% населения планеты. Бородавки могут появляться у любого человека, в любом возрасте, абсолютно на всех участках кожи, начиная от лица и заканчивая ступнями ног. Заболевание часто заразно, всё зависит от иммунной системы человека.
СТОИМОСТЬ ЛЕЧЕНИЯ БОРОДАВОК В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ
| Цена удаления бородавки | от 500 руб. |
| Прием дерматолога | 1000 руб. |
| Дерматоскопия | 500 руб. |
| Звоните бесплатно: 8-800-707-1560 *Клиника имеет лицензию на оказание этих услуг | |
От чего появляются бородавки
Содержание статьи
Бытует распространённое мнение, что прикосновение к лягушке вызывает появление бородавок. Это заблуждение. Возбудитель заболевания, следствием которого становится образование бородавок — папилломавирусная инфекция. Согласно статистическим данным этой инфекцией вызваны около 20% всех раковых заболеваний.
Риск заражения ВПЧ значительно повышается:
- при использовании предметов чужих предметов личной гигиены и предметов общего пользования;
- в общественных местах (бассейн, баня и т.д.), особенно при хождении там босиком;
- при наличии повреждений кожи;
- при повышенной потливости рук и ног;
- при контакте с заражённым человеком (рукопожатие, половой контакт и т.д.);
- при ходьбе в тесной дискомфортной обуви, провоцирующей трение кожи стопы;
- при пользовании нестерильными инструментами (в косметологическом салоне и т.д.).
Инфекция может находиться в организме человека от 3 до 6 месяцев, никак себя не проявляя. Её «активатор» и косвенный виновником появления бородавок — ослабление иммунитета.
Причины появления
«Из-за чего появляются кондиломы?» — вопрос, волнующий пациентов с подобной проблемой. Пути заражения кондиломами – половые незащищенные контакты. Причем, это бывают традиционные интимные связи, а также оральные, анальные и гомосексуальные отношения. Дети получают заболевание от больных женщин во время движения по родовым каналам. Не стоит халатно относиться и к бытовым способам заражения. Не нужно рисковать и пользоваться личными вещами других людей, особенно банными принадлежностями (мочалкой, полотенцем, сланцами и т.п.) Кондиломы активизируются под воздействием некоторых факторов:
- беспорядочный незащищенный секс;
- раннее начало интимных отношений;
- половые контакты с партнерами с кондиломами или с носителями ВПЧ;
- снижение иммунных способностей организма;
- перенесенные заболевания половых путей;
- частые стрессы, авитаминоз;
- неряшливость и несоблюдение правил личной гигиены.
Появление остроконечных кондилом часто связывают с ВПЧ. Папилломовирусная инфекция представляет большую опасность для развития онкологических заболеваний. Кондиломы такой этиологии являются объектом изучения и лечения врачами разной специализации: у женщин – гинекологами, у мужчин – урологами. Если расположение кондилом приходится на область ануса, то ведет пациентов проктолог. Об остроконечных кондиломах следует консультироваться обязательно, ведь развитие болезни может протекать самым разным образом – от самоизлечения до перерождения кондилом в злокачественные образования. У специалистов ЦМ «Глобал клиник» накоплен положительный опыт в решении таких проблем, поэтому обращение в клинику – обязательное условие для успешного лечения пациента.
Всегда ли бородавки опасны?
Большинство бородавок абсолютно безвредны и теоретически могут исчезнуть через несколько недель или максимум месяц. Пациентов в этом случае беспокоит скорее серьёзный косметический дефект, доставляющий психологический дискомфорт и мешающий вести полноценный образ жизни.
Часто бородавки безболезненны, если только не находятся на подошвах ног или в другой части тела, подверженных ударам и постоянным контактам. Но бывают случаи возникновения зуда и неприятных ощущений в зоне поражения.
Но как было сказано выше, бородавки имеют вирусную природу, поэтому рассчитывать на то что новообразование пройдет само или всю жизнь не будет беспокоить нельзя. Любую бородавку нужно показать дерматологу, и если он посчитает нужным, удалить одним из безопасных методов.
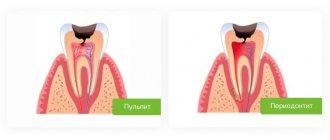
Как лечить гнойник на десне?
Если появился гнойник или свищ, то рассчитывать на то, что ситуация разрешится сама по себе, не стоит: необходимо записываться на прием к зубному врачу. Лечение гнойника на молочном зубе и коренном будет отличаться.
Появление гнойника на молочном зубе свидетельствует о воспалении периодонта. Такие зубы подлежат удалению, поскольку воспалительный процесс в верхней части корня, сопровождающийся образованием гноя, вполне может испортить коренной зуб, который в скором времени прорежется на месте молочного. Это происходит по той причине, что корни временных зубов располагаются рядом с зачатками коренных зубов. Болезнетворные бактерии и инфекция также могут попасть в лимфатические узлы, находящиеся под челюстью, вызвав их воспаление. Возникновение свища означает, что в рот постоянно будет просачиваться гной, который может стать причиной развития тонзиллита, так как миндалины будут заселены инфекцией. Различные простудные заболевания у ребенка – прямое следствие гнойника на зубе. Также не стоит забывать, что токсины, образующиеся в области воспаления, обязательно попадут в кровь: итогом этого могут стать аллергические реакции, астма и иные серьезные общесоматические болезни.
Если речь идет о гнойнике на коренном зубе, то здесь требуется обыкновенное лечение, проводимое взрослым людям (при условии, что зуб поврежден не кардинально и его ещё можно спасти от удаления).
Обнаружив у ребенка гнойник, нельзя пытаться вылечить его своими силами. В интернете легко можно найти немало советов на тему того, как снять воспаление, но никакие полоскания и даже прием мощных антибиотиков не смогут ликвидировать воспалительный очаг, располагающийся у корня зуба. Тем более, бесполезно надеяться на то, что зуб поболит и перестанет. Лопнувшая шишка (такое часто бывает) свидетельствует лишь о небольшой передышке, при которой, между тем, бактерии всё равно продолжат попадать в кровь и разноситься по всему организму. Подобная ситуация может обернуться серьезной проблемой при имеющихся у ребенка заболеваниях органов дыхания, сердца и других внутренних органов.
Нередко стоматологи предлагают оставлять зубы, возле которых идет воспалительный процесс, уговаривая родителей маленького пациента провести процедуру серебрения. Доводы за отказ от удаления могут быть приведены весьма весомые: и возможные проблемы с дикцией, и болевые ощущения при проведении операции по удалению. Однако такие зубные врачи пренебрегают информацией, содержащейся в каждом учебнике по стоматологии, где ясно сказано, что молочный зуб с гнойным очагом должен быть обязательно удален. Серебрение лишь усложнит ситуацию, а неликвидированный воспалительный процесс может привести к астме, тонзиллиту и даже диабету: по сравнению с этими болезнями временные проблемы с дикцией покажутся сущей ерундой.
Но образование гнойника можно предотвратить, причем сделать это несложно – достаточно приучить ребенка соблюдать гигиену полости рта. В раннем возрасте ребенок не может адекватно отвечать за свои действия, в том числе касающиеся и ухода за полостью рта, зубами и деснами, поэтому ответственность за процедуру целиком и полностью лежит на его родителях, которые должны контролировать, как и когда ребенок чистит десны и зубы. Именно родители должны купить наиболее эффективную детскую пасту, гарантирующую максимальную защиту от кариеса.
Как распознать бородавки: симптомы и признаки
Неопытный человек может спутать бородавки с другими кожными новообразованиями, например, родинками, мозолями, меланомами.
Основные отличия бородавок от родинок:
- родинки имеют тёмный или чёрный оттенок, бородавки же – светлый;
- бородавки плотно срастаются с кожей, родинки – отдельные структуры, будто приклеенные к телу;
- родинки мягкие и гладкие на ощупь, бородавки жёсткие, твёрдые и шершавые.
Отличить бородавку от мозоли также просто. При надавливании на нарост возникнут болезненные ощущения, а в случае отшелушивания под ним будут видны следы кровоизлияний. Под мозолью же – новая нежная кожа.
Отличить бородавку от меланомы можно по цвету и форме. Для этого опасного заболевания характерны неоднородные красные и чёрные оттенки, разрастание и неровный контур.
Дерматологу нетрудно установить правильный диагноз с помощью визуального осмотра. Но хороший специалист не будет довольствоваться только простым осмотром. Он обязательно воспользуется специальным увеличивающим прибором — дерматоскопом. Если есть подозрения на патогенный процесс, потребуется соскоб поверхностного слоя.
В случае аногенитальных бородавок (расположение вокруг ануса и на гениталиях) необходима консультация гинеколога или проктолога.
Обыкновенные (простые, вульгарные) бородавки
Обыкновенные бородавки это плотные сухие наросты, характеризующиеся неравномерной и шероховатой поверхностью на ощупь, переменным размером и округлой формой. Они выглядят, как жёсткий ороговевший пузырёк диаметром до 1 см, значительно возвышающийся над поверхностью кожи.
Поверхность обыкновенных бородавок часто покрыта бороздками и выступами, из-за чего новообразование отдалённо напоминает цветную капусту или ягоду малины с чёрными точками внутри.
Это наиболее распространённый вид бородавок, составляющий до 70% всех подобных кожных новообразований. Простые бородавки могут возникнуть на коже абсолютно в любом возрасте, однако чаще всего они поражают детей и молодых людей. Это связано с тем, что у них более слабый иммунитет, чем у взрослых.
Обычные бородавки, как правило, появляются на руках (пальцах и тыльной стороне кистей), коленях и локтях, иногда – на лице или стопах, крайне редко – на слизистой оболочке рта.
Рядом с крупной «родительской» бородавкой может образовываться россыпь мелких наростов. Молодые новообразования обычно сохраняют телесный цвет, со временем они приобретают грязноватый серый или серовато-бурый оттенок, реже – жёлтый или розоватый. Это обусловлено их неровной пористой поверхностью, скапливающей в себе грязь.
Вульгарные бородавки обычно не причиняют беспокойства: не вызывают неприятных симптомов, не болят и не чешутся. Однако могут вызывать болевые ощущения, если находятся в зонах, подверженных ударам или контактирующих с одеждой. Наросты могут со временем самоизлечиться, особенно если возникли в детском возрасте.
Причины образования папиллом во рту и возможные места их локализации
Появление всех видов папиллом связано с заражением пациента вирусом папилломы человека (ВПЧ). Распространенность этого вида вирусного агента очень высока и достигает в некоторых странах 90% населения. При этом не всегда носительство ВПЧ сопровождается формированием кожных новообразований. Вирус способен длительное время оставаться в латентном состоянии, не проявляясь вовсе. Образованию папиллом способствуют такие факторы как снижение иммунитета, наличие вредных привычек, неполноценное питание и гормональный дисбаланс.
Науке известны более 100 типов вируса папилломы человека. От вида ВПЧ напрямую зависит локализация новообразования. Папилломы во рту, покрывающие поверхность слизистой оболочки, вызывает ВПЧ 13 и 32 типа, поражая при этом различные участки ротовой полости:
- Папилломы на языке. Язык чаще всего подвергается эпителиальной гиперплазии, что проявляется обычно формированием мелкой зернистости или единичных бугорков слизистой оболочки языка. В первом случае, множественные мелкие наросты ощущаются как неприятная шероховатость поверхности, в то время как второй вид новообразования, являясь достаточно крупным, часто травмируется и причиняет своему обладателю не только дискомфорт, но и болевые ощущения.
Папилломы на языке обычно появляются в области кончика или боковых частей органа. Нередким явлением можно считать также папиллому под языком. Корень органа реже всего страдает от подобных наростов. Цветовые характеристики папилломы варьируют от светло-розовых до ярко-красных.
- Папиллома в горле. Папилломы в горле могут длительное время оставаться не диагностированными, так как они обычно не вызывают выраженных болевых ощущений у пациента. Обладатели таких новообразований слизистой оболочки отмечают несущественный дискомфорт и першение в горле, которому не придают значения.
В случае увеличения папилломы в размере, она может препятствовать нормальному приему пищи и даже менять голос своего обладателя, делая его более приглушенным. Сам нарост обычно выглядит как мягкий белесый или разовый бугорок, имеющий шероховатую поверхность. Особенно часто встречаются папилломы на миндалине.
- Папиллома гортани. Одна из самых неприятных разновидностей локализации новообразований. Дело в том, что формирование папиллом гортани препятствует процессу дыхания, что может привести к острой гипоксии. Особенно такое явление характерно для маленьких детей, которые не могут четко сформулировать жалобы на затруднения дыхания.
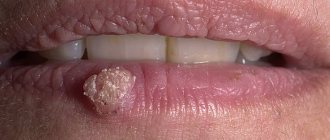
- Папиллома на губе. Подобный эпидермальный нарост обычно доставляет больше неприятностей с точки зрения эстетики, чем физиологии. Однако чрезмерное разрастание новообразования повышает риск его травматизации во время еды или активной мимики.
- Папиллома на десне. Обычно отличается отсутствием симптомов, и каких-либо болевых ощущений. Если папиллома на десне образовалась на незаметном для самого пациента месте. Она может быть выявлена только при посещении стоматолога.
Подошвенные (шипицы) бородавки
Подошвенные бородавки – разновидность вульгарных. Проявление заболевания наиболее часто наблюдается у детей и в возрасте 20-30 лет. Из всех кожных бородавок подошвенная встречается в 30%.
Бородавки на подошвах проявляются в виде жёстких округлых уплотнений с сосочками в середине. Внутри бородавки видны характерные чёрные точки – множество мелких тромбированных капилляров. По краям небольшой валик ороговевшей кожи. Видимая часть, возвышающаяся над поверхностью кожи всего на 1-2 мм, может достигать 2 см в диаметре и составляет лишь четверть от общего размера подошвенной бородавки, которая в основном образуется в глубоких слоях эпителия (кожи).
Внешне шипица напоминает мозоль. Дифференцировать (отличить) подошвенную бородавку от мозоли позволяет видимое прерывание кожного рисунка в соответствии с бородавкой.
Этот вид новообразования обычно поражает стопы (подошву, по бокам и на пальцах), реже – ладони. На коже они появляются как небольшие белесые точечные кожные повреждения, иногда зудящие. Со временем их поверхность грубеет и изменяет цвет – от жёлтого до темно-коричневого.
Сами по себе подошвенные бородавки не представляют угрозы здоровью, однако при ходьбе доставляют человеку значительный дискомфорт, вызывают болезненные ощущения, причём часто усиливающиеся, и даже могут кровоточить. Это обусловлено местоположением новообразования и специфике его роста. Поскольку шипица растёт вовнутрь, вес тела при ходьбе сдавливает болевые рецепторы.
Инкубационный период заболевания составляет от нескольких дней до нескольких лет. Инфекция попадает в организм и переходит в режим ожидания благоприятной обстановки для активации. Подошвенная бородавка в 50% случаев регрессирует без лечения. Но длится этот процесс от 8 месяцев до полутора лет.
Без лечения подошвенные бородавки будут увеличиваться и размножаться, вплоть до происхождения больших скоплений новообразований. Это может привести даже к временной потере работоспособности человека из-за нестерпимой боли, препятствующей ходьбе.
Основываясь на характеристиках поражения и их локализации, подошвенные бородавки делятся на 3 типа:
- простая;
- околоногтевая;
- мозаичная.
Околоногтевые подошвенные бородавки
Околоногтевые бородавки представляют собой небольшие шероховатые образования с трещинами на поверхности, располагающиеся на руках и ногах человека, а именно около ногтевой пластины или глубоко под ней. Внешне напоминают головки цветной капусты.
Они могут быть плоскими, остроконечными или иметь форму полусферы. Как правило, околоногтевые бородавки серые, но бывают и телесного цвета. Они не слишком плотные, как простые подошвенные, но имеют довольно глубокий корень.
Этим заболеванием страдают преимущественно дети и молодые люди. Основной фактор заражения инфекцией — кожные микротравмы вокруг ногтя. В особой зоне риска находятся любители грызть ногти и гладить бездомных животных, а также люди, неаккуратно удаляющие кутикулу, использующие не продезинфицированные инструменты и работающие в воде без использования перчаток.
Такая разновидность новообразований не представляет угрозы здоровью человека, преимущественно она являет собой лишь косметический дефект. Околоногтевые подошвенные бородавки не доставляют дискомфорта или болезненных ощущений при надавливании. Однако бородавка под ногтем не такая безобидная — со временем новообразование провоцирует истощение ногтевой пластины и её дальнейшее разрушение.
Кроме того, через трещины на поверхности наростов, которые легко образовываются при частой работе руками, попадают различные бактерии и вирусы, провоцируя повторное инфицирование. Также при росте бородавок трещины могут вызывать болезненность. Часто утрачивается кутикула и формируется склонность к её воспалению (паронихия).
Удаление новообразования необходимо, чтобы остановить размножение наростов, которые легко переходят на здоровые пальцы. Локализация бородавки под ногтевой пластиной очень осложняет лечение и удаление. При появлении в детстве или юношестве она может устраняться самостоятельно.
Мозаичные подошвенные бородавки
Мозаичные бородавки – это особая разновидность новообразований. Они представляют собой бляшки, так называемые кластеры, сформировавшиеся в результате слияния множества маленьких плотно прижатых друг к другу подошвенных бородавок. Расположение бляшек напоминает мозаику (отсюда и их название).
Это образование обычно наблюдается в небольшой и локализованной области. Оно может достигать в диаметре около 6-7 см. На ранних стадиях развития мозаичные бородавки выглядят как чёрные мелкие проколы. По мере развития они приобретают вид белой, желтоватой или светло-коричневой цветной капусты, с тёмными пятнами посередине. Эти пятна образуются из-за тромбированности кровеносных сосудов.
Такой тип бородавок встречается довольно редко. Обычно они поражают руки или подошвы ног, особенно часто встречаются под пальцами ног. В отличие от простых подошвенных бородавок, мозаичные бородавки практически не вызывают болезненных ощущений при ходьбе, потому что они более плоские и располагаются поверхностно.
Мозаичные бородавки очень заразны. Они трудно поддаются лечению из-за множественности очагов вирусной инфекции. Успешности лечения способствует его своевременное начало. Как правило, мозаичные наросты склонны к рецидиву даже после хирургического удаления.
Плоские (ювенильные) бородавки
Плоские бородавки – довольно распространённый тип новообразований и наименее проблематичный. Они представляют собой небольшие линзовидные повреждения (несколько мм в диаметре) или гладкие папулезные повреждения. Могут расти как поодиночке, что довольно редко, так и в большом количестве, близко расположенными друг к другу.
Выделяют несколько стадий заболевания:
- лёгкая – одна и несколько безболезненных бородавок;
- средняя – от 10 до 100 безболезненных наростов;
- тяжёлая – более 100 новообразований.
Если они локализуются в местах, на которые приходится избыточное давление (трение об одежду, обувь и т.д.), то вызывают болезненные ощущения.
Плоские бородавки легко идентифицируются и имеют белый, коричневый, желтоватый или розовый оттенок, подобного цвету мяса. Они имеют размер булавочной головки и, по сравнению с другими типами бородавок, более гладкие и плоские. Фактически, в точке, где развивается плоская бородавка, кожа слегка поднимается (на высоту около 5 мм), образуя своего рода поднятую круговую область.
Обычно новообразования возникают на лице, коленях, локтях, спине, ногах и руках (особенно на пальцах). Жертвами этого заболевания становятся люди абсолютно любого возраста. Но наиболее часто оно касается детей и подростков (есть у 20% школьников), откуда и второе название бородавок – ювенильные.
В близкообщающейся группе школьников 80% проявляют резистентность (устойчивость) к вирусу. У взрослых способствуют размножению новообразований раздражение и воспаление после бритья.
Инкубационный период инфекции может длиться до 8 месяцев. Преимущественно заболевание представляет собой лишь косметический дефект. Ювенильные бородавки безболезненны за исключением случаев механического давления или повреждений, иногда могут вызывать зуд, но при этом чрезвычайно заразны.
Вирус практически не передается через предметы общего пользования, основной путь заражения – кожный контакт. Плоские бородавки настолько легко размножаются, что достаточно дотронуться здоровой части тела, чтобы вызвать рождение нового образования.
Особенность этого типа бородавок в том, что в большинстве случаев лечение не требуется: они могут исчезнуть так же внезапно, как и появились, особенно у детей. У взрослых болезнь нужно лечить, при этом вирус очень устойчив к медикаментозному лечению.
Почему возникает гнойник?
Причин образования шишки (свища, опухлости) может быть много, но наиболее часто встречающаяся из них – незамеченный или проигнорированный кариес. Далеко не все дети соблюдают гигиену полости рта и правильно питаются, и не все родители тщательно контролируют это, что и становится причиной появления кариозных образований на одном или сразу на нескольких зубах.
Если кариес не пытаться лечить, то он разовьется в пульпит, выйдя за область зуба и затрагивая верхнюю часть корня. Как правило, шишка возникает как раз возле того зуба, у которого воспален корень. Обычно шишку можно заметить около зуба с кариесом или с давно или некачественно поставленной пломбой; еще одна часто встречающаяся причина её появления – полученная при сильном ударе или случайном падении травма, которая и может спровоцировать начало воспалительного процесса.
Этапы развития гнойника:
- В результате кариеса инфекция проникает в пульпу, затрагивая верхушку корня.
- Около верхней части корня начинает образовываться гной.
- Гнойные образования попадают под слизистую десны.
- Появляется киста, снаружи выглядящая как небольшая шишка.
Самый главный симптом гнойника — мягкая и болезненная даже при слабом надавливании припухлость.
Иногда из-за переизбытка гноя шишка под давлением может лопнуть, и тогда появляется свищ – небольшая дырка в десне, соединяющееся с помощью с очагом воспаления, находящегося в верхней области корня. Особенностью свища является постоянное выделение гнойных образований.
Если воспаление по каким-то причинам уменьшается, свищ может закрыться сам собой. Однако, когда иммунитет ребенка снизится и вновь начнется воспалительный процесс, сопровождающийся гноеобразованием, появление свища не заставит себя долго ждать.
Аногенитальные бородавки (кондиломы)
Среди заболеваний, передающихся половым путем, аногенитальные бородавки встречаются особенно часто. Они представляют собой плоские и вытянутые новообразования или упругие эластичные наросты в виде цветной капусты или петушиного гребня. Такие бородавки достигают 1-1,5 см и окрашены в серый, розовый или телесный цвет.
Обычно этот тип новообразований передаётся половым путём: во время вагинального/анального секса или даже просто через контакт с интимными областями без проникновения. После орального секса бородавки могут возникнуть на слизистых оболочках ротовой полости, в глотке, на голосовых связках или трахее. Такие наросты называются пероральными, или острыми, кондиломами. В редких случаях инфицирование происходит через контактно-бытовой путь или от матери новорождённому.
По внешнему виду и структуре выделяют несколько типов генитальных бородавок:
- Остроконечные – неплотные полипы розового, телесного или красного цвета, на ножке или широком основании, напоминающие цветную капусту. Могут возникать как индивидуально, так и в виде множественных скоплений. Остроконечные кондиломы склонны к быстрому размножению;
- Папиллярные – округлые гладкие наросты без ножки, возвышающиеся над поверхностью кожи на несколько миллиметров;
- Кератотические – очень плотные, утолщённые образования, значительно выступающие над кожей. Обычно поражают большие половые губы женщины;
- Гигантские (кондиломы Бушке-Левенштейна) – редко встречающаяся разновидность бородавок. Они склонны к стремительному росту, сопровождающемуся разрушением окружающих тканей. В крайне редких случаях гигантская кондилома перерождается в злокачественную форму;
- Плоские – образуются как поодиночке, так и в виде множественных скоплений. Симптоматика практически отсутствует, иногда может возникать зуд и выделения. Зоной поражения плоских наростов является слизистая влагалища и шейка матки у женщин.
Появлению аногенитальных бородавок и ухудшению их состояния часто сопутствуют другие заболевания, передающиеся половым путем (уреаплазмоз, трихомониаз, хламидиоз и т.д.). Обезопасить себя или партнёра от инфицирования с помощью презерватива невозможно, поскольку в этом случае он неэффективен. Необходимо полностью отказаться от интимных отношений до полного излечения.
Аногенитальные бородавки встречаются одинаково часто у людей обоих полов, несущих активную половую жизнь (обычно от 20 до 25 лет). Инкубационный период этого заболевания варьируется от трех недель до девяти месяцев и составляет в среднем около трех месяцев.
У мужчин кондиломы чаще встречаются на крайней плоти, мошонке, внутри уретры и на половом члене. Они могут быть локализованы вокруг ануса и прямой кишки, особенно у гомосексуальных мужчин. У женщин бородавки появляются в основном на уровне вульвы, стенки влагалища, шейки матки и промежности; уретра и анальная область также могут быть поражены.
Генитальные бородавки чаще встречаются у пациентов с ослабленным иммунитетом. Скорость роста варьируется, но беременность, иммуносупрессия (угнетение иммунной системы), выделения из уретры, влагалища или прямой кишки, скопление смегмы или мацерация кожи (естественный процесс набухания эпидермиса (слоя кожи) при длительном контакте с жидкостью) могут ускорить рост и распространение бородавок.
Характерные симптомы заболевания:
- сильнейший зуд в месте локализации нароста;
- болезненные и дискомфортные ощущения;
- жжение;
- боль во время и после полового акта;
- ощущение инородного тела;
- проблемы с дефекацией при расположении бородавки в районе ануса;
- кровотечение при повреждении кондиломы.
В большинстве случаев аногенитальные бородавки доброкачественные, но могут дегенерировать в карциному. По этой причине, чтобы предотвратить рак, кондиломы, независимо от их положения, формы и размера, всегда подвергаются удалению.
Аногенитальные бородавки обычно диагностируются клинически. От типичных боковых кондиломов вторичного сифилиса их отличает морфология, но в любом случае необходимо проведение серологических тестов на сифилис в начальной фазе и через 3 месяца. Для исключения карциномы требуется биопсия, ее обязательно проводят в случае кровотечения, изъязвления или постоянных бородавок.
Эндоцервикальные и анальные бородавки могут быть визуализированы только путем кольпоскопии и аноскопии. Применение раствора 3-5% уксусной кислоты в течение нескольких минут перед кольпоскопическим исследованием вызывает изменение цвета нароста на белый, улучшая визуализацию и обнаружение небольших бородавок.
Рецидиву аногенитальных кондилом способствуют:
- беспорядочные половые связи;
- несоблюдение личной гигиены;
- установка внутриматочной спирали, прерывание беременности хирургическими травматичными методами или прочие медицинские манипуляции.
Эта разновидность бородавок опасна рядом осложнений:
- Отсутствие тщательной интимной гигиены или раздражение наростов вследствие постоянного трения о нижнее бельё приводит к изъязвлению наростов секрецией гнойных выделений с неприятным запахом;
- При отсутствии своевременного лечения генитальные бородавки склонны к нагноению;
- Отсутствие терапии приводит к образованию большого количества бородавок. В особо запущенных случаях не остаётся даже небольшого участка здоровой кожи;
- При наличии аногенитальных бородавок наблюдается сильное снижение иммунитета, что связано с восприимчивостью человека к любому инфекционному заболеванию. В случае, если пациент уже имеет хроническое воспалительное заболевание (в частности, органов малого таза), оно обязательно усугубляется;
- Угроза перерождения в злокачественную форму.
Вирус папилломы человека: симптомы и лечение
Существует около 200 различных типов ВПЧ, из которых более 40 могут инфицировать гениталии, рот и горло. Большинство людей, инфицированных ВПЧ (Вирус папилломы человека), не знают, что они инфицированы. Некоторые типы вызывают общие бородавки, когда они поражают кожные покровы. Другие типы являются причиной заболеваний, передающихся половым путем. На самом деле, ВПЧ является наиболее распространенным заболеванием, передающимся половым путем.
Вирус папилломы человека (ВПЧ) может вызвать серьезные проблемы со здоровьем, включая генитальные заболевания и некоторые виды рака.
У большинства людей, которые вступают в половой контакт и заражаются ВПЧ, не развивается никаких симптомов. Большинство инфекций, вызванных ВПЧ, в течение двух лет переходят в спящее состояние. Но в некоторых случаях инфекция вызывать долговременные проблемы. К таким проблемам относятся рак шейки матки у женщин, рак полового члена у мужчин, у обоих полов некоторые виды рака прямой кишки и рак ротоглотки (рак носоглотки, языка и миндалины).
Раньше рак носоглотки был связан с курением или злоупотреблением алкоголем. Сегодня рак полости рта и носа, связанный с курением и алкоголем, встречается гораздо реже, тогда как HPV рак резко возрастает. Прогнозируется, что к 2022 году связанные с ВПЧ раковые заболевания во рту и глотке будут развиваться чаще, чем рак шейки матки. К сожалению, рак полости рта и ротоглотки чаще всего невидимы для пациента, при условии ранней стадии развития с минимальными симптомами. Вот почему основная цель стоматолога или хирурга состоит в том, чтобы исключить или подтвердить этот диагноз. Как и в случае других случаев рака, о которых вы знаете, таких как опухоль шейки матки, кожи, простаты, толстой кишки и груди, правильный диагноз является единственным фактором эффективного лечения на ранних стадиях развития.
На первом этапе проводится полное обследование ЛОР-врачом, включая анализ истории болезни (симптомы, продолжительность симптомов, учитывается профессия пациента, семейное положение и т.д.). Затем следует первичный осмотр с обследованием носа, рта, горла, пальпации миндалин, языка. В диагностику также включается обследование шейки матки у женщин и базальное эндоскопическое исследование носоглотки гибким эндоскопом.
Если есть некоторые подозрения, мы также проводим другие тесты (анализы крови, культуры, УЗИ, КТ, МРТ и т.д.). Если есть подозрение на инфекцию ВПЧ, можно взять пробу тканей, отправить ее на гистологическое и иммуногистохимическое обследование.
Что такое ВПЧ?
Те же типы ВПЧ, которые локализуются в области половых органов, могут заразить рот и горло. Некоторые типы ВПЧ во рту, имеющие высокий риск озлокачествления, могут вызывать рак области головы и шеи. Другие типы образований ВПЧ (известные низкой вероятностью озлокачествления) приводят к появлению бородавок во рту, горле и языке. В большинстве случаев заражение ВПЧ всех типов может вызвать различные проблемы со здоровьем.
ВПЧ передается прямым контактом с кожей или слизистой оболочкой. Однако простая передача вируса от человека к человеку обычно не вызывает острых проявлений. Условия проникновения вируса в эпителий подразумевают наличие потертостей и микротравм. Люди часто заражаются при занятиях оральным сексом.
Есть ли риск
Факторы риска ВПЧ следующие:
- Повышенная сексуальная активность является фактором риска, особенно если у вас много сексуальных партнеров. Если у вас было 20 или более сексуальных партнеров, ваши шансы заразиться ВПЧ могут превышать 20%.
- Курение является фактором риска. Вдыхание табака уменьшает защиту слизистой оболочки, рот становится более чувствительным к инфекциям. Лейкоплакия полости рта (симптомы лейкоплакии представляют собой плотную, жесткую, белую, слегка приподнятую бляшку или пятно на щеке, десне или языке, а иногда и на нижней губе).
- Потребление алкоголя является фактором риска. Вы еще больше подвержены риску, если курите и пьете.
- Мужчины в большей мере подвержены оральной ВПЧ-инфекции, чем женщины.
- Возраст является фактором риска для рака ротоглотки. Эти случаи чаще встречается у взрослых.
Симптомы
ВПЧ во рту часто протекает бессимптомно, поэтому люди не знают, что они инфицированы. При этом пациенты, по незнанию, менее склонны принимать необходимые меры для ограничения распространения болезни.
В некоторых случаях возможно развитие бородавок на языке, слизистых рта или горла, но это не распространенное явление.
Некоторые типы ВПЧ могут быть преобразованы в рак полости рта и языка. При раке ротоглотки раковые клетки могут быть обнаружены на языке, миндалинах, стенках горла. Эти раковые клетки могут «расти» из ВПЧ во рту путем озлокачествления.
Как я могу уменьшить риск заражения оральной ВПЧ?
В настоящее время нет специалистов, которые бы исследовали, как можно предотвратить заражение ВПЧ. Однако вполне вероятно, что презервативы при частом и правильном применении могут значительно снизить вероятность заражения ВПЧ во время полового контакта, поскольку они действуют как препятствия и предотвращают передачу ВПЧ от человека к человеку.
Необходимо провести дополнительные исследования, чтобы понять, как передается ВПЧ (Папилломавирус человека), как можно предотвратить заражение, и кто в большей мере подвержен проблемам со здоровьем от оральной инфекции ВПЧ.
Есть ли тестирование на ВПЧ для меня, чтобы узнать, есть ли у меня оральный ВПЧ?
Пока еще нет теста для диагностики ВПЧ во рту или горле. Но если есть подозрение на поражение рта или горла, могут быть проведены гистологическое и иммуногистохимическое обследования для выявления ВПЧ и его подтипов.
Может ли вакцина против ВПЧ предотвратить рак ротовой полости и ротоглотки?
В настоящее время на рынке разработаны вакцины против ВПЧ, которые предотвращают рак шейки матки и другие менее распространенные раковые проявления. Вероятно, вакцины против ВПЧ могут также предотвратить рак ротоглотки, поскольку вакцинация предотвращает первоначальное инфицирование различными типами ВПЧ, которые могут вызывать рак ротоглотки. Однако никаких исследований не проводилось, чтобы определить, будут ли вакцины против ВПЧ предотвращать рак полости рта, рак языка и рак носоглотки.
Как происходит лечение ВПЧ во рту?
После заражения большинством типов ВПЧ должно пройти много времени, прежде чем они начнут причинять вред ротовой полости. Если в вашем рту появились бородавки, связанные с ВПЧ, то хирург может удалить их в клинике под местной или общей анестезией. Лечение оральных бородавок с помощью местной терапии может быть затруднено, поскольку рецидивы, к сожалению, очень распространены.
Врач может использовать любой из следующих способов для лечения бородавок: классическое хирургическое удаление, удаление бородавок с помощью лазера или радиочастот, криотерапия, интерферон альфа-2b (Интрон А, Роферон-А) в инъекционной форме. Обычно, если у вас есть бородавки в области горла, на языке или во рту, они могут быть удалены при помощи местного анестетика без боли.
Если вы заметили какие-либо из этих симптомов, вы знаете или думаете, что вы можете быть заражены ВПЧ, необходимо пройти обследование у ЛОР врача для уточнения диагноза.
Нитевидные (акрохорды) бородавки
Нитевидные бородавки, также известные как лицевые, – самый необычный тип таких новообразований. Они представляют собой тонкие, длинные, кистевидные ростки, которые обычно встречаются на веках и прилегающих областях, на шее, около губ и носа, реже – на ногах, в паховых складках, под молочными железами и в подмышечных впадинах.
Типичный окрас акрохорды – телесный, из-за чего человек не сразу их замечает. Иногда могут приобретать жёлтый, коричневый или розовый цвет. Обычно они достигают длины от 5 до 10 мм, крайне редко – нескольких сантиметров. В зависимости от серьёзности вируса акрохорды образуются поодиночке или в виде множественного скопления. Этот отличительный тип нитевидных бородавок обычно диагностируется визуально.
Нитевидные бородавки образуются, когда штамм вируса папилломы человека заставляет верхний слой кожи расти слишком быстро. На стадии зарождения нарост выглядит как желтоватая шишечка. По мере роста она вытягивается, трансформируясь в удлинённое образование на ножке. На ощупь бородавка имеет эластичную и плотную структуру.
«Мишенью» могут стать люди абсолютно любого возраста, но зачастую этим заболеванием страдают пожилые пациенты. По статистике, около 50% населения планеты старше 50 лет имеют лицевые бородавки.
Инфицирование вирусом часто происходит через трещины и ссадины на лице, поэтому люди с сухой кожей находятся в зоне высокого риска. Также возникновению, росту и распространению лицевых бородавок способствуют различные гормональные изменения (беременность, ожирение, климакс, дисфункция яичников, сахарный диабет и т.д.).
Несмотря на высокую контагиозность (заразность) и непривлекательность по внешнему виду, этот тип бородавок доброкачественный, безболезненный и часто хорошо реагирует на лечение.
При их появлении в чувствительных областях, например, складках кожи, или местах, часто подверженных давлению и травмированию, могут возникать некоторые симптомы:
- зуд;
- кровотечение;
- болезненность;
- раздражение.
Этот тип бородавок практически никогда не перерождается в злокачественную форму. Однако, если травмировать акрохорду, велик риск развития воспалительного процесса. В отличие от многих других подобных новообразований, нитевидный тип самостоятельно не исчезает. При срыве бородавки на её месте вырастает новая. Иногда наблюдается ороговение нароста и его трансформация в кожный рог.
Лицевые папилломы заразны и могут распространяться путём совместного использования полотенец или косметики для лица. Прикосновение к акрохордам ставит человека под угрозу распространения их на другие части тела. Бородавки будут увеличиваться по размеру и количеству, если они не будут удалены.
Локализация и безобразный внешний вид делает лицевые наросты причиной эмоционального стресса и смущения для многих людей, иногда влияя на их самооценку и уверенность в себе.
ПЯТЬ МИФОВ О БОРОДАВКАХ
Рассказывает врач-дерматовенеролог, врач-инфекционист Куклина Светлана Валентиновна, врач высшей категории.
Люди часто заблуждаются о такой насущной проблеме, как бородавки. Часто проявления на коже подталкивают людей на неправильное лечение, которое может нанести вред здоровью и красоте. Вот пять распространенных мифов о бородавках, от которых зависит ваше здоровье, и даже жизнь.
Миф 1. Бородавки — исключительно заболевание кожи. Большинство людей полагают, что все проявления на коже, в том числе бородавки, сигнализируют исключительно о кожных заболеваниях. Однако это не так. Бородавка является только верхушкой айсберга. А вот сама проблема, опасность находится внутри человека. Разберем на примере. Если взять хорошее с виду яблоко, но с маленькой червоточинкой, то разломив его пополам, можно увидеть что оно кишит большим количеством червей. Примерно то же происходит и у человека. Когда иммунитет ослаблен, вирус папилломы человека находится в базальных клетках кожи организма. И проявляется это на коже всего лишь вот такой маленькой проблемой, казалось бы, не такой значительной.
Существует несколько видов вирусов папилломы человека (ВПЧ), которые могут, как вызывать, так и не вызывать онкологию. Многие люди являются носителями этого вируса. Если иммунитет в норме, то присутствие ВПЧ просто не заметно для нашего организма. Однако, если организм ослаблен, вирус захватывает клетку человека и начинает в ней развиваться и размножаться.
Миф 2. Бородавки и папилломы — одно и то же. Бородавки и папилломы вызываются одним и тем же вирусом — ВПЧ, но разными его типами. Соответственно, они могут отличаться, например, местами появления разрастаний тканей, которые вызывает этот вирус. Одни проходят бесследно, без лечения, другие же, наоборот, требуют обязательного удаления. Бывают доброкачественные, а бывают злокачественные кожные проявления ВПЧ, которые могут привести к серьезным последствиям. Итак, как же внешне выглядят папилломы и бородавки.
Бородавка Если говорить о бородавках, то они, как правило, круглой или конусообразной формы и довольно таки плотные на ощупь. Чаще всего телесного цвета. Могут быть желтоватые или немного с коричневым оттенком. Диаметр может составлять до десяти миллиметров. Хотя бывает и больше сантиметра. Сверху бородавка сухая и имеет так называемый корень. Типичное расположение — это кисти рук и стопы. Также бывают плоские бородавки или юношеские. Они часто появляются на лице и поражают в основном маленьких детей и подростков, поэтому собственно так и называются. Есть подошвенные бородавки, располагающиеся на подошве стопы, которые часто путают с натоптышами. Из всех образований бородавка — самая доброкачественная.
Папиллома Характерными особенностями папилломы являются наличие ножки и отсутствие корня. Диаметр папиллом составляет в основном пять-десять миллиметров. Но бывает и больше. Папилломы зачастую имеют телесный цвет, но могут быть и грязно-коричневого цвета. Типичными местами появления папиллом являются лицо, шея, подмышки и другие естественные складки. Папиллома обнаруживается также на шейке матки. И если бородавки не требуют обязательного лечения и могут пройти сами собой, то папилломы сами не уходят. К тому же они могут расти и озлокачествляться, особенно, если регулярно травмируются, например, одеждой или украшениями.
Остроконечные кондиломы Еще более опасны образования розового или синюшного цвета. Внешне похожи на петушиный гребешок. Не имеют корня и неплотно держатся на коже. Характерной чертой остроконечных кондилом является передача половым путем. Зачастую они располагаются на половых органах, а также слизистых, в том числе на слизистой рта, конъюнктивы и мочеполовых органов. Иногда у пациенток остроконечная кондилома может не проявляться на наружных половых органах, но обнаруживаться во влагалище, на шейке матки и вызывать дисплазию. Главной причиной возникновения рака шейки матки является вирус папилломы человека высокого онкогенного риска.
Когда имеют место кожные проявления, нужно провести лабораторные исследования. Чаще всего назначается мазок Папаниколау (ПАП-тест), проводится анализ при помощи метода полимеразной цепной реакции (ПЦР). Иногда осуществляется гистологическое обследование образцов тканей, полученных при помощи биопсии, определение антител. При появлении остроконечной кондиломы нужно обращаться за помощью к дерматовенерологу. Обычно также проходят консультацию у иммунолога.
Миф 3. Заражение вирусом через рукопожатие. Если пожать руку или прикоснуться в руке человека, у которого есть бородавка, то заразиться ей практически невозможно. Если кожные покровы у здорового человека не повреждены, риск передачи вируса от зараженного человека равен нулю. При этом если у больного человека бородавка повреждена, а у здорового имеются какие-либо повреждения на коже, то в этом случае при контакте вирусные частички вполне могут передаться от больного к здоровому.
Заражение часто происходит при совместном использовании вещей личной гигиены, например, полотенец, маникюрных принадлежностей, мочалки и т. д.
Миф 4. Бородавку можно вылечить самостоятельно. Почему не стоит заниматься самолечением? Во-первых, нельзя быть уверенным точно, что именно за проблема появилась на коже: бородавка или папиллома. Во-вторых, самолечение может нанести вред здоровью, а также испортить внешний вид. Самостоятельными действиями можно вызвать ожог, рубец, который потом все же придется лечить. Нельзя использовать кислотные составы. Средства на основе кислот, как правило, прозрачны, поэтому не видно площади и глубины их воздействия. В результате можно получить сильнейший ожог, который будет долго заживать. Впоследствии ожог превратится в рубец, что весьма не эстетично.
Крайне не рекомендуется перетягивать папилломы, чтобы их удалить. При перевязывании верхняя часть папилломы отмирает и отпадает. Но вирус папилломы человека, опять же, остается в кожных слоях, и папиллома вырастет заново. К тому же так можно разнести инфекцию еще больше.
Миф 5. Бородавку можно удалить раз и навсегда. При удалении бородавки исчезают только внешние ее проявления. Но сам вирус не уничтожается. В дальнейшем нужно работать с иммунной системой. По статистике, в течение двух-трех лет в восьмидесяти-девяноста процентах случаев происходит элиминация вируса из организма. Иногда элиминация возможна и на фоне самоизлечения. Но чаще для лечения бородавок требуется совместное участие в процессе врачей-дерматологов, иммунологов, гинекологов.
Удаление таких кожных проявлений в косметологических или медицинских учреждениях проводится при помощи криодеструкции, лазерной коагуляции, электрокоагуляции. Жидким азотом или же действием тепла вызывается контролируемый некроз кожи, самого образования, и, соответственно, удаляется нарост.
Меры профилактики. Важно, чтобы кожа была защищена от порезов и повреждений. В противном случае нужно обработать поврежденный участок и заклеить лейкопластырем. В это время не рекомендуется посещение таких общественных мест, как баня, сауна, бассейны. Что касается остроконечных кондилом, то нужно использовать презервативы, чтобы свести риск таких нежелательных проявлений к минимуму. Для профилактики важно поддерживать в норме иммунную систему. Для этого нужно нормально отдыхать, правильно питаться, потреблять достаточное количество белка, витаминов, чтобы заменять и восстанавливать иммунные клетки.
Запишитесь к врачу-дерматологу-венерологу по телефону +7 (8332) 497-003 или оставьте заявку на бесплатный звонок
Кроме того, Вы можете воспользоваться возможностью электронной записи к врачу
Сохранить
Старческие (возрастные кератомы, себорейные кератозы) бородавки
Старческие бородавки – один из наиболее распространённых поражений кожи, которые появляются в пожилом возрасте как общий признак старения кожи. Несмотря на своё название, они не вызваны вирусом папилломы человека.
Себорейные кератозы чрезвычайно распространены. По статистике, более 90% населения в возрасте старше 60 лет имеют один или несколько из них. Они одинаково часто встречаются как у мужчин, так и у женщин. Нередки случаи, когда заболевание поражало людей в возрасте 30-40 лет, а также молодёжь до 20 лет.
Кератомы и кератозы могут появляться на любом участке тела, включая кожу головы, лица и половые органы. Исключение – ладони, подошвы стоп и слизистые оболочки. Редко, когда у человека образуется лишь один нарост. С течением времени возрастные кератомы становятся всё более многочисленными. Многие люди наследуют тенденцию к развитию очень большого количества этих новообразований. У некоторых из них могут быть сотни бородавчатых новообразований разбросанных по телу.
На ранних стадиях старческие бородавки выглядят как слегка приподнятые светло-коричневые пятна или папулы. Они могут оставаться как очень плоскими и внешне напоминать веснушки, так и постепенно сгущаться, и развить грубую, бородавчатую поверхность, подобно опухоли на коже. В большинстве случаев они медленно темнеют и могут в конечном итоге стать чёрными.
Эти изменения цвета безвредны. Многие старческие бородавки сохраняют розоватый цвет. Типичными для них являются небольшие кератиновые пробки, которые можно увидеть на поверхности бородавки.
Кератозы обычно имеют круглую или овальную форму. Некоторые себорейные бородавки имеют неправильную форму. Их размер может варьироваться от одного до нескольких сантиметров в диаметре.
Причина возрастных кератом неизвестна. Они, как правило, считаются дегенеративными по своей природе, появляются в большом количестве в процессе старения кожи. Предполагается, что ультрафиолетовое облучение увеличивает вероятность их развития.
Выделяют пять традиционных форм возрастных бородавок:
- Пятнистая, или в народе «веснушки-смертушки». Образуются в виде многочисленных скоплений на руках и лице. Такие наросты округлые с неровным контуром и гладкой или слегка шероховатой поверхностью. Имеет несколько вариантов окраса: светло-коричневый, коричнево-бурый или розовато-желтый цвет;
- Папулёзная, или узелковая. Наросты более крупного размера, имеют склонность к разрастанию. Типичным для них считается серый или жёлтый окрас. Поверхность бородавки покрыта роговыми наслоениями;
- Классическая кератома. Представляет собой совокупность бляшек, плотно соединённых между собой. Для неё характерен зубчатый контур, медный или розоватый цвет. По мере роста срединная часть бородавки западает;
- Кожный рог. Является видоизменением кератомы. Выражается в виде скопления плотных ороговевших тёмно-коричневых бляшек до 1,5 см.
Неблагоприятная реакция на некоторые лекарственные средства и многие химиотерапевтические препараты может способствовать образованию раздраженных себорейных кератозов – воспаленных, красных и корковых поражений. Это приводит к возникновению экзематозного дерматита вокруг нароста. Дерматит может также вызвать появление новых себорейных кератозов.
Возрастные кератомы всегда доброкачественны. Это означает, что они не распространяются, и не перерождаются в злокачественную форму. Главная проблема заключается в косметическом дефекте, особенно если они развиваются на лице.
Известны редкие случаи рака кожи, который называется меланомой, развивающейся в себорейной бородавке. Неизвестно, является ли это просто совпадением или представляет собой истинное изменение клеток в себорейной бородавке. Большое количество очагов возрастных кератом может быть признаком ракового заболевания внутренних органов.
Обычно себорейные кератозы лечатся по косметическим причинам или потому, что они становятся зудящими и раздражающими. Если наросты, особенно большие и бородавчатые, травмируются (трутся об одежду, задеваются чем-либо), они могут кровоточить или воспаляться.
Диагностика заболевания обычно проводится путём клинического обследования. Этот вид бородавок трудно отличить от рака кожи без гистологического исследования. Поэтому очень тёмные повреждения, которые каким-то образом изменились или которые быстро растут, требуют биопсии, чтобы подтвердить диагноз и исключить возможность онкологии. Более темные повреждения также должны быть проверены врачом, чтобы убедиться, что они не являются меланомой.
Патогенез остроконечных кондилом
ВПЧ находится в клеточных структурах кожи и слизистых оболочек, поэтому может передаваться от мужчин к женщинам, от взрослых к детям. Длительный скрытый период инфекции затрудняет раннюю диагностику заболевания. Кондиломы не сразу видны невооруженным взглядом. Для активации ВПЧ необходимо большое количество этих возбудителей, только тогда папилломовирус «выходит» наружу, представленный остроконечными кондиломами. Увеличение ВПЧ может возникать из-за снижения иммунитета женщин или мужчин. К остроконечным кондиломам приводит процесс атипичного размножения папилломы вируса человека, под его воздействием эпителиальные клетки растут и развиваются с патологией. Кожные покровы и слизистые ткани видоизменяются и так появляются кондиломы. Наросты в виде бородавочек и сосочков бывают единичными или массовыми, переходя в целые «конгломераты» кондилом.
Лечение бородавок в СПБ
Для лечения бородавок требуется много терпения. Бородавки могут появляться и исчезать без видимых причин или причин, которые трудно идентифицировать. Высокая инфекционность и аутоакуляция бородавок являются аргументами в пользу удаления.
Существует множество различных методов лечения. Терапевтический выбор отличается в зависимости от типа бородавки, её положения, глубины, количества и степени пораженной области кожи.
Лечение бородавок может дать очень разные результаты. Некоторые бородавки реагируют на лечение, а другие нет, даже если оно проводится у одного и того же человека.
Лечение часто требует повторения в течение нескольких недель, месяцев и в крайнем случае даже лет до получения успехов. Но в любом случае Удаление бородавок должно выполняться в клинике дерматологом. Заниматься самолечением крайне не рекомендуется, поскольку последствия могут быть непоправимы.
Наиболее щадящие и универсальные способы избавления от бородавчатых наростов всех типов — лазеро- и радиоволновая терапия.
Причины возникновения папилломы
Вызывает данное заболевание папиллома вирусная инфекция, которая имеет длительный латентный, то есть скрытый, период. Время, в течении которого болезнь не проявляется, после попадания вируса в организм, занимает от двух месяцев до пяти лет. В этом заключается основная опасность такого заболевания, потому что в таких случаях требуется незамедлительное вмешательство врача-хирурга, а промедление может стать причиной смертельного исхода. Основной причиной образования папилломы на десне является снижение иммунитета у человека.
Лазерное удаление бородавок
На сегодняшний день лазерная хирургия – один из лучших способов избавиться от бородавок. Это безболезненная и безопасная процедура, которая может использоваться в зонах с максимальной чувствительностью. Лазерное удаление новообразований очень эффективное: вероятность рецидива минимальна. На это оказывает значительное влияние степень тяжести заболевания.
Удаление бородавок происходит путём послойного прижигания поражённого участка, благодаря чему врач контролирует глубину воздействия. Одновременно лазерный луч прижигает кровеносные сосуды, предотвращая тем самым возникновение кровотечения в месте воздействия.
Распространены три метода лазерной коагуляции:
- Углекислотный (CO2) – лазер. Процедуры с применением такого лазера более болезненны. Хотя CO2-лазер герметизирует кровеносные сосуды, он также убивает ткань бородавки. В этом процессе есть вероятность повреждения здоровых тканей. Заживление раны обычно занимает больше времени, не исключено образование рубца. Эффективность составляет около 70%.
- Эрбиевый лазер. Для него характерна более короткая волна. Вероятность образования шрамов после заживления значительно снижается.
- Импульсный лазер на красителях. Такой лазер более эффективно уплотняет кровеносные сосуды, питающие бородавку. Он не повреждает большую часть здоровой ткани, как это делает CO2-лазер. Кроме того, это единственный тип лазера, одобренный для использования на детях. Результативность данного метода лечения составляет около 95%.
| Преимущества | Недостатки |
| Минимальная вероятность образования рубца (зависит от степени запущенности патологии) | Высокая стоимость |
| Быстрое заживление тканей | |
| Высокая результативность метода | |
| Минимальное повреждение здоровых тканей | |
| Быстрота процедуры |
Удаление бородавки выполняется под местной анестезией. На месте прижигания остаётся корочка, которая отпадает в течение 14 дней. После процедуры пациент быстро возвращается к привычному образу жизни при условии соблюдения всех рекомендаций врача.